XiaoMi-AI文件搜索系统
World File Search System巨大肝癌术后转移靶免治疗长期生存1例并文献复习
Figure 7.Chest CT scan 16 months after surgery: (A) Lung window shows multiple small nodular lesions in both lungs, with a high possibility of bilateral lung metastases, changes compared to previous scan not significant.(B) Bone window shows bone destruction at the posterior edge of the T8 vertebral body and its attachments, indicating a high possibility of bone me- tastasis; (C) and (D) are upper abdominal MR scans 16 months after surgery, showing a nodular abnormal signal shadow with a long diameter of approximately 33mm in the left adrenal area, with slight uneven enhancement.The nodular abnormal signal shadow in the left adrenal area has significantly increased compared to before, indicating a high possibility of metastatic tumor 图 7.术后 16 个月胸部 CT , (A) 肺窗示双肺多发小结节灶,考虑双肺转移瘤可能性大,较前变化不明显, (B) 骨窗 示约 T8 椎体后缘及附件骨质破坏,骨转移可能性大; (C) (D) 术后 16 个月上腹 MR ,左侧肾上腺区可见长径约 33 mm 的结节状异常信号影,不均匀轻度强化,左侧肾上腺区结节状异常信号影,较前明显增大,考虑转移瘤可能性大
可转让税收抵免
理解可转让信贷市场的另一个关键点是信贷可能被打折多少以及原因。通常,折扣的定价取决于信贷的类型和质量、现金支付的时间以及卖方的赔偿和信誉。对于买卖双方来说,确保在交易过程中提供适当的文件,并在财务报表中适当地记录交易至关重要。信贷的有效性存在许多技术问题,在购买信贷后,买方需要分析信贷是否符合“更有可能”在其财务报表中确认的标准。技术要求,例如现行工资和学徒要求的适用性、任何“附加项”的资格,例如项目中使用的国内内容,都需要深入分析。这些和类似的条件说明了为什么卖方必须记录信贷的所有要素——以及为什么购买者在购买信贷、在其财务报表上报告收益以及在纳税申报单上申报特定金额之前必须有一个严格的审查流程。
WTC2 儿童税收抵免和工作税收抵免指南
儿童税收抵免是用于支持有孩子的家庭的一项补助。如果您或您的伴侣正在领取工作税收抵免,并且至少要负责照顾一名通常与您同住的儿童或符合条件的年轻人,您可以申请此项补助。您不必工作即可申请。如果儿童或符合条件的年轻人部分时间与另一个家庭同住,您和另一个家庭应共同决定谁来申请。如果您俩都为同一个儿童或符合条件的年轻人申请了儿童税收抵免,但无法就谁应该为他们获得税收抵免达成一致,我们将决定谁负有主要责任。然后我们将向该人支付税收抵免。
了解您的健康计划免赔额
在保险公司支付之前您可能需要支付的费用 免赔额是保险公司开始支付您所接受的医疗保健服务费用的份额之前您需要支付的金额。即使有保险,您也需要支付服务的全部费用,直到您达到计划的免赔额。预防服务是大多数计划的例外;大多数计划都免费为您提供某些筛查和疫苗,无论您是否已达到免赔额。 您应该知道的事情 在计划开始支付您使用的承保服务之前,您必须支付不超过免赔额的所有费用。查看您的保单或计划文件,了解免赔额何时重新开始(通常,但不总是,1 月 1 日)。 大多数保费较低的计划(您每月支付的固定金额,以成为您的健康计划会员)的免赔额较高。使用保费较低的计划,您前期支付的费用较少,但如果您在一年内需要大量医疗保健服务,最终可能需要支付更多总费用。有些计划将医疗服务费用计入一个免赔额,将处方药费用计入单独的免赔额。共同保险是即使您达到了自付额后,您仍需为大多数医疗保健服务支付的百分比。例如,如果您对某项服务的共同保险是 20%,那么保险公司将支付承保金额的 80%,您为每项服务支付 20%。共付额是您为每项服务支付的金额,而不是服务费用的百分比。 主要考虑因素 查看您的健康计划网站。大多数健康保险公司都有网站,您可以通过这些网站访问有关您的计划的最新信息。您可以了解您的计划涵盖哪些内容、您的计划网络中有哪些医生和设施(例如医院和实验室)、计划涵盖哪些处方药、计划已支付哪些索赔以及您今年仍需要满足多少自付额。您通常需要注册或创建帐户才能登录,以获取有关您的健康计划的特定信息。 查看福利和承保范围摘要 (SBC)。无论您是在购买新计划还是已经注册,都可以向保险公司或您的雇主索取 SBC。这是您的福利和免赔额、共付额和共同保险金额的简短清单。
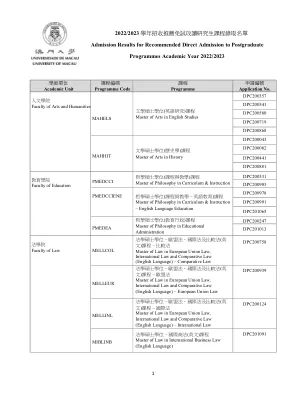
2022/2023 学年招收推荐免试攻读研究生课程录取名单- UM GRS
法学硕士学位– 欧盟法、国际法及比较法( 英文) 课程– 欧盟法Master of Law in European Union Law, International Law and Comparative Law (English Language) – European Union Law
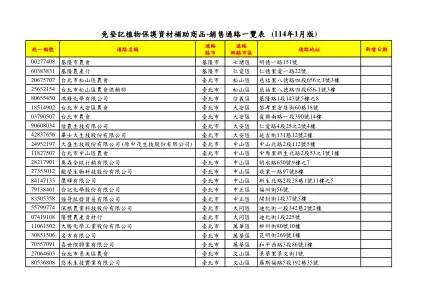
免登记植物保护资材补助商品-销售通路一览表(114年1月版)
00277408基隆市农会151号60383831基隆农产行22仁爱区22号22号20675707台北市松山区农会台北市松山区农会台北市松山区农会台北市松山区农会台北市松山区农会台北市松山区农会台北市松山区农会台北市松山区农会台北市松山区农会台北市松山区农会台北市松山区农会台北市松山区农会台北市松山区农会台北市松山区农会台北市松山区农会慈佑里八德路四段松山区台北市松山区农会台北市松山区农会台北市松山区农会台北市松山区农会松山区台北市松山区农会台北市松山区农会松山区台北市松山区农会松山区松山区松山区松山区松山区松山区松山区656之1号33楼25652154号25652154一直 段 112 號 5 樓 11827507 台北市中山區農會 臺北市 中山區 中原里新生北路 2 段 53 之 1 號 1 樓 28217901 奧森全球行銷有限公司 臺北市 中山區 明水路 650 號 9 樓之 7 27353012 龍瑩生物科技股份有限公司 臺北市 中山區 敬業一路 97 號 8 樓 84147133 鷹輝有限公司 臺北市 中山區 新生北路 2 段 28 巷 1 號 11 樓之 5 79138401 56号56号83505358强哥批发贸易有限公司强哥批发贸易有限公司中正区台北市中正区中正区中正区中正区中正区1段37号55799774深根农业科技股份有限公司5579974深根农业科技股份有限公司342大同区342巷22号2号2号07419108昆明街269号1楼1楼70557091喜世杰兴业有限公司喜世杰兴业有限公司喜世杰兴业有限公司台北市万华区万华区台北市台北市万华区台北市万华区86号1楼27064603台北市景美区农会台北市景美区农会台北市景美区农会台北市景美区农会台北市景美区农会文山区文山区文山区台北市文山区文山区文山区文山区文山区文山区10536808
终止您的税收抵免奖励
• 您的托儿服务提供者不再注册或获得批准 • 您开始使用未经注册或批准的托儿服务提供者 • 您开始让亲戚在孩子的家中照顾您的孩子 • 您开始支付注册和批准的托儿服务费用 • 您每周的平均托儿费用上涨或下跌了 10 英镑或更多,或者停止了 • 您的孩子停止去托儿所 4 周或更长时间,而他们通常会去托儿所 • 您的孩子年满 15 岁(如果他们是残疾人,则为 16 岁) • 您开始获得其他托儿费用帮助,例如托儿券 有关托儿费用的更多信息或检查您的托儿服务提供者是否符合条件,