XiaoMi-AI文件搜索系统
World File Search System质量 ID #493 (NQF 3620):成人免疫状况
1) 在测量期前一年的 7 月 1 日至测量期的 6 月 30 日期间接种过流感疫苗的患者(就诊日期时年龄为 19 岁及以上)的百分比 2) 在就诊前 9 年至测量期结束期间接种过至少 1 次破伤风和白喉 (Td) 疫苗或 1 次破伤风、白喉和百日咳 (Tdap) 疫苗的患者(就诊日期时年龄为 19 岁及以上)的百分比 3) 在患者 50 岁生日当天或之后的任何时间接种过至少 1 剂带状疱疹活疫苗或 2 剂带状疱疹重组疫苗的患者(就诊日期时年龄为 50 岁及以上)的百分比 4) 在患者 50 岁生日当天或之后接种过任何肺炎球菌结合疫苗或多糖疫苗的患者(就诊日期时年龄为 66 岁及以上)的百分比60 岁生日且测量期结束之前
419.完整版.pdf
与飞行员的飞行前检查清单类似,专家广泛建议在患者就诊前进行就诊前计划 (PVP),以提高护理质量、效率和体验。1,2 就诊前计划有助于优化对未达到目标患者的护理,3 改善跨学科团队合作,4 减少失约。5 美国医学会 (AMA) 已为就诊前和就诊间 PVP 制定了 10 个步骤。2 在实践中,临床医生可能会实施 1 个或多个步骤,并且没有直接证据来区分不同的方法。就诊前计划依赖于人力,许多临床医生认为其成本高或难以实施,导致 PVP 建议的采用不均衡。技术支持和人工智能 (AI) 工具的进步可能有助于推动 PVP 的实施。6,7 在这里,AI 被广泛定义为任何旨在模仿人类认知功能的信息技术。许多 PVP 包括按照常规时间表组装的明确定义的数据元素以及临床医生和患者之间高度结构化的沟通——这些活动完全在现代电子健康记录和人工智能的范围内。
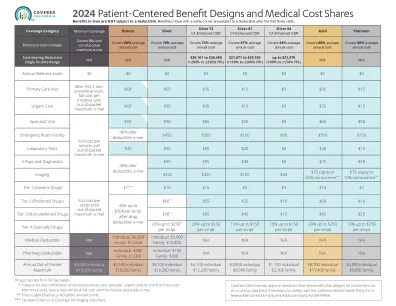
2024以患者为中心的福利设计和医疗成本...
药品价格为 30 天的供应量。 * 共付额适用于前三次就诊的任意服务组合(初级护理、专科护理、紧急护理)。三次就诊后,以后的就诊将按全额收费,直至达到医疗免赔额。 ** 价格是在达到药房免赔额之后的价格。 *** 请参阅计划承保证明以了解影像费用分摊。
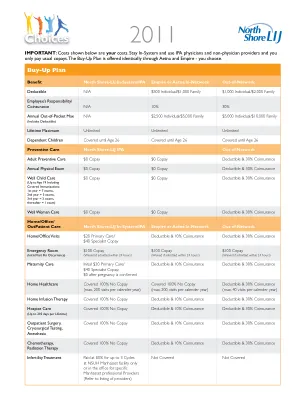
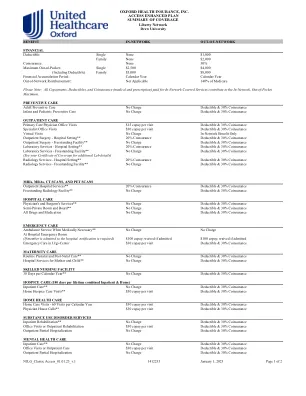
牛津健康保险公司 ACCESS ENHANCED PLAN 覆盖范围摘要 Liberty Network
门诊护理 初级保健医生诊所就诊 每次就诊 15 美元共付额 自付额和 30% 共同保险 专科医生诊所就诊 每次就诊 30 美元共付额 自付额和 30% 共同保险 虚拟就诊 免费 仅限网络内福利 门诊手术 - 医院环境** 20% 共同保险 自付额和 30% 共同保险 门诊手术 - 独立设施** 免费 自付额和 30% 共同保险 实验室服务 - 医院环境** 20% 共同保险 自付额和 30% 共同保险 实验室服务 - 独立设施** 免费 自付额和 30% 共同保险(有关更多实验室详细信息,请参阅您的承保范围证明) 放射科服务 - 医院环境** 20% 共同保险 自付额和 30% 共同保险 放射科服务 - 独立设施** 免费 自付额和 30% 共同保险
急诊医学中的人工智能:当前应用观点及可预见的机遇与挑战
由于 COVID-19 疫情,急诊科 (ED) 和重症监护病房和紧急医疗调度 (EMD) 等相关服务最近备受关注。服务过度拥挤、等待时间过长以及工作人员疲惫不堪,难以应对特殊情况,这些都暴露了急诊系统的脆弱性。即使在正常活动期间,国家为缩短等待时间和优化患者医疗途径所做的努力也凸显了重新考虑急诊系统的必要性。事实上,在过去几十年里,全球急诊就诊人数的增长速度超过了人口增长速度 [1-3]。急诊就诊人数增加的原因包括非紧急就诊、频繁就诊、住院时间延长、工作人员短缺以及下游床位一再减少 [4]。急诊拥挤的负面影响包括影响几个以患者为中心的结果,例如
新南威尔士州区域卫生战略规划 2022-2032
2019-20 年,新南威尔士州地区医院急诊室就诊人数(超过 150 万)有所增加,而大都市急诊室就诊人数则略低于 140 万。鉴于新南威尔士州仅有三分之一的人口居住在新南威尔士州地区,这也意味着前往地区急诊室就诊的人口比例要高得多。这一趋势加上农村地区全科医生数量的减少,通常意味着当全科医生无法就诊时,尤其是在下班后和周末,公立医院急诊室就成为默认的初级保健提供者。因此,提供护理成为新南威尔士州资助服务的责任,这对新南威尔士州卫生服务产生了额外的影响。
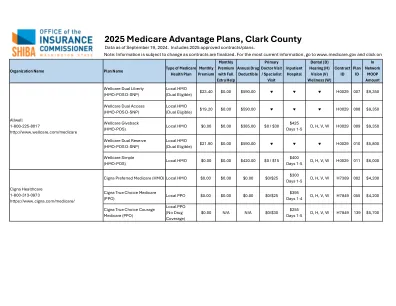
2025 年医疗保险优势计划,克拉克县
► 获得全额额外补助的月保费:获得药物费用额外补助的低收入人群的月费用有所降低。 ► 年度药物免赔额:在计划开始承保处方药之前,您必须支付的最高金额。 ► 初级医生就诊/专科医生就诊:您在网络内提供商处进行初级保健就诊/专科医生就诊的费用。 ► 医院共付额:您住院的费用 ► 提供的额外福利:D= 牙科;V= 视力;H= 听力;W= 健康 请与计划联系以了解详情。 ► 合同 ID 和计划 ID:一些计划名称非常相似。合同和计划 ID 可识别特定计划。