XiaoMi-AI文件搜索系统
World File Search System引用McBride WT,Kurth MJ,Watt J,Irvine A,Domanska A,McLean G,Lamont JV,Fitzgerald P和Ruddock MW(2024)血液和尿中细胞因子均衡
急性肾脏损伤(AKI)是全球骨科创伤手术的主要并发症,尤其是在老年人中(1)。AKI与死亡率的升高(2)和医院住院时间增加有关,其影响与医疗保健资源有关,尤其是对于结果较差的低收入国家(5)。创伤后骨科手术急性肾脏损伤(PTOS-AKI)的危险因素包括高龄,现有的疾病,例如慢性肾脏疾病和冠状动脉疾病(CAD)(2),男性性别(6),低阿尔巴米纳血症和血糖控制不良(7)。手术过程中可能的可修改因素也可能影响AKI的风险,包括选择麻醉(脊髓麻醉会增加AKI的风险升高)(1)(1),使用围血性肾毒性药物和流血过多(3)。脊柱麻醉,预先存在的CAD或失血可能会通过增加围手术性低血压的可能性而导致AKI,这是许多手术中AKI公认的风险因素,尤其是如果平均动脉压(MAP)<65mmHg <65mmHg持续超过5分钟(8)。如果低血压显着,则可以发展出缺血 - 重新灌注损伤(IRI)相关的AKI的次要过程(9)。失血还通过激活辅导补偿过程为AKI提供了进一步的刺激,该补偿过程驱动了围手术期促进性反应(10,11),该反应具有良好的直接和间接的肾毒性作用(12)。这就提出了一个问题,如果有肾内保护机制有助于减轻直接和间接的微管毒性突变过程。在将围手术性AKI推向其常见的肾脏病理生理途径的许多不同的临床因素中是有价值的,即灌注不足,IRI和PROIN浮肿的过程。由于量化了这些过程对单个患者的这些过程的不同影响而引起的,已经尝试确定生物标志物理论上是否与灌注不良的过程(心型脂肪酸结合蛋白(H-FABP)(H-FABP)(H-FABP)和血管性内皮生长因子(VEGMFF)(VEGM)(MIDIM),并促进(MIDMIMMIMMINMINM),并促进细胞因子(13,14)在可检测到的AKI中表现出生物评估的意义。 这种方法已经在心脏手术相关的AKI(CS-AKI)(14)以及骨科骨折手术中生成生物标志物风险评分方面已经显示出一些希望(13)。 尽管在AKI的发病机理中可能会分别考虑浮动灌注和IRI的过程,但重要的是要注意,下灌注和IRI可能会导致次级促进性降低的管状管状损伤,这可能会导致直接的肾小管损伤,这可能会导致仅由Hypopopopoperfusion和IRI引起的直接肾小管损伤(15)。 在这种情况下,注意力集中在心脏手术中的内源性内抗炎性反应上,并没有(16)和没有(17)心肺旁路,是潜在的保护性保护性抗弹性介导的术语术受到的肾脏肾脏损伤(18),并且伴有炎症(18)造成毒性(14)受伤(14)受伤(14)。,已经尝试确定生物标志物理论上是否与灌注不良的过程(心型脂肪酸结合蛋白(H-FABP)(H-FABP)(H-FABP)和血管性内皮生长因子(VEGMFF)(VEGM)(MIDIM),并促进(MIDMIMMIMMINMINM),并促进细胞因子(13,14)在可检测到的AKI中表现出生物评估的意义。这种方法已经在心脏手术相关的AKI(CS-AKI)(14)以及骨科骨折手术中生成生物标志物风险评分方面已经显示出一些希望(13)。尽管在AKI的发病机理中可能会分别考虑浮动灌注和IRI的过程,但重要的是要注意,下灌注和IRI可能会导致次级促进性降低的管状管状损伤,这可能会导致直接的肾小管损伤,这可能会导致仅由Hypopopopoperfusion和IRI引起的直接肾小管损伤(15)。在这种情况下,注意力集中在心脏手术中的内源性内抗炎性反应上,并没有(16)和没有(17)心肺旁路,是潜在的保护性保护性抗弹性介导的术语术受到的肾脏肾脏损伤(18),并且伴有炎症(18)造成毒性(14)受伤(14)受伤(14)。
酶交联胶原蛋白作为体内和体外联合设计血液和淋巴管系统的多功能基质
成功翻译许多体外工程组织需要足够的血管化。本研究介绍了一种新型胶原蛋白衍生物,该衍生物含有多种识别肽,用于基于分选酶 A (SrtA) 和因子 XIII (FXIII) 的正交酶交联。SrtA 介导的交联能够在本体水凝胶中快速共同设计人类血液和淋巴微毛细血管和中尺度毛细血管。凝胶硬度的调节决定了新血管形成的程度,而血液和淋巴毛细血管的相对数量则重现了最初植入水凝胶的血液和淋巴内皮细胞的比例。生物工程毛细血管很容易形成管腔结构,并在体外和体内表现出典型的成熟标志物。次级交联酶因子 XIII 用于将 VEGF 模拟 QK 肽原位束缚到胶原蛋白上。这种方法支持在没有外源性 VEGF 的情况下形成血液和淋巴毛细血管。正交酶交联进一步用于生物工程水凝胶,其具有促血管生成和抗血管生成特性的空间定义聚合物组成。最后,基于微凝胶二次交联的大孔支架可实现独立于支持成纤维细胞的血管形成。总体而言,这项工作首次展示了使用高度通用的胶原蛋白衍生物共同设计成熟的微尺寸和中尺寸血液和淋巴毛细血管。
血液或体液中的DNA纯化(自旋方案)
开始之前要做的事情■将样品平衡到室温(15–25°C)。■将水浴或加热块加热到56°C以供步骤4使用。■在步骤11中平衡缓冲液或蒸馏水到室温。■确保根据第16页的说明准备了缓冲液AW1,Buffer AW2和Qiagen蛋白酶。■如果在缓冲液中形成沉淀物,请在56°C下孵育。
415兔子的血液学反应...
摘要进行了实验,以评估饲料限制,进食时间及其相互作用对兔子雄鹿中血液学特征的影响。将三十六(36)个兔子雄鹿用于研究。兔子雄鹿分别喂养75.00、67.50和60.00克商业种植者的颗粒,分别代表100%,90%和80%的每日定量。雄鹿分为两组18(18)个雄鹿。第一组是在早上喂食的,而第二组则在晚上进行了每日口粮。雄鹿被随机分配到三(3)个不同水平的饲料限制,并分别在早晨和晚上组复制三(3)次。雄鹿每天100%的口粮作为对照。该研究采用了完全随机设计(CRD)的2 x 3阶乘布置。在实验的第四周结束时,从每个复制中收集血液样本以确定血液学指数。使用IBM社会科学统计软件包(SPSS)版本21。结果表明,在研究中,兔子雄鹿的饲料限制性限制(P <0.05),WBC,中性粒细胞和淋巴细胞。喂养时间显着影响(P <0.05)PCV,MCV,中性粒细胞,淋巴细胞和血小板。在MCV,中性粒细胞,淋巴细胞和血小板上的进食时间与进食时间之间存在相互作用。关键字:饲料限制,喂养时间,血清生物化学,血液毒素总而言之,在傍晚喂养兔子的90%的日期分量的90%可改善大多数血液学参数,而不会损害动物的健康。
带有白血病相关基因突变的血液可能导致心肌梗塞和脑损伤……
Shuhei Koide,Tamami Denda,小刘,Koji Ueda,Keita Yamamoto,Shuhei Asada,Reina takeda,Taishi Yonezawa,Taishi Yonezawa,Taishi Yonezawa,田纳克州Yosuke,田纳克,esteban masuda,atsushi iwama,Hitoshi Shimano,Jun-Ichiro inoue,Kensuke Miyake和Toshio Kitamura* doi:10.1038/s44161-024-00579-w url: :授予科学研究的补助金(授予号:20H00537),授予创新领域的科学研究(授予:19H04756)和授予科学研究的赠款(授予号)这项工作得到了日本血液学会 (编号 19H03685) 的资助。 术语注释1: 克隆性造血(CH):具有遗传异常的血细胞克隆性增殖的状态。
口服粘膜免疫:停止扩散大流行病毒的最终策略 由TLR7和TLR9介导的氧化态和先天免疫的作用在狼疮肾炎中 洞悉用于新型分子发现的光合微生物的共培养和增强的专业代谢产物 胰岛素抵抗在冠状动脉疾病患者中冠状动脉搭桥术后并发症发展中的作用 与废物管理计划的闭环供应链中的决策:制造商的背包活动和政府的再制造补贴 口腔癌中的DNA氧化损伤:8-羟基-2 免疫和代谢在主动脉夹层中的独立和互动作用 阿尔茨海默氏病的血液 - 脑屏障崩溃
全球大流行很可能是通过人畜共患病传播到人类的,其中呼吸道病毒感染与粘膜系统相关的气道。在已知的大流行中,五个是由包括当前正在进行的冠状病毒2019(Covid-19)在内的呼吸道病毒引发的。在疫苗开发和治疗剂中的惊人进步有助于改善传染剂的死亡率和发病率。然而,生物体复制和病毒通过粘膜组织传播,不能由肠胃外疫苗直接控制。需要一种新型的缓解策略,以引起强大的粘膜保护并广泛中和活动以阻碍病毒进入机制并抑制传播。本综述着重于口腔粘膜,这是病毒传播的关键部位,也是引起无菌免疫力的有希望的靶标。除了审查人畜共患病毒病毒和口腔粘膜组织发起的历史大流传学外,我们还讨论了口服免疫反应的独特特征。我们解决了与开发新型治疗剂有关以在粘膜水平引起保护性免疫的障碍和新的前景,以最终控制传播。
膀胱巨噬细胞形成针对血液感染的免疫屏障,研究发现
这项研究通过揭示膀胱 - 叶片免疫屏障的存在和功能机制来扩展尿路中粘膜免疫的传统理解。这些发现解释了为什么UTI主要发生在膀胱中,而Urosepsis主要与肾脏感染有关。此外,这项研究提供了巨噬细胞症的第一个体内证据和Mets的形成,为探索组织驻留巨噬细胞的功能作用和命运开辟了新的途径。
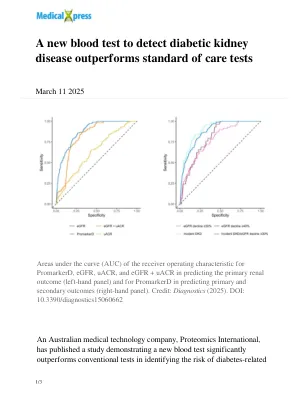
一项新的血液测试来检测糖尿病肾脏疾病的表现优于护理测试标准
蛋白质组学国际董事总经理理查德·利普斯科姆(Richard Lipscombe博士我们承认美国的肾脏健康月,我们希望为卫生保健专业人员提供最佳的工具,以抗击这种使人衰弱的疾病。”
研究论文评估多胺代谢产物在血液中的作用以及结核分枝杆菌的DNA甲基化对多药物的患者
背景:结核病(TB)是中国第二大传染病杀手,耐药性结核病患者的患病率不断增加,使治疗工作变得复杂并增加了相关成本。对耐药结核病的机制和特征的研究有助于发现新药物靶标和新的抗结核药物的发展。方法:在这项研究中,使用高性能液相色谱(HPLC)来检测多胺代谢产物的含量,而蛋白质印迹,qPCR和ELISA被用来检测与多胺代谢相关酶的表达。牛津纳米孔技术(ONT)测序被应用于耐多药结核分枝杆菌(MTB)中的剖面DNA甲基化。基因本体论(GO)分析和基因和基因组(KEGG)途径富集分析的京都百科全书在筛选的差异性高甲基化基因上进行。此外,使用字符串和细胞尺度软件用于构建蛋白质 - 蛋白质相互作用(PPI)网络以识别关键基因。结果:结果表明,在结核病患者的外周血中,精子(SPD)和多胺代谢相关酶的升高升高。此外,多胺和代谢相关的酶的产生在多药耐药性结核病(MDR-TB)患者的外周血中增加。GO和KEGG分析表明,差异甲基化基因主要富含精氨酸代谢。PPI网络分析确定了最高程度的前五位关键基因:MoAx,vapc49,vapb49,higha3和nuoc。结论:MDR-TB患者的外周血中多胺代谢产物增加。多种耐药的MTB中差异性高甲基化基因参与精氨酸生物合成过程,差异甲基化基因可能在MTB的多药耐药性中起重要的生物学作用。
基于依维莫司血液浓度的移植患者分类:使用免疫分子存在``错误分类''的风险?
建议依维莫司的治疗药物监测(TDM),以防止与服药不足有关的排斥风险,并最大程度地减少与上层面暴露有关的毒性作用[1]。可以使用两种主要方法进行此监测:具有基于质谱的分析检测的色谱程序,这些分析检测是对母体特异的,并且使用特定的抗体 - 抗原反应进行免疫测定,这些反应对与药物代谢物的交叉反应性敏感[2]。然而,从临床角度来看,测定之间的偏差可能会使人混淆,并导致调整依维莫司剂量的错误。国际治疗药物监测和临床毒理学免疫抑制药物科学委员会建议在理论值为1.0的10%以内的线性回归坡度,而线性回归截距则在零以截然不同的情况下截然不同[3]。