XiaoMi-AI文件搜索系统
World File Search System急性呼吸衰竭功效和疼痛管理的比较分析:系统评价和荟萃分析
摘要背景:这种荟萃分析旨在评估重症监护环境中急性呼吸衰竭(ARF)患者各种干预措施的疗效和疼痛管理结果。方法:确定评估ARF在疼痛管理中干预措施的有效性和结果的随机对照试验(RCT),对OVID MEDLINE数据库进行了彻底的搜索,直到2024年8月。根据系统评价和荟萃分析(PRISMA)指南的首选报告项目,评估了研究的质量。效应大小和95%置信区间(CI),而使用I 2统计数据评估了异质性。结果:分析了来自五项研究的3000名参与者。干预措施表现出不同水平的功效和疼痛管理结果,并具有总体上重要的功效(效应尺寸1.40,95%CI:1.05至1.87)。尽管如此,疼痛管理的结果表现出了负面影响大小的总体趋势,这表明在各种干预措施中有效地管理疼痛方面存在困难。异质性水平被认为是中等的(I 2 = 26%),突出了研究方法的差异和患者队列的特征。结论:这种荟萃分析表明,尽管某些干预措施显着改善了ARF患者的临床结果,但疼痛管理仍然是一个挑战。结果表明有必要采用整体策略,将有效性与患者福祉融为一体。未来的研究应优先考虑精炼治疗,以增强ARF管理的有效性和缓解疼痛。Inplasy注册:我们的荟萃分析协议在Inplasy中注册(注册号:Inplasy2024100058),可以在https://inplasy.com/inplasy.com/inplasy-2024-10-0058/上找到。
急性呼吸衰竭和医院获得性肺炎的强大气道微生物组签名
Emmanuel Montassier,Georgios Kitsios,Josiah Radder,Quentin Le Bastard,Brendan Kelly等。急性呼吸衰竭和医院获得性肺炎中强大的气道微生物组特征。自然医学,2023,29(11),第2793-2804页。10.1038/S41591-023-02617-9。INSERM-04361358V2
急性呼吸衰竭 COVID-19 患者 ICU 病房中空气传播病原体的气溶胶传播模型
COVID-19 疫情引发了人们对交叉污染风险的担忧,尤其是在医院环境和重症监护病房 (ICU)。感染患者产生的含病毒气溶胶可以在通风房间内传播,使进入房间的医务人员面临风险。使用纹影光学方法发现的实验结果表明,咳嗽和正常呼吸产生的气流会因所用的氧合技术而改变,尤其是在使用高流量鼻导管时,这会增加潜在传染性空气传播颗粒的脱落。本研究还使用基于格子波尔兹曼方法的 3D 计算流体动力学模型来模拟负压下 ICU 室内的气流以及患者咳嗽产生的大量空气传播颗粒的运动。研究了不同缓解方案对通过通风系统提取的可能含有 SARS-CoV-2 的气溶胶数量的影响。数值结果表明,适当的床位方向和额外的空气处理装置定位可以使提取的颗粒数量增加 40%,并使脱落后 45 秒沉积在表面的颗粒数量减少 25%。这种方法可以为更全面地解决医院污染风险奠定基础,因为该模型可以看作是一个概念证明,并适用于任何房间配置。
急性呼吸衰竭 COVID-19 患者 ICU 病房中空气传播病原体的气溶胶传播模型
COVID-19 疫情引发了人们对交叉污染风险的担忧,尤其是在医院环境和重症监护室 (ICU)。感染患者产生的含病毒气溶胶可以在通风房间内传播,使进入房间的医务人员面临风险。使用纹影光学方法发现的实验结果表明,咳嗽和正常呼吸产生的气流会因所用的氧合技术而改变,尤其是在使用高流量鼻导管时,这会增加潜在传染性空气传播颗粒的脱落。本研究还使用基于格子波尔兹曼方法的 3D 计算流体动力学模型来模拟负压下 ICU 房间内的气流以及患者咳嗽产生的大量空气传播颗粒的运动。研究了不同缓解方案对通过通风系统提取的可能含有 SARS-CoV-2 的气溶胶数量的影响。数值结果表明,适当的床位方向和额外的空气处理装置定位可以使提取的颗粒数量增加 40%,并使脱落后 45 秒内沉积在表面的颗粒数量减少 25%。这种方法可以为更全面地解决医院污染风险奠定基础,因为该模型可以被视为概念证明,并适用于任何房间配置。
重症监护室(ICU)收治患有急性呼吸衰竭的 COVID-19 患者时空气中病原体气溶胶传播的建模
COVID-19 疫情引发了人们对交叉污染风险的担忧,尤其是在医院环境和重症监护室 (ICU)。感染患者产生的含病毒气溶胶可以在通风房间内传播,使进入房间的医务人员面临风险。使用纹影光学方法发现的实验结果表明,咳嗽和正常呼吸产生的气流会因所用的氧合技术而改变,尤其是在使用高流量鼻导管时,这会增加潜在传染性空气传播颗粒的脱落。本研究还使用基于格子波尔兹曼方法的 3D 计算流体动力学模型来模拟负压下 ICU 病房内的气流以及患者咳嗽产生的大量空气传播颗粒的运动。研究了不同缓解方案对通过通风系统提取的可能含有 SARS-CoV-2 的气溶胶数量的影响。数值结果表明,适当的床位方向和额外的空气处理装置定位可以使提取的颗粒数量增加 40%,并使脱落后 45 秒内沉积在表面的颗粒数量减少 25%。这种方法可以为更全面地解决医院污染风险奠定基础,因为该模型可以被视为概念验证,并适用于任何房间配置。
M06:儿科 - 心脏骤停 - BCEHS 手册
与新生儿和成人心脏骤停病例相比,儿童心脏骤停具有明显的特点。与通常突然发生的成人心脏骤停不同,儿童心脏骤停通常不是由原发性心脏原因引起的,而是随着呼吸衰竭或休克状态的进展而逐渐发展。因此,由于普遍存在的缺氧因素,呼吸衰竭、心动过缓和低血压等恶化指标通常会先于心脏骤停出现。病情恶化的持续时间为准确及时的儿科评估提供了时间范围,而成人或新生儿病例通常不会出现这种情况。通过适当的评估和治疗,可以避免完全发展为心脏骤停状态
脊髓性肌萎缩症的药物治疗
▪ 1 型 SMA 是最常见的类型,影响 6 个月以下的婴儿。患者会感到严重虚弱,无法独自坐立。他们还可能出现呼吸困难和吞咽困难,头部控制能力差。如果不进行治疗,许多患者可能因呼吸衰竭而无法活过 2 岁。
安大略省的成人肺移植标准
•FEV1 <25%预测; •任何需要机械通气的加重; •缺氧或高碳酸血症的慢性呼吸衰竭,特别是对于氧气需求增加或需要长期非侵入性通风疗法的呼吸衰竭; •肺动脉高压(PA收缩压在超声心动图上> 50 mmHg或RV功能障碍的证据); •频繁住院,特别是在前一年住院28天; •尽管营养干预措施,但营养状况恶化,特别是BMI <18 kg/m 2; •尽管栓塞性支气管动脉栓塞,但复发性大规模血有疾病; •快速肺功能下降或进行性症状(12个月内FEV1的相对下降> 30%); •世界卫生组织功能IV类。3)间质性肺疾病:可用于间质患者
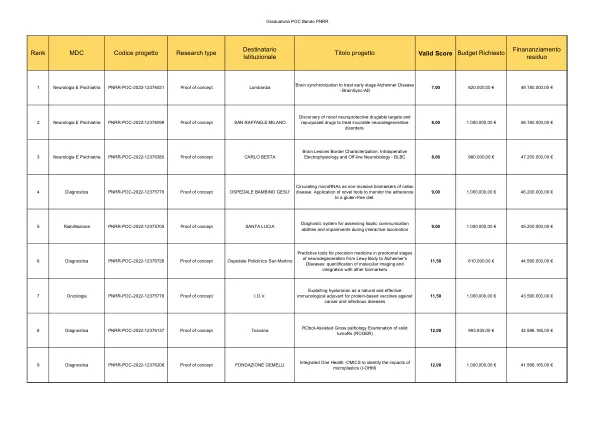
POC 排名 PNRR 呼叫
35 心脏病学-肺病学 PNRR-POC-2022-12376704 概念验证 SAN RAFFAELE MILANO 一种用于急性呼吸衰竭院前无创通气支持的新型便携式设备(PREVENT) 19,00 980.000,00 € 17.085.628,12 €