XiaoMi-AI文件搜索系统
World File Search System人工智能在预测致病...
病原微生物的抗菌素耐药性 (AMR) 问题已成为全球公共卫生危机,对现代医疗保健系统构成重大威胁。人工智能 (AI) 和机器学习 (ML) 技术的出现为该领域带来了革命性的变化。这些先进的计算方法能够处理和分析大规模生物医学数据,从而揭示耐药性发展背后的复杂模式和机制。人工智能技术越来越多地用于根据基因含量和基因组组成预测病原体对各种抗生素的耐药性。本文回顾了人工智能和机器学习在预测病原微生物抗菌素耐药性方面的最新进展。我们首先概述了微生物耐药性的生物学基础及其流行病学研究。随后,我们重点介绍了用于耐药性预测的主要人工智能和机器学习模型,包括但不限于支持向量机、随机森林和深度学习网络。此外,我们探讨了该领域的主要挑战,例如数据可用性、模型可解释性和跨物种耐药性预测。最后,我们通过算法优化、数据集扩展和跨学科协作,探讨微生物耐药性研究的新视角和解决方案。随着人工智能技术的不断进步,未来我们将拥有对抗病原微生物耐药性的最有力武器。
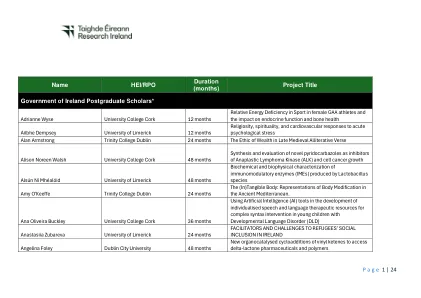
第1页| 24名称hei/rpo持续时间(月)项目标题...
解密蓝色生态系统化学通信网络可持续下一代解决方案针对抗菌素抵抗危机Conor McNamee University Colles Conor McNamee University College Dublin 24个月的脊柱外科手术康纳·罗迪·杜迪布林市的新兴技术36个月36个月爱尔兰在盎格鲁的战役期间爱尔兰
Atanasova-Pancevska,N。(2024)。土壤芽孢杆菌属。 - 一种针对植物病毒的抗菌素的有效细胞工厂。布尔格。 J. Agric。 Sci。,30(2),
许多植物性疾病是由植物病毒细菌引起的,这些细菌极大地决定了植物生产的质量。植物致病细菌的生物学控制是化学物质应用的另一种方法,可以通过破坏现有的接种物,排除宿主或感染后的病原体抑制或位移来实现这种方法。它为植物性疾病的管理提供了一种环保的方法,可以与文化和物理控制和有限的化学用法一起融入到有效综合的疾病管理系统中。生物控制包括使用有益的微生物(例如专门的真菌和细菌)来攻击和控制植物病原体及其引起的疾病。生物控制是一种创新,具有成本效益和环保的方法,可控制许多植物疾病。
使用可解释的机器学习来预测接受ICU的患者的血液感染和抗菌素耐药性:基于EHR数据的早期警报预测因子指导抗菌剂
医院感染和抗菌素耐药性(AMR)在全球范围内作为强大的医疗挑战。以实验室测试为指导,要解决这些问题,各种感染控制方案和个性化治疗策略,旨在检测血流感染(BSI)并评估AMR的潜力。在这项研究中,我们基于多目标符号回归(MOSR)引入了一种机器学习(ML)方法,这是一种进化方法,以一种以多目标的方式创建ML模型的形式,以克服标准单目标方法的限制。此方法利用入院后容易获得的临床数据,目的是预测BSI和AMR的存在。我们通过使用自然不平衡的现实世界数据和数据通过过度采样技术来进行比较,进一步评估了其性能。我们的发现表明,传统的ML模型在所有培训方案中均表现出低于标准的表现。相比之下,专门配置的MOSR也可以通过优化F1分数来最大程度地减少假否定因素,胜过其他ML算法,并始终如一地提供可靠的结果,而不论训练集平衡都以F1分数为单位。22和28比其他任何其他选择高。28。这项研究意味着在增强抗臭虫管理(AMS)策略方面的前进道路。值得注意的是,MOSR方法可以很容易地大规模实施,提供了一种新的ML工具,以找到受到有限数据可用性影响的这些关键医疗保健问题的解决方案。
2023 年至 2024 年 ESPAUR 报告
2023 年,抗菌素耐药性 (AMR) 负担(通过确定因其公共卫生重要性而选定的生物体 1 的抗生素耐药率计算得出)比 2019 年的水平高出 3.5%。这主要是由于大肠杆菌(AMR 负担病原体中最常见的耐药性菌血症原因,2023 年为 68%)的比例变化。AMR 负担在大流行开始时最初有所减少,随后有所上升,自 2020 年以来,报告的耐药性菌血症逐年增加。2023 年,肠杆菌目(大肠杆菌、肺炎克雷伯菌和产酸克雷伯菌)共占 AMR 负担的 83%,其次是革兰氏阳性菌(肠球菌属、金黄色葡萄球菌和肺炎链球菌),占 14%。与往年一样,2023 年英格兰各地区菌血症的耐药性负担存在显著差异,伦敦地区的耐药性菌血症发生率最高(每 100,000 人 41.5 人),而西南地区最高(每 100,000 人 25.9 人)。按种族分层患者时,负担也存在差异,亚洲或亚裔族群报告的耐药率最高(39.4%),几乎是白种人(20.1%)的两倍。2023 年,大肠杆菌菌血症对多种抗生素的耐药性与 2019 年相比有所增加。特别是,42.9% 和 15.8% 的分离株分别对阿莫西林克拉维酸钾和第三代头孢菌素具有耐药性,因此它们在经验性脓毒症治疗中的作用需要仔细考虑。 2019 年至 2023 年间,肺炎克雷伯菌中大多数主要抗生素类别的抗生素耐药性也有所增加。2023 年,患有选定的 2 型革兰氏阴性菌血症的患者 30 天全因死亡的总体粗病死率为 15.5%,感染对一种或多种 AMR 负担定义的抗生素有耐药性的菌株的患者的全因死亡率 (16.9%) 显着高于感染敏感菌株的患者 (15.1%)。 2023 年,无菌部位感染产碳青霉烯酶菌 (CPO) 的 30 天全因死亡率为 22.9%。自 2021 年以来,所有样本类型中报告的产碳青霉烯酶菌 (CPO) 率翻了一番(2021 年:每 100,000 人 4.7 例,而 2023 年:每 100,000 人 10.1 例)。2024 年初,全球抗菌素耐药性监测系统新出现的抗菌素耐药性报告 (GLASS-EAR) 向 GLASS-EAR 登记的抗菌素耐药性 (AMR) 国家联络点发出了信息请求,以快速评估当前的全球情况,因为在多个国家报告的携带碳青霉烯酶基因的高毒力肺炎克雷伯菌 (hvkp) ST23 分离株的鉴定有所增加
抗生素耐药性(AMR)是一个紧迫的威胁
背景:抗菌素耐药性 (AMR) 是全球人口健康的一个紧迫威胁。根据世界卫生组织 (WHO) 的说法,抗菌素耐药性“是指细菌、病毒、真菌和寄生虫随着时间的推移而发生变化,不再对药物产生反应,从而使感染更难治疗,并增加疾病传播、严重疾病和死亡的风险。” i 与几乎所有其他类别的药物不同,抗菌素(包括抗生素、抗真菌药和抗病毒药)会自行淘汰,因为抗菌素使用得越多,病原体面临的选择压力就越大,从而产生耐药性、存活、生长和传播。 ii AMR 损害了许多医学进步,例如外科手术(包括器官移植)和化疗,这些都依赖于我们预防和治疗感染的能力。据估计,2019 年全球有 495 万人死于细菌性 AMR。 iii 重要的是,AMR 是一个全球健康公平问题,因为预计对低收入国家患者的经济影响将大于世界其他地区。 iv 在美国,抗生素耐药性感染发生在健康差距和不公平风险较高的人群中。v 当前全球 COVID-19 大流行进一步凸显了 AMR 的风险。CDC 2022 年的一份报告发现,COVID-19 大流行导致 AMR 增加,可能是因为在大流行早期使用抗生素治疗 COVID-19、COVID-19 患者的住院时间延长以及防护设备短缺。vi 此外,人员短缺和重新分配治疗 COVID-19 患者导致医院感染控制计划执行力度减弱,在某些情况下,公共卫生资源从追踪 AMR 转移到追踪 COVID-19 病例。vii 重要的是,应对 COVID-19 和 AMR 需要全球伙伴关系和强有力的公共卫生和预防措施,包括广泛的监测以帮助遏制传播。此次疫情还强调了现在投资开发药物的必要性,以帮助保护患者免受未来全球健康危机的影响,这对于抗击抗菌药物耐药性至关重要,因为现有的抗菌药物不足以应对当前和未来的抗菌药物感染威胁。viii 然而,尽管从 COVID-19 中可以吸取教训,但抗菌药物耐药性需要量身定制的解决方案。近年来,在世卫组织等公共部门利益攸关方牵头的多项大型举措下,全球在抗菌药物耐药性方面的合作有所加强。抗菌药物耐药性也已成为七国集团 (G7) 和二十国集团 (G20) 关注的领域,七国集团卫生部长最近在 2022 年 5 月的公报中承诺采取多项全球措施抗击抗菌药物耐药性,ix 财政部长在 2021 年做出了承诺。x
重新想象我们的Bloomsbury校园
自1836年成立以来,伦敦大学联合会在现代世界的创造中发挥了相当大的作用。例如我们的工作人员或校友开发了电磁性理论,计算了光速,开发了第一种疫苗,第一种抗生素,第一种抗菌素和全世界外科医生使用的解剖学参考书。最近的工作人员发现了DNA,并开发了世界上第一款可编程电子计算机。
d e v e l o p m e n t a n d h a ...
对抗微生物的抗菌易感性的监视和监测程序的设计是感染水生动物的抗菌素易感性的是缺乏标准化和经过验证的抗菌测试方法,用于大量细菌种类的水生重要性。有验证的方法应使用。应始终清楚地报告与标准方法论的任何偏差。对于对未开发标准方法的细菌物种进行的测试,应提供有关所使用方法的全部详细信息。
PCV 和轮状病毒疫苗的引入方案
目前,尚无足够证据表明这两种产品对总体疾病负担的净影响存在差异。在 19A 血清型或 6C 血清型疾病较为严重的环境中,PCV1 3 可能具有额外的益处。一个国家使用的产品的选择应基于计划特点、疫苗供应、疫苗价格、疫苗血清型的当地和区域流行情况以及抗菌素耐药模式。”