XiaoMi-AI文件搜索系统
World File Search System怀孕和新生儿健康保险选项
包括孕妇在内的“合格非公民”移民如果符合其所在州的资格规定,一般都有资格通过 Medicaid 或 CHIP 获得保障。但是,要获得 Medicaid 和 CHIP 保障,许多合格非公民可能需要等待五年。各州可以选择取消五年等待期,并通过《儿童健康保险计划重新授权法案》第 214 条(俗称 CHIPRA 214 选项)将合法居住的儿童和孕妇纳入 Medicaid 或 CHIP 保障范围。要查看使用 CHIPRA 214 选项的州列表,请访问合法居住儿童和孕妇的 Medicaid 和 CHIP 保障范围。更多信息也可在 HealthCare.gov 上获取:合法居住移民的保障范围。
新生儿重症监护室的疼痛和压力
• 足跟穿刺(数据显示,对于婴儿来说,这比静脉穿刺更痛苦!)• 喂食管插入 • ETT/鼻塞 • 疫苗 • 静脉/动脉穿刺 • 换尿布 • 体温 • ROP 检查 • LP • 胶带拆除 • 管路放置(中央和周围!)• CT 插入
2023 RBWH研究报告 - 妇女和新生儿...
Leonie Callaway教授Peter Buttrum研究服务线总监妇女和新生儿服务妇女和新生儿服务公司很高兴介绍妇女和纽伯恩服务2023年研究报告。研究在妇女和刚出生服务中至关重要。对我们提供最好的临床护理至关重要,这使我们对改善医疗保健的贡献使RBWH成为世界一流的中心,这有助于我们保留最好的员工。但是,对妇女和刚出生服务的研究面临着独特的资金问题。此处介绍的一项研究都没有通过商业或药物试验资助。对这一脆弱人群的研究几乎完全取决于调查员的发起和同行审查的资金或慈善资金。我们非常感谢包括RBWH基金会在内的许多慈善组织的支持。我们也为我们拥有NH&MRC和MRFF资助的妇女和新生儿服务的研究而感到自豪,包括助产士,妇产科,妇产科,母亲医学,产科医学和妇科肿瘤学。我们在妇女和新生儿服务方面的研究重点与原住民妇女及其婴儿的健康公平有关。我们很高兴将研究重点放在我们服务线上的健康平等上。我们的战略计划专注于扩大这一研究领域。我们要祝贺A/Alka Kothari教授与“被遗忘的父亲”的博士学位完成。这是重要的工作,我们很高兴Alka加入了Victoria Eley教授和副教授Susan de Jersey,担任Metro North临床研究研究员,并进步了这项工作。我们要祝贺Akwasi Amoako博士的前进昆士兰州奖学金。吉尔·诺雷克斯(Gill Noreiks)赢得了澳大利亚围产期学会和新西兰最佳护士演讲,值得我们诚挚的祝贺。在我们的服务线中,不断扩大的博士学位合格学者库意味着我们现在参加了绝大多数妇产科和新生儿学的多中心国家研究,以确保我们的员工处于临床科学和创新的最前沿。我们非常感谢与大学,研究机构和资助机构的持续合作伙伴关系和合作。我们也感谢越来越多地帮助我们提出好问题并将我们的研究定向至关重要的患者和消费者。
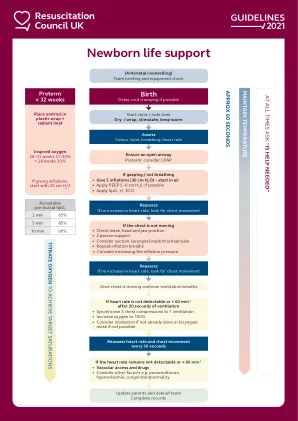
新生儿复苏计划® (NRP®) 第 8 版
照顾新生儿的人员应参加 NRP Essentials。NRP Advanced 适合那些接生并负责新生儿复苏的人员,以及那些参与除正压通气之外的新生儿复苏的人员。如果医疗保健专业人员不确定要参加哪个级别的 NRP,他们可能应该参加 NRP Advanced。任何希望成为 NRP 讲师的人都必须完成高级 NRP 提供者课程。
Curosurf(Poractant alfa)-新生儿医学
1. 澳大利亚治疗用品管理局 (TGA)。Curosurf:产品信息。[互联网]。堪培拉:澳大利亚政府;2019 年 5 月 [2019 年 12 月 6 日引用]。网址:www.tga.gov.au。2. El Shahed A、Dargaville P、Ohlsson A、Soll R。足月和晚期早产儿胎粪吸入综合征的表面活性剂。Cochrane 系统评价数据库。[互联网]。2014 年 [2018 年 5 月 10 日引用];第 12 期。艺术编号:CD002054 DOI:10.1002/14651858.CD002054.pub3。3. IBM Micromedex®Neofax®。Curosurf。在:IBM Micromedex® NeoFax®/Pediatrics(电子版)。IBM Watson Health,美国科罗拉多州格林伍德村。 2018 年 7 月 3 日 [2019 年 10 月 3 日引用]。可从以下网址获取:https://www.micromedexsolutions.com。4. Cogo PE、Facco M、Simonato M、Verlato G、Rondina C、Baritussio A 等人。猪表面活性剂的给药:对呼吸窘迫综合征动力学和气体交换的影响。儿科 2009;124(5):e950-7。5. MIMS Online。Curosurf(Poractant alfa)。[互联网]:MIMS 澳大利亚;2018 年 10 月 [2019 年 3 月 8 日引用]。可从以下网址获取:www.mimsonline.com.au。6. Trissels TM 2 临床药剂学数据库。IV 兼容性模块。[在线数据库] 2019 年 [2019 年 5 月 12 日引用]。可从以下网址获取:https://www.micromedexsolutions.com。
计划指南新生儿个性化发展...
围产期和新生儿重症监护的进步已大大降低了早产新生儿和新生儿的死亡率,否则有发育妥协的高风险。面对关心这些婴儿及其家人的医疗保健专业人员面临的挑战不仅是确保婴儿的生存,而且是为了优化其发育过程和结果。通过评估和记录婴儿的能力和行为阈值,可以更好地了解发展中神经系统。这又可能导致在医院环境中为新生儿提供适当的经验机会,并为婴儿的家庭提供支持。构建身体和社会环境的支持和养育者对婴儿的不成熟或畸形神经系统以及家庭的能力感成为新生儿重症监护室(NICU)的关键组成部分,以及家庭和社区的随访护理。已建立了新生的个性化发展护理和评估计划(NIDCAP),以为医疗保健专业人员提供教育和特定的培训,这些医疗保健专业人员对高风险的新生儿和早产儿及其家人及其工作人员的长期和短期护理负责,他们以及参与日常工作的工作人员。NIDCAP International(NFI)是一家非营利性国际专业会员组织,是维护NIDCAP模型中所有培训和教育质量的机构。NIDCAP计划的重点是对NICU和特殊护理托儿所(SCN)设置的教育和咨询支持和协助,以有效地在神经发展,个性化和以家庭为中心的框架中提供密集和特殊护理。这是所有级别NIDCAP培训的认证机构。背景
通过新生儿筛查取得进展
牛津大学圣安妮学院•2025年2月25日•9:30 - 18:15在此事件中,我们希望探讨平衡对具有极少数情况的婴儿进行筛查的好处,这需要涉及到没有亲自受益的婴儿的参与。我们希望这将是一个建设性和务实讨论的论坛,查看目前在新生儿筛查中的位置,并考虑我们如何充分利用当前的研究机会来测试和改善筛选过程。此事件是由个性化医学中心在剑桥棱镜的支持下组织的。(本计划的整个艺术是由年轻人在7至9年级为2023-24个个性化医学中心青年艺术竞赛中心创建的,其主题是筛查新生婴儿的疾病。)
新生儿大脑动态功能连通性
抽象的大脑功能动力学与成熟个体的情绪和认知有关,在这种情况下,改变与精神疾病和神经发育状况(例如自闭症谱系障碍)有关。尽管在新生儿中始终识别出可靠的静息状态网络,但对动态大脑功能连通性的早期发展以及它是否与后来的神经发育结果相关的早期发展知之甚少。在这项研究中,我们在产后生命的头几周(n = 324)(n = 324)和早产(n = 66)个体中表征了动态功能连通性与功能磁共振成像(fMRI),并评估早期动态功能连接性:II II II II III是否会改变,并评估早期动态功能连通性:月份。与期限出生的对照相比,早产儿的全球大脑动力学是非典型的,并且与18个月大的幼儿(q-Chat)评分的自闭症的定量清单测得的非典型社会,感觉和重复行为有关。在模块化尺度上,我们确定了新生儿动态功能连接性的六个瞬态状态:三个全脑同步状态和三个占据枕骨,感觉运动和额叶区域的区域约束状态。这些大脑状态的模块化特征与扫描时的月经后年龄和产后天相关。早产儿的额叶和枕骨的发生增加。较高的新生儿感觉运动同步与18个月时运动和语言结果得分较低有关。全脑同步状态的发生频率较低,感觉运动状态的发生频率较高与18个月时Q-Chat评分较高有关。