XiaoMi-AI文件搜索系统
World File Search System糖尿病 - 酮症酸和酮症 - 非酸 - 酸性...
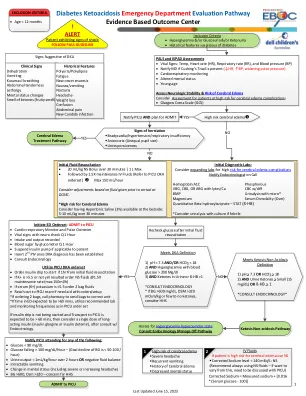
•新发作的糖尿病•延长DKA的病史(几天)•糖尿病控制不良的延长病史导致慢性超色型•年龄<5•中度至多种酸中毒(血清pH <7.2)•bun脉升高•提供> 4L/M2/M2/M2/M2/M2/M2/M2/M2/M2/M2/M2/M2/M2/M2/M2/M2/M2/M2/M2•serum phum phum pl clum pl and plasmam and plasma and plasma and plasma and plasma and plasma and plasma。 replacement • Rate of decrease of serum glucose >100 mg/dL/hour • Failure of serum Na to increase as serum glucose decreases • Rapidly decreasing plasma osmolality or critically low plasma osmolality during the first 24 hours of therapy • Osmolality may be calculated as: Posm = 2 [NA+] + [Glucose]/18 +[BUN]/2.8.•建议遵循临床检查的血清OSM Q4H
糖尿病综合征诱导酮症
摘要简介:自1990年代中期以来,人们的注意力越来越集中在异质性疾病上,其特征是以糖尿病性乳清性(CAD)(CAD)为特征,而不一定符合自身免疫1型糖尿病的典型特征的患者。先前的报道使用了“非典型糖尿病”,“糖尿病flatbush”,“ 1B型糖尿病”和“ 2型糖尿病型糖尿病”来描述这种疾病的子集,并且在某些情况下,患者在某些情况下将DKA作为DKA作为糖尿病的首次表现为糖尿病和隔离独立性。目标:讨论糖尿病综合征的糖尿病趋势。方法论:2024年1月至4月的Scielo,PubMed和BVS的科学数据基础的综合文献综述,描述符“综合症”,“糖尿病”和“酮症”。包括2019-2024(总计55篇)文章,不包括其他标准和全额选择05篇文章。结果和讨论:KPD有四种不同的分类方案。Aß分类根据β细胞的自身抗体和功能储备区分了四个K。此分类更准确地预见了DKA呈现后12个月的长期胰岛素依赖性。评估和管理:应根据既定原则进行处理。DIV> DIV beta细胞储备和β细胞分辨率后自身免疫性有助于预测临床过程和长期治疗。当CAD分辨率后,患者从医院出院时,我们建议初始胰岛素治疗而不是口服药物,无论DPK患者的明显表型(1B级)。该评估通常是在分辨出cetocidosis后一到三周进行的。最初CAD发作后的KρD的自然历史取决于自动抗体的存在和长期β储备。DIV>解决事件DκA指数后残疾Beta(ß-)细胞功能通常需要长期的外源性胰岛素治疗,无论自身抗体状态如何。β细胞秘书储备的患者对抗体为阴性(A-A-A-+)通常可以停止胰岛素,尤其是
糖尿病酮症酸中毒诊断
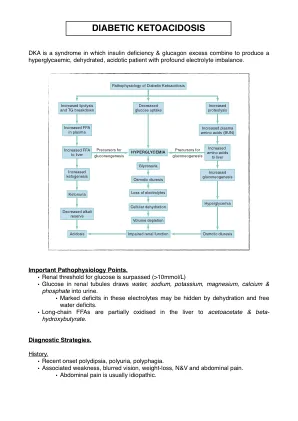
由于缺乏胰岛素,酮症酸中毒(血液中酮体含量升高)几乎总是出现在 1 型糖尿病患者身上,但很少出现在 2 型糖尿病患者身上。酮症酸中毒的发生是因为胰岛素缺乏意味着葡萄糖无法进入细胞作为燃料。胰岛素是一种允许葡萄糖进入细胞的激素。相反,脂肪被分解成游离脂肪酸,这些脂肪酸经过β氧化变成乙酰辅酶 A,为克雷布斯循环(即 TCA 循环)提供能量。酮症酸中毒的一个症状是呼吸有丙酮味,
糖尿病 - 酮症酸中毒。pdf
Patient has completed Phase I-III of treatment and BG<250mg/dL: Phase I: Fluid Rehydration with NS Phase II: Fluid Replacement without dextrose, replace K + , begin insulin Phase III: Fluid Replacement adding dextrose, continue insulin and K +
糖尿病性酮症酸中毒
糖尿病性酮症酸中毒(DKA)是糖尿病最常见的紧急并发症。euglycemic DKA(EDKA)已经闻名了很多年,但是一种罕见且不认可的状况,占DKA病例的很小比例。然而,近年来,通过广泛使用钠 - 葡萄糖共转运蛋白2抑制剂,已经观察到EDKA发生率的增加,这些抑制剂已证明在治疗糖尿病及其心脏并发症,心力衰竭,心脏衰竭和慢性肾脏疾病方面已得到证明有益。与古典DKA不同,这些没有明显高血糖的患者在急诊室很容易错过。EDKA应牢记糖尿病患者的DKA,但血糖水平<250 mg/dl。这些患者临床怀疑后的诊断和治疗方法与经典DKA相似,并在本综述中简要概述。治疗中最重要的点是这些患者是正常的糖症,但具有明显的胰岛素缺乏症(相对或绝对)。因此,胰岛素是治疗的中流型,应与葡萄糖溶液一起避免降低血糖。
糖尿病性酮症酸中毒(DKA)
糖尿病性酮症酸中毒(DKA)最常见于尚未识别糖尿病的猫中,如果胰岛素的剂量太低或胰岛素尚未正常工作,则在接受胰岛素治疗的猫中也可能发生。在几乎所有情况下,除了触发DKA发展的糖尿病外,还有另一种疾病或病情。在普通动物中,进食后血糖水平升高。胰岛素已释放,这有助于组织吸收血液中的糖来用作能源。 在糖尿病动物中,胰岛素不存在,或者不有效,细胞无法使用糖。 组织饿了,因此它们转向使用脂肪而不是糖。 用作能源供应的脂肪快速分解,导致“酮”的产生可能对人体有毒。 我怎么知道我的猫是否有DKA?胰岛素已释放,这有助于组织吸收血液中的糖来用作能源。在糖尿病动物中,胰岛素不存在,或者不有效,细胞无法使用糖。组织饿了,因此它们转向使用脂肪而不是糖。用作能源供应的脂肪快速分解,导致“酮”的产生可能对人体有毒。我怎么知道我的猫是否有DKA?
小儿糖尿病性酮症酸中毒
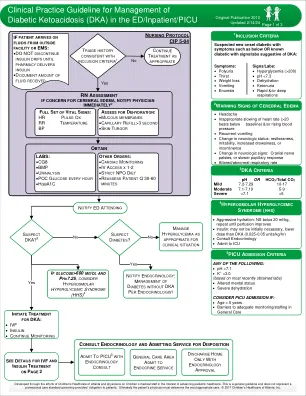
AKI是严重DKA的最常见并发症之一,它通常与血管内量消耗引起的肾脏灌注减少有关(16)。与文献中的相关数据一致,在我们队列中允许使用PICU的DKA患者中,有6%的AKI被检测到(17,18)。脑水肿的机制是DKA并发症死亡率的主要原因,被认为是与神经炎症相关的脑部灌注不足和再灌注损伤(19)。在我们的研究中,脑水肿的发病率比医学文献中先前报道的1%的发病率更高(20)。我们的发现可能归因于以下事实:有88.7%的DKA患者进入我们的诊所患有严重的DKA。在文献中,据报道,患有DKA大脑水肿的小儿患者的总死亡率约为20%(21,22)。相比之下,在我们的研究中,六名脑水肿患者中有1名(16.7%)因脓毒症相关的多器官衰竭而死亡。在出院时,我们随访脑水肿的DKA患者均未患有神经后遗症,并且所有这些患者均未成功用高渗剂Mannitol治疗。与已发表的文献一致,
成人糖尿病酮症酸中毒 (DKA)
使用持续皮下胰岛素输注(胰岛素泵)的患者如果身体状况良好,能够管理胰岛素泵,并且有足够的泵设备,则可以继续以正常的基础输注速率运行胰岛素泵。如果患者身体状况不佳,无法管理胰岛素泵,或者对其目前的能力存在任何疑问,则应停止胰岛素泵输注,直到身体状况良好,能够管理胰岛素泵为止。