XiaoMi-AI文件搜索系统
World File Search System达拉非尼联合曲美替尼治疗 1 岁及以上儿童和青少年的 BRAF V600E 突变阳性胶质瘤
3.1 神经胶质瘤是儿童和年轻人中最常见的脑癌类型。它们由支持大脑和脊髓神经细胞的神经胶质细胞发展而来。神经胶质瘤根据其生长速度进行分类。大多数神经胶质瘤为 1 级或 2 级,称为低级别神经胶质瘤 (LGG),不生长或仅生长缓慢。3 级和 4 级神经胶质瘤称为高级别神经胶质瘤 (HGG),生长迅速。因此,HGG 的结果比 LGG 更差。BRAF 是一种编码蛋白质 B-Raf 的基因,它会影响细胞生长。BRAF V600E 突变阳性的 LGG 患者的寿命比没有突变的神经胶质瘤患者短。患者专家强调了神经胶质瘤诊断对儿童和年轻人、他们的家人和照顾者的创伤性,以及当前治疗的局限性。他们指出,神经胶质瘤及其治疗可能会延迟教育、限制社交,并导致持久的情绪
褪黑素与索拉非尼联合使用可协同抑制...
摘要目的:肾细胞癌 (RCC) 是最常见且致命的泌尿系统恶性肿瘤,发生远处转移的预后不佳。褪黑素被认为是一种针对多种恶性肿瘤的潜在抑癌剂,索拉非尼已被认为是治疗 RCC 的药物,但褪黑素和索拉非尼对人 RCC 的协同作用尚未阐明。材料和方法:用褪黑素联合索拉非尼处理人肾癌细胞系 (Caki-1 和 ACHN),通过 3-(4,5-二甲基噻唑-2-基)-2,5-二苯基四唑溴化物测定和流式细胞术检测细胞生长和细胞周期。通过体外迁移和侵袭试验检测细胞迁移/侵袭能力。通过定量逆转录聚合酶链反应和蛋白质印迹法测量 RCC 细胞中转移相关蛋白 2 (MTA2) 的蛋白质和 mRNA 表达。使用 TISIDB 软件从 Cancer Genome Atlas 数据库中分析 RCC 组织中 MTA2 的临床意义。结果:结果显示,褪黑素联合索拉非尼、索拉非尼或褪黑素单独治疗均未诱导人 RCC 细胞和 HK2 细胞的细胞毒作用或细胞周期停滞。此外,褪黑素和索拉非尼联合治疗通过协同抑制 MTA2 表达协同降低人 Caki-1 和 ACHN 细胞的迁移和侵袭。生物信息学分析显示,MTA2 表达与人 RCC 中的总生存期(P < 0.002)、肿瘤分级(P < 0.001)和肿瘤分期(P < 0.001)显着相关。结论:我们的结果表明,褪黑素和索拉非尼联合使用可通过抑制 MTA2 显著降低 RCC 细胞的迁移和侵袭能力。我们认为这种新颖的组合策略对于治疗 RCC 具有良好的前景,但仍需要进一步研究。
全基因组筛选确定了治疗索拉非尼耐药性肝细胞癌的新靶点
浙江大学医学院附属邵逸夫医院普通外科蔡秀军课题组领导的研究通过CRISPR/cas9系统对索拉非尼治疗下的肝癌细胞(HepG2)全基因组进行筛选,筛选出了在索拉非尼耐药中占主导地位的基因:KEAP1。KEAP1调控的下游分子Nrf2是细胞抵抗活性氧(ROS)的重要分子。本研究首先通过KEAP1/Nrf2基因编辑检测索拉非尼在肝癌细胞中的IC 50 等大量功能性实验,验证了KEAP1-Nrf2轴在索拉非尼耐药中的作用。本研究发现一种名为ML385的特异性Nrf2小分子抑制剂在体内和体外均能增强索拉非尼的杀伤作用。
瑞戈非尼-阿维鲁单抗联合治疗胆道癌患者 (REGOMUNE):一项单组、开放标签 II 期试验
Sophie Cousin、Coralie Cantarel、Jean-Philippe Guegan、Thibault Mazard、Carlos Gomez-Roca 等人。瑞戈非尼-avelumab 联合治疗胆道癌患者 (REGOMUNE):一项单组、开放标签、II 期试验。《欧洲癌症杂志》,2022 年,162,第 161-169 页。�10.1016/j.ejca.2021.11.012�。�hal-03723894�
BC癌症协议摘要用于使用阿扎西丁氨酸和索拉非尼治疗急性髓样白血病
4。药物相互作用:索拉非尼主要代谢并通过细胞色素P4503A4在肝脏中排出。必须考虑与细胞色素P4503A4相互作用剂的潜在药物相互作用。另请参见:http://medicine.iupui.edu/flockhart/table.htm 5。高血压:高血压患者在索拉非尼时应谨慎行事。需要严格的血压治疗,因为索拉非尼可能会引起高血压的快速发作。建议使用严重的高血压(大于200 mmHg收缩期或大于110 mmHg舒张压)的暂时悬浮。一旦控制高血压,就可以恢复治疗(另请参见http://www.hypertension.ca)。至少在前两个治疗周期中,患者应每天监测血压(家庭测量,GP办公室等)并保留可以在下次任命时提交给医师的血压期刊。6。乙型肝炎重新激活:有关更多详细信息,请参见SCHBV方案。
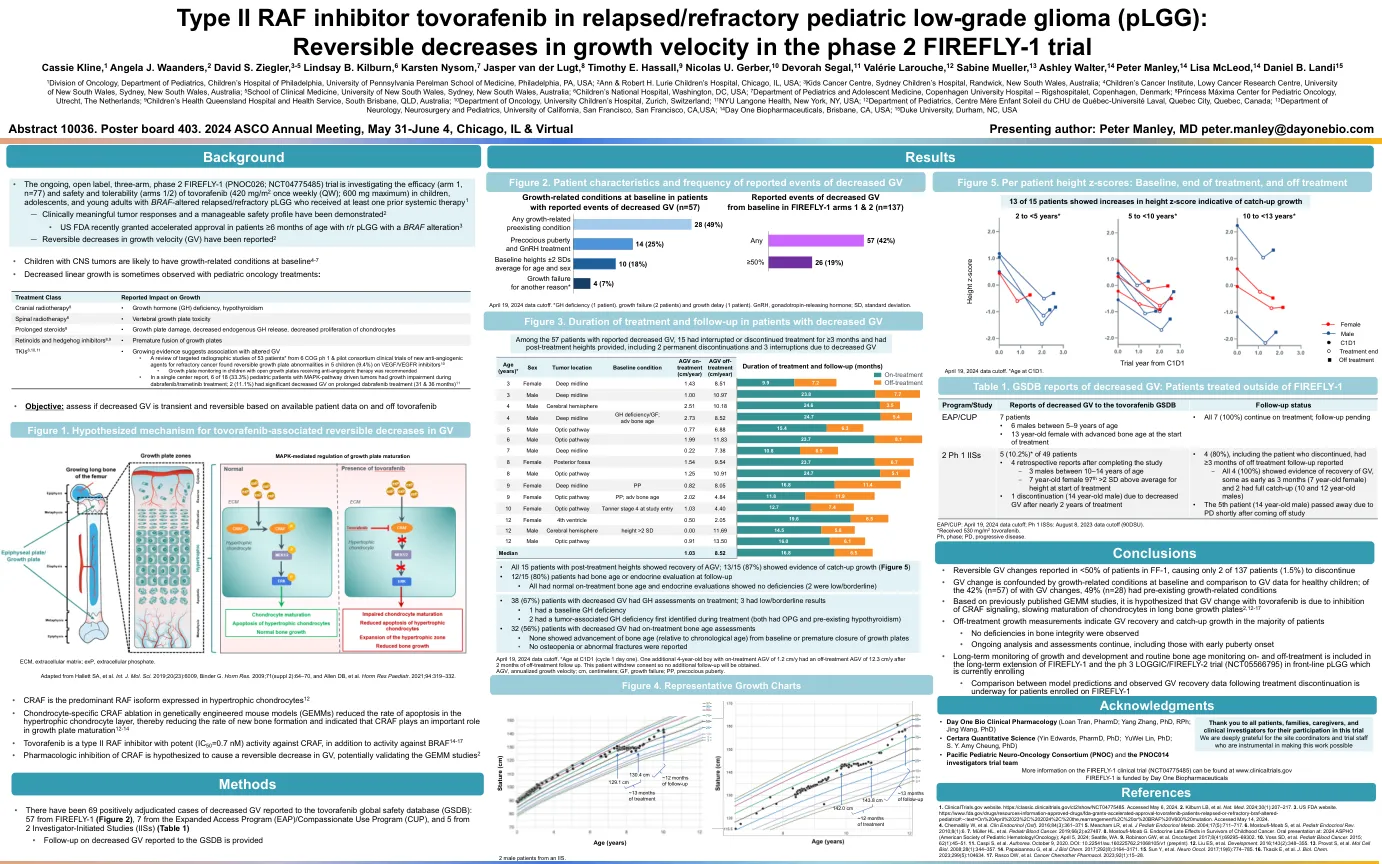
II 型 RAF 抑制剂托沃拉非尼在复发/难治性癌症中的应用...
1 美国宾夕法尼亚州费城宾夕法尼亚大学佩雷尔曼医学院费城儿童医院儿科肿瘤科;2 美国伊利诺伊州芝加哥安与罗伯特 H. 卢里儿童医院;3 澳大利亚新南威尔士州兰德威克悉尼儿童医院儿童癌症中心;4 澳大利亚新南威尔士州悉尼新南威尔士大学洛伊癌症研究中心儿童癌症研究所;5 澳大利亚新南威尔士州悉尼新南威尔士大学临床医学院;6 美国华盛顿特区儿童国家医院;7 丹麦哥本哈根哥本哈根大学医院 - Rigshospitalet 儿科和青少年医学部;8 荷兰乌得勒支马克西玛公主儿科肿瘤中心;9 澳大利亚昆士兰州南布里斯班昆士兰儿童健康医院和卫生服务中心; 10 瑞士苏黎世大学儿童医院肿瘤科;11 美国纽约州纽约市纽约大学朗格尼医学中心;13 澳大利亚维多利亚州墨尔本皇家儿童医院儿童癌症中心;14 澳大利亚南澳大利亚阿德莱德妇女儿童医院迈克尔赖斯血液学和肿瘤学中心;15 澳大利亚阿德莱德南澳大利亚健康与医学研究所;澳大利亚南澳大利亚阿德莱德大学南澳大利亚免疫基因组学癌症研究所;16 美国华盛顿州西雅图西雅图儿童医院癌症和血液病中心;17 德国柏林夏里特大学医学院,柏林自由大学和柏林洪堡大学的企业成员,德国柏林儿童和青少年 LGG HIT-LOGGIC 注册中心; 18 英国泰恩河畔纽卡斯尔大北儿童医院和纽卡斯尔大学癌症中心;19 加拿大魁北克省蒙特利尔大学圣贾斯汀医院儿童神经病学部神经科学系;20 澳大利亚新南威尔士州韦斯特米德悉尼儿童医院网络;21 德国海德堡霍普儿童癌症中心 (KiTZ);22 德国海德堡德国癌症研究中心 (DKFZ) 儿科肿瘤科临床合作部;23 德国海德堡海德堡大学医院儿科肿瘤学、血液学、免疫学和肺病学系;24 德国海德堡德国癌症联盟 (DKTK);25 德国海德堡国家肿瘤疾病中心 (NCT); 26 美国德克萨斯州休斯顿贝勒医学院德克萨斯儿童癌症中心、德克萨斯儿童医院;27 韩国首尔国立大学医学院儿科、首尔国立大学癌症研究所、首尔国立大学儿童医院;28 韩国首尔延世大学卫生系统 Severance 医院韩国;29 英国伦敦大学学院大奥蒙德街儿童健康研究所和大奥蒙德街儿童医院;30 美国密歇根州安娜堡密歇根大学医学院 C.S. 莫特儿童医院;31 以色列拉马特甘舍巴医疗中心儿科血液肿瘤科;32 以色列特拉维夫特拉维夫大学医学院佩塔提克瓦施耐德儿童医疗中心儿科肿瘤科;33 美国密苏里州圣路易斯华盛顿大学圣路易斯医学院圣路易斯儿童医院血液学和肿瘤学分部;34 加拿大魁北克省蒙特利尔蒙特利尔儿童医院 (MCH) 麦吉尔大学健康中心 (MUHC); 35 澳大利亚珀斯儿童医院儿科和青少年肿瘤学和血液学系,以及西澳大利亚大学 Telethon Kids 研究所 Telethon Kids 癌症中心脑肿瘤研究项目,澳大利亚西澳大利亚州珀斯;36 美国犹他州盐湖城初级儿童医院和犹他大学;37 美国马萨诸塞州波士顿丹娜—法伯/波士顿儿童癌症和血液病中心儿科系儿科神经肿瘤学;38 以色列海法 Rambam 医疗园区血液学和肿瘤学系;39 新加坡 KK 妇女儿童医院儿科血液学/肿瘤学服务系;40 美国加利福尼亚州旧金山加利福尼亚大学神经内科、神经外科和儿科系;41 美国加利福尼亚州布里斯班 Day One Biopharmaceuticals; 42 杜克大学,北卡罗来纳州达勒姆,美国加利福尼亚大学神经外科和儿科系,美国加利福尼亚州旧金山市;41 Day One Biopharmaceuticals,美国加利福尼亚州布里斯班市;42 杜克大学,美国北卡罗来纳州达勒姆市加利福尼亚大学神经外科和儿科系,美国加利福尼亚州旧金山市;41 Day One Biopharmaceuticals,美国加利福尼亚州布里斯班市;42 杜克大学,美国北卡罗来纳州达勒姆市
药物政策:- Ojemda™(托伐非尼)
该药物的使用必须有以下之一的支持:FDA 批准的产品标签、CMS 批准的药典、国家综合癌症网络 (NCCN)、美国临床肿瘤学会 (ASCO) 临床指南,或符合 CMS 医疗保险福利政策手册第 15 章要求的同行评审文献。
II 型 RAF 抑制剂托沃拉非尼在复发/难治性儿童低级别胶质瘤 (pLGG) 中的应用:II 期 FIR 中生长速度可逆性降低
1 美国宾夕法尼亚州费城宾夕法尼亚大学佩雷尔曼医学院费城儿童医院儿科肿瘤科;2 美国伊利诺伊州芝加哥安与罗伯特 H. 卢里儿童医院;3 澳大利亚新南威尔士州兰德威克悉尼儿童医院儿童癌症中心;4 澳大利亚新南威尔士州悉尼新南威尔士大学洛伊癌症研究中心儿童癌症研究所;5 澳大利亚新南威尔士州悉尼新南威尔士大学临床医学院;6 美国华盛顿特区儿童国家医院;7 丹麦哥本哈根哥本哈根大学医院 - Rigshospitalet 儿科和青少年医学部;8 荷兰乌得勒支马克西玛公主儿科肿瘤中心;9 澳大利亚昆士兰州南布里斯班昆士兰儿童健康医院和健康服务中心; 10 瑞士苏黎世大学儿童医院肿瘤科;11 美国纽约州纽约市纽约大学朗格尼健康中心;12 加拿大魁北克省魁北克市拉瓦尔大学儿童太阳中心儿科;13 美国加利福尼亚州旧金山市加利福尼亚大学神经内科、神经外科和儿科系;14 美国加利福尼亚州布里斯班 Day One Biopharmaceuticals;15 美国北卡罗来纳州达勒姆市杜克大学
雷莫非尼在转移性结直肠癌治疗中的功效和安全性:回顾性队列研究
卵巢癌(OC)是女性生殖系统最常见的恶性肿瘤之一,其发病率仅次于宫颈和子宫体内癌(1)。由于缺乏有效的筛查工具,并且早期诊断很困难,因此80%的OC患者在被诊断时已经处于晚期阶段(2,3)。估计有50-70%的OC患者将在治疗2年内复发,而治疗后5年只有30%的生存(1-3)。目前,OC的治疗主要包括手术治疗和基于铂的化学疗法。尽管治疗最近有所改善,但5年的存活率仅略有增加(3)。鉴于现有治疗的局限性,必须确定OC的新治疗靶标,因此迫切需要开发可靠的新预后模型,以使靶向治疗更可行。
恩科拉非尼联合比尼替尼治疗 BRAFV600 突变转移性非小细胞肺癌患者的 II 期开放标签研究
结果 在数据截止时,98 名患有 BRAF V600E 突变型转移性 NSCLC 的患者(59 名未接受过治疗,39 名曾接受过治疗)接受了 encorafenib 加 binimetinib 治疗。encorafenib 的中位治疗持续时间为 9.2 个月,binimetinib 的中位治疗持续时间为 8.4 个月。未接受过治疗的患者中,按 IRR 计算的 ORR 为 75%(95% CI,62 至 85),曾接受过治疗的患者中为 46%(95% CI,30 至 63);中位 DOR 无法估计(NE;95% CI,23.1 至 NE)和 16.7 个月(95% CI,7.4 至 NE)。24 周后的 DCR 在未接受过治疗的患者中为 64%,在曾接受过治疗的患者中为 41%。初治患者的中位 PFS 为 NE(95% CI,15.7 至 NE),而既往接受过治疗的患者中位 PFS 为 9.3 个月(95% CI,6.2 至 NE)。最常见的治疗相关不良事件 (TRAE) 是恶心 (50%)、腹泻 (43%) 和疲劳 (32%)。TRAE 导致 24 名 (24%) 患者减少剂量,15 名 (15%) 患者永久停用 encorafenib 和 binimetinib。报告了一例 5 级 TRAE 颅内出血。本文中呈现的数据可在 PHAROS 仪表板 ( https://clinical-trials.dimensions.ai/pharos/ ) 上进行交互式可视化。