XiaoMi-AI文件搜索系统
World File Search System心脏保健护理后注册证书课程
1。急性冠状动脉综合征2。缺血性心脏病,稳定 /不稳定的心绞痛,无声缺血3。< / div>急性心肌梗塞4。心力衰竭和心源性休克5。结束阶段心力衰竭6。心律不齐7。心律失常8。Brady心律失常9。传导异常10。设备疗法 - 心脏起搏,心脏植入电动器件11。高血压和高血压危机12。解剖主动脉的动脉瘤和动脉瘤13。心脏猝死14。结构性心脏病15。瓣膜心脏病16。成人先天性心脏病17。心肌病和心肌炎18。心包炎,心脏填塞,心脏中心管,感染性心内膜炎19。凝结机制,凝结疾病和抗凝剂20。深静脉血栓形成21。肺栓塞22。外周动脉疾病 - 医学和血管内治疗23。代谢综合征和心脏病24。勃起功能障碍
2024 年研究日 - 数字化计划
Roddy Walsh 博士是心血管和基因组学研究所的讲师,今年 10 月加入 City St George's。Walsh 博士研究遗传性心脏病的遗传病因,特别关注心肌病和心律失常综合征,这些疾病至少影响 1/200 的人,并可能导致年轻人心源性猝死和心力衰竭。他的研究重点是开发确定基因和变异致病性的方法,探索这些心脏病日益复杂的遗传结构 - 包括非罕见遗传风险变异的贡献、心脏病基因的显性和隐性范围以及通过基因组测序确定的罕见非编码变异的作用。Walsh 博士与世界各地的研究小组合作,重点研究研究不足的人群(埃及、泰国等)的基因组学研究。他在伦敦帝国理工学院完成了博士学位,研究肥厚性心肌病的遗传学,随后在荷兰阿姆斯特丹 UMC 工作。
中性粒细胞与淋巴细胞比率之间的关系...
据世界卫生组织统计,脑卒中是全球第二大死亡原因和第三大致残原因(1)。脑卒中作为最具破坏性的神经系统疾病之一,给社会带来了巨大的经济和医疗负担(2)。根据神经病理学特点,脑卒中可分为缺血性脑卒中和出血性脑卒中(3)。其中,缺血性脑卒中是指因各种原因导致脑供血中断,从而引起相应的神经功能障碍,约占所有脑卒中的 70% ~80%(4)。45% ~62% 的缺血性脑卒中患者(5)有颅内动脉粥样硬化斑块及大动脉狭窄,25% 的病例(5)有微血管血栓形成和小动脉闭塞,22% 的缺血性脑卒中患者(6,7)可引起心源性栓塞。虽然大多数特发性脊髓损伤患者接受静脉溶栓或机械取栓治疗后神经功能得到改善,但部分患者仍会出现不同程度的并发症,如谵妄、言语障碍等(8)。
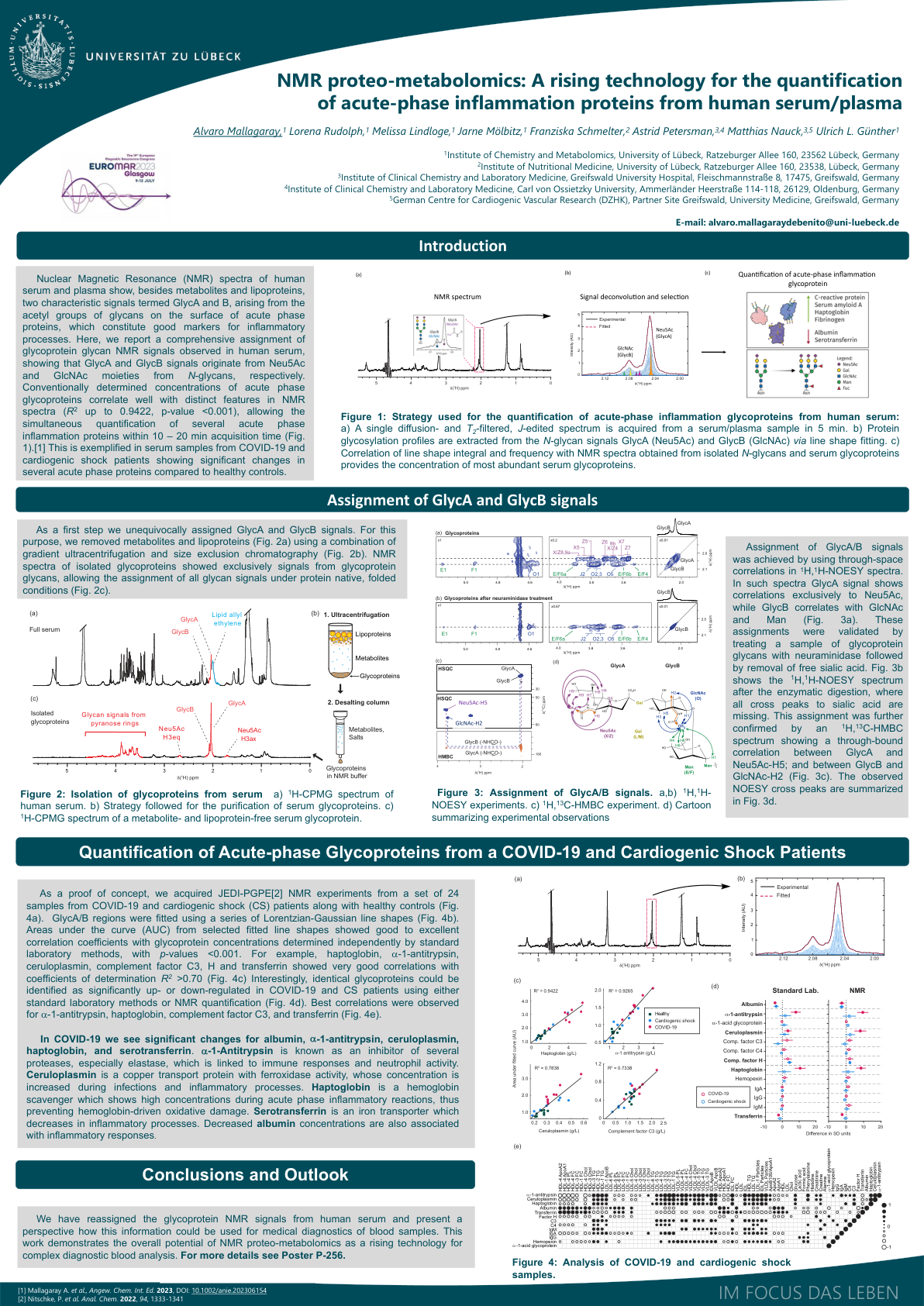
一种新兴的急性期量化技术......
人类血清和血浆的核磁共振 (NMR) 光谱除了代谢物和脂蛋白外,还显示两种特征信号 GlycA 和 B,它们来自急性期蛋白表面聚糖的乙酰基,是炎症过程的良好标志物。在这里,我们报告了在人类血清中观察到的糖蛋白聚糖 NMR 信号的全面分配,结果显示 GlycA 和 GlycB 信号分别来自 N -聚糖的 Neu5Ac 和 GlcNAc 部分。常规测定的急性期糖蛋白浓度与 NMR 光谱中的独特特征有很好的相关性(R 2 高达 0.9422,p 值 <0.001),可以在 10 – 20 分钟的采集时间内同时定量几种急性期炎症蛋白(图 1)。[1] 这在 COVID-19 和心源性休克患者的血清样本中得到了体现,与健康对照组相比,几种急性期蛋白发生了显着变化。
简短交流酒精对心脏的有害影响:高血压和心肌病
背景:流行病学证据表明,饮酒与心血管死亡率之间存在 J 形关联,戒酒者和重度饮酒者的心血管事件发生率高于适度饮酒者。然而,最近的研究对这一假设提出了质疑。此外,种族、性别、酒精饮料类型和饮酒模式都会影响酒精与心脏健康之间的关系。方法:我们利用 PubMed 对相关文献进行了回顾。结果:重度饮酒会导致难治性高血压、心肌病、心律失常、出血性中风以及肝硬化和胰腺炎。过量饮酒是继高血压和吸烟之后全球第三大可预防的死亡原因。结论:在这篇综述中,我们讨论了酒精滥用对高血压(心肌梗塞和中风的主要原因)和酒精性心肌病的影响。本期特刊“酒精与心脏健康”中的另一篇文章讨论了酒精和心律失常心源性猝死的问题。
VA-ECMO 省级护理模式
所有心脏外科中心都应该有能力为患者提供 VA-ECMO。然而,医院提供长期 VA-ECMO 的能力以及相关服务的全面性将决定医院提供 A 类、B 类还是 C 类 VA-ECMO 护理。A 类医院根据需要提供短期 VA-ECMO 服务,专门用于其自己的心脏术后患者或现场心源性休克。B 类医院是能够为患者提供长期 VA-ECMO 治疗(超过 48 小时)的心脏外科中心,并且可能从其他中心接收 VA-ECMO 患者。B 类站点管理使用 VA-ECMO 的患者,直到拔管或转移到 C 类合作站点,并且也可能接收来自其他站点的患者。C 类是安大略省的心脏移植中心,因为它们为使用 VA-ECMO 的患者提供最全面的服务和目的地疗法6。C 类站点可以接收来自其他站点的 VA-ECMO 患者,并且通常不会将 VA-ECMO 患者转移到其他地方。
临床实践指南
- 术语表 13-16 - 缺血性卒中管理更新 CPG 2020 17 - 卒中主要建议 CPG 2020 18-21 - 卒中建议摘要 CPG 2020 22-36 1 卒中的流行病学、定义和分类 37-39 2 病因和病理生理学 40-41 3 诊断和初步评估 42-44 4 预后 45-46 5 卒中预防 47-65 6 检查 66-67 7 急诊医学服务 68-73 8 急性一般管理 74-80 9缺血性脑再灌注 81-89 10 血管内血栓切除术 90-93 11 卒中单元 94-96 12 老年人卒中 97-105 13 卒中和心源性栓塞 106-109 14 特殊情况下的卒中 110-117 15 妊娠期卒中管理 118-120 16 证据有限的卒中治疗 121-122 17 质量保证 123 - 附录 124-129 - 参考文献 130-154
高级心血管重症监护研究金
奖学金旨在获得管理心血管功能受损的危重患者的高级技能。这将包括管理术后心脏外科患者以及心源性和循环性休克患者。我们的机构有一个活跃的 eCPR 和 VV 和 VA ECMO 计划,预计 2021 年将植入 100 例。除了 20 个耐用 VAD 外,每年还为大约 60 名患者提供短期机械支持。奖学金的重点是急性心脏/循环衰竭管理的专业知识,包括实施和管理短期机械循环支持设备,例如体外膜氧合 (ECMO)、短期心室辅助装置 (VAD)、主动脉内球囊泵 (IABP) 和体外 CO2 去除 (ECCO2R)。研究员将成为 ECMO 团队不可或缺的一部分,并培养患者选择、植入技术方面和植入前后管理方面的技能。研究员在研究金结束时将有望获得以下核心能力:
冠状动脉疾病引起的心绞痛的治疗
本指南旨在为患有稳定型心绞痛的患者提供管理指导。本指南是在审查了现有的泰恩河以北地区指南(2014 年)后制定的,考虑了 NICE 稳定型心绞痛指南 126(2016 年) 1 、ESC 稳定型心绞痛管理指南 2 以及当地初级保健和二级保健临床医生达成的共识。本指南旨在作为一本实用指南,可用于日常实践。可从上述 NICE 和 ESC 指南以及注释中提到的其他主要出版物中获取更多背景信息。本指南不包含对心绞痛进行诊断的建议,对于心绞痛,应参考 NICE 临床指南“新发胸痛:对疑似心源性新发胸痛或不适的评估和诊断”。本指南适用于纽卡斯尔、泰恩河以北、盖茨黑德和北坎布里亚地区所有参与管理心绞痛患者的临床医生。然而,它并不包括对医院心脏病科门诊就诊患者的管理的详细建议。如何使用该指南
feops-heartguide-for-procedure-planning-in-patients- ...
心房颤动 (AF) 是一种异常心律,其特征是心脏上腔 (心房) 异常电活动导致心跳快速而不规律。1 如果不及时治疗,AF 会显著增加缺血性中风的风险。1,2 口服抗凝剂 (OAC) 治疗,包括华法林或直接 OAC (DOAC),可降低非瓣膜性 AF (NVAF) 患者缺血性中风的风险,但也伴有显著的出血风险。3 这增加了临床决策的复杂性,尤其是对于具有多种出血和缺血性中风风险因素的患者,如高血压、既往大出血或中风、肾功能和肝功能障碍以及高龄。3 为了解决与 OAC 相关的出血并发症,已经开发出基于设备的替代方案,有可能消除长期抗凝治疗的需要。3 左心耳 (LAA) 是 NVAF 患者血栓形成的主要部位。左心耳封堵术 (LAAO) 是一种可以降低心源性栓塞性中风风险的策略,有可能消除长期使用 OAC 的需要。3