XiaoMi-AI文件搜索系统
World File Search System重新定义放疗在转移性癌症中的作用
对转移性癌症和概念验证临床试验的新出现的生物学理解表明,逐渐消失所有严重的疾病对改善患者预后具有很大的希望。但是,通过常规外束放射系统的多个目标消融是繁重的,这限制了大多数晚期疾病患者的研究和利用。要克服这一后勤障碍,需要技术创新。生物学引导的放射疗法(BGRT)是一种新的外束放射疗法递送方式,将正电子发射断层扫描(PET-CT)与6 mV线性加速器相结合。关键创新是线性加速器对外向肿瘤宠物的连续响应,并在次生潜伏期内用Radi-heT-其他疗法的束带发射。这允许沉积剂量实时跟踪肿瘤。多个新硬件和算法进步进一步促进了这种低延迟反馈过程。通过将肿瘤转化为静脉注射放射性示踪剂后,BGRT有可能以有效的方式使单个患者的完全转移消融,并对患有转移性疾病的整个群体进行可扩展。未来趋势可能会进一步增强诊所中BGRT的实用性,因为该技术与放射疗法中的其他创新相吻合,包括新型剂量绘画和分级方案,放射线分析和新的放射性示例。
Coplanar和非...
此任务对两种晚期放射疗法技术进行了全面的比较分析,即共面体积调制电弧治疗(CVMAT)和非稳定体积调制型ARC治疗(NCVMAT),用于治疗鼻咽癌。对使用这些技术进行放疗的十名鼻咽癌患者的治疗计划进行了回顾性分析。本研究的重点是剂量学参数,包括对目标体积和关键器官的剂量分布以及这些技术的临床意义。结果表明,尽管CVMAT和NCVMAT在治疗计划质量和整体剂量合规方面均表现出相似的性能,但在递送给特定器官的平均剂量中观察到了显着差异。脑干,内耳,左眼,右腮腺和左肱骨头在两种技术之间的平均剂量显着变化。这些发现突出了为鼻咽癌患者选择最佳放射疗法方法时患者特定考虑的重要性。临床医生应仔细评估个人患者特征和临床优先事项,以做出明智的治疗决策。这项工作提出了实用的解决方案,并为鼻咽癌放射疗法中VMAT技术选择的持续讨论做出了贡献。
加强机构与核...
• Technological advances and challenges • Roadmaps for setting up modern radiation oncology facilities • New treatment and imaging techniques as well as clinical evidence • Developments in treatment planning • Advances in treating recurrent patients • Personalized medicine • Telemedicine • Intensity modulated radiotherapy, including arc-based approaches • Image-guided radiotherapy, including MRI-guided • Stereotactic radiotherapy • Proton and light ion therapy •施用近距离放射治疗•在空间上分离放射治疗•闪光治疗•疗法•综合治疗•儿科放射治疗•放射治疗的安全性•放射疗法的健康经济学•放射疗法•放射生物学•dosimetry•dosimetry•审计程序•审计程序•质量保证和质量管理方面的新方法•临床研究•国家癌症•/师癌症
ABO血液组和RH因子与伊朗萨拉万人群中牙周疾病患病率的关联
癌症放射疗法和光疗被称为治疗耐化疗恶性肿瘤的替代方法。此外,癌症免疫疗法最近已证明是一种潜在的癌症治疗方式,它具有haditsupsanddownsdespiteSteSteSteSteSteStheHeart-tharmingoutcomesthashate。但是,研究人员促进了thatnanotechnology-促进的方法可能会使这些模式的成功成为上层阶级。靶向核苷的适体AS1411是用于重定向载有放射性增强剂和光敏剂的纳米载体的各种适体之一。最近,该适体的潜在适用性已在癌症免疫疗法中进行了研究。在这篇综述中,我们讨论了适体介导的靶向纳米植物的核苷如何改善癌症放射疗法,光疗和不良疗法的副作用,并改善这些治疗方法的结果。
病例报告lenvatinib是一种有效的鼻咽癌的治疗方法
图1。患者的治疗时间表和相应的放射学疾病进化。基线NASO咽肿瘤的体积非常大(A)。自由基放射疗法和nimotuzumab治疗后三个月,鼻咽和口咽(b)中也有一半的原发性肿瘤。自由放射疗法六个月后,肿瘤仍然残留(C)。根据NGS结果,患者将Lenvatinib作为标签外疗法的靶向FGFR3-TACC3融合。患者服用Lenvatinib 3个月后,鼻咽肿瘤消失了(D)。在Lenvatinib治疗7个月后,患者在没有症状的情况下检测到单个脑转移,但在鼻咽内没有反复发生的证据(E,F)。该患者继续接受Lenvatinib治疗,并患有鼻咽和脑(G,H)的疾病。
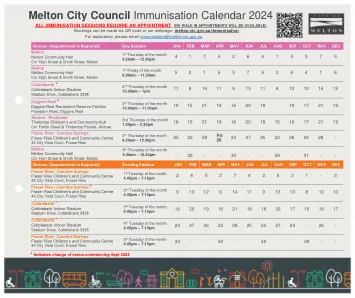
梅尔顿市免疫接种日历 2021
• 与患有降低免疫力疾病(如白血病、癌症、艾滋病毒/艾滋病)的人同住,或与正在接受降低免疫力治疗的人同住(例如,口服类固醇药物,如可的松和泼尼松、放射疗法、化学疗法)
geant4-DNA的模型,通过超过100 meV
通过电离辐射引起的生物损害在许多应用领域中起主要作用,例如放射疗法和微测定法。geant4-DNA蒙特卡洛轨道结构代码具有模拟辐射通过液态水的通过,其中包含带来早期DNA损伤的物理,物理化学和化学过程。对于质子弹丸,当前模型达到了100 MeV的事件能量。为了涵盖质子放射疗法所涉及的整个能量状态,这项工作提出了一种新模型,将质子电离和液体水的激发延伸至300 meV。使用相对论的平面波近似(RPWBA)对五个电离壳的离子壳和五个激发液水的离子水平进行计算。实施通过官方版本的宣传和范围示例验证,与ICRU90报告中发表的参考证据获得了1%的协议。
子宫内膜癌 - 改善护理和推动政策...
子宫内膜癌的诊断需要通过详细的评估,包括体检、影像分析和活检。治疗取决于其分期,近年来也越来越多地取决于其分子特征,以指导个性化的治疗方法。治疗方法通常包括手术、放射疗法和抗癌药物的组合,最好由专业中心的多学科团队协调。外科手术的基础是切除子宫(子宫切除术),包括切除输卵管和卵巢。放射疗法通常用于针对手术后残留的肿瘤细胞。全身疗法提供了多种工具包,包括用于积极分裂细胞的化疗和利用癌症激素敏感性的激素疗法。近年来,增强对癌细胞免疫反应的免疫疗法和抑制肿瘤生长的靶向疗法已被添加到子宫内膜癌的治疗武器库中。
放射治疗课程分析网格(2024)
指示:确定涵盖以下每个内容区域的课程,并输入课程编号和/或标题。有关每个内容领域应涵盖的指导,请参阅美国放射学技术学会出版的放射疗法专业课程(2024)。
辐射疗法对心脏的影响
在美国,心血管疾病(CVD)是发病率和死亡率的主要原因(6)。不可修改的危险因素,包括CVD,高血压和年龄较大的家族史,与CVD发展的风险增加一致(7-9)。可修改的危险因素,例如高体重指数(BMI),烟草使用和II型糖尿病,也已得到充分记录(10-13)。癌症患者由于全身治疗和放射疗法的心脏毒性潜力而发生心血管事件的风险较高。曲妥珠单抗,例如,人类表皮生长因子受体2(HER2)指导的疗法彻底改变了HER2阳性乳腺癌患者的临床结局,众所周知,它会带来明显的心脏风险,包括左心室收缩功能障碍(14)。用于治疗乳腺癌和淋巴瘤,蒽环类动物也与剂量依赖性心肌细胞损伤和心力衰竭有关(15)。越来越担心多模式治疗方案可能会引发协同性心脏毒性作用,尤其是在基线危险因素的背景下。Tjong等。针对接受放射疗法治疗的肺癌患者开发了心脏事件风险预测模型,发现先前存在的冠状动脉疾病和高血压是放疗后心脏事件的预测指标(16)。Taylor等人进行的系统文献综述。估计,接受放射疗法的乳腺癌患者的心脏死亡率的绝对风险为1%,而非吸烟者为0.3%(17)。在一项具有里程碑意义的研究中,Darby等。发现,与那些