XiaoMi-AI文件搜索系统
World File Search Systemticlopidine
Qassim A. Zigam博士
促进血小板聚集。•血小板聚集抑制剂包括:1。抑制环氧合酶-1(COX-1)抑制剂(阿司匹林)2。GP IIB/IIIA受体抑制剂(Abciximab,tirofiban和Eptifibatide)3。 ADP受体阻滞剂(氯吡格雷,ticlopidine和prasugrel)GP IIB/IIIA受体抑制剂(Abciximab,tirofiban和Eptifibatide)3。ADP受体阻滞剂(氯吡格雷,ticlopidine和prasugrel)
通过时间顺序检测不良药物事件
背景:药物可能引起各种不良反应。在临床试验和市场后监视中,花费了大量的金钱和精力来研究不良药物事件(ADE)。来自多个电子病历(EMR)的现实世界数据可以使了解实际患者发生的ADE变得容易。目的:在本研究中,我们从EMR中记录的医师订单中生成了一个患者药物病史数据库,该数据库允许清楚地识别药物时期。方法:我们开发了一种基于不良事件和药物期间的时间顺序关系检测ADE的方法。为了验证我们的方法,我们检测到接受阿司匹林,氯吡格雷和ticlopidine的患者中丙氨酸氨基转移酶升高的ADE。通过图表审查评估检测的准确性,并与Roussel UCLAF因果关系评估方法(RUCAM)进行了比较,该方法是检测药物诱导的肝损伤的标准方法。结果:接受阿司匹林,氯吡格雷和杀菌的患者的ADE升高的计算率为3.33%(868/26,059名患者),3.70%(188/5076患者)和5.69%(分别与先前报告率相符的患者)分别为5.69%(226/3974患者)。我们审查了检测到ADE的患者的病历。我们的方法准确地预测了用阿司匹林治疗的90%(27/30名患者),用氯吡格雷治疗的100%(9/9患者)和100%(4/4患者)用Ticlopidine治疗的ADE。我们的方法未检测到RUCAM检测到的3个AD。结论:这些发现表明,目前的方法可有效根据EMR数据检测ADE。
Melorex Tablet
出血 - 使用SSRI(包括紫pur鼠,腹膜,血肿,鼻瘤,阴道出血和胃肠道出血),已经报道了皮肤和粘膜的出血异常。SSRIS/SNRI可能会增加产后出血的风险(请参见第4.6节,怀孕和哺乳和第4.8节不良影响)。应谨慎使用依他普兰的患者,同时接受口服抗凝剂,已知会影响血小板功能的药物(例如atypical antipsychotics and phenothiazines, most tricyclic antidepressants, acetylsalicylic acid and non- steroidal anti-inflammatory medicinal products (NSAIDs), ticlopidine and dipyridamole) as well as in patients with a past history of abnormal bleeding or those with predisposing conditions.应考虑高风险患者的药理学胃保护。
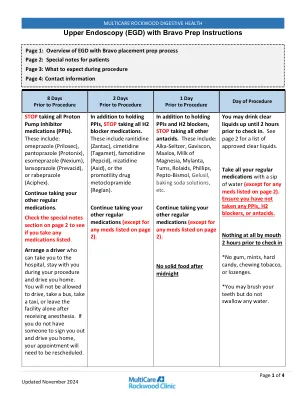
上消化道内窥镜检查 (EGD) 及 Bravo Prep 说明
所有处方血液稀释剂都需要在手术前停止使用,无一例外。您有责任尽快致电管理您的血液稀释剂的提供者,以获取有关如何以及何时停止服用它们的指导。未经处方提供者同意,请勿停止服用血液稀释剂。 一些常见的处方血液稀释药物:氯吡格雷 (Plavix)、华法林 (Coumadin)、替格瑞洛 (Brillinta)、普拉格雷 (Effient)、利伐沙班 (Xarelto)、达比加群 (Pradaxa)、阿哌沙班 (Eliquis)、双嘧达莫 (Aggrenox)、磺达肝癸钠 (Arixtra)、达肝素 (Fragmin)、西洛他唑 (Pletal)、依诺肝素 (Lovenox)、依度沙班 (Savaysa) 或噻氯匹定 (Ticlid)。 手术前和手术后,每天服用 81-325 毫克阿司匹林和布洛芬/萘普生/双氯芬酸/美洛昔康 (NSAID) 是安全的。 手术前几天和手术当天,服用处方止痛药和泰诺是安全的。 如果您定期看心脏病专家,请致电他们的办公室,确保您有接受麻醉的医疗许可。为了您的安全,麻醉提供者可能会要求您的心脏病专家提供医疗许可信。
秀丽隐杆线虫
迫切的治疗需求限制了监管机构批准前治疗药物的研究。因此,对批准后的药物进行分析可以提高我们对药物作用机制的理解,并实现更好的治疗。我们通过对线虫秀丽隐杆线虫进行简单的检测,筛选了 1443 种美国食品药品监督管理局 (FDA) 批准的药物库,发现三种化合物会引起形态变化。抗凝剂噻氯匹定和抗真菌剂舍他康唑都会导致药物积聚,导致咽部解剖结构明显扭曲,急性暴露后死亡,而质子泵抑制剂右兰索拉唑会导致蜕皮缺陷,需要在幼虫发育过程中暴露。强大的遗传模型系统中这种易于检测的缺陷主张继续使用各种模型生物探索现有药物,以更好地了解已经为数百万患者开出的药物。© 2020 作者。由 Elsevier Ltd. 出版。这是一篇根据 CC BY-NC-ND 许可协议 ( http://creativecommons.org/licenses/by-nc-nd/4.0/ ) 开放获取的文章。
EGD(上消化道内镜检查)准备说明
• 血液稀释剂:包括 Coumadin(华法林)、Plavix(氯吡凝胶)、Ticlid(盐酸噻氯匹定)、Brilinta(替格瑞洛)、Aggrastat(替罗非班)、Agrylin(阿那格雷)、Xarelto(利伐沙班)、Pradaxa(达比加群)、Eliquis(阿哌沙班)、Lovenox(低分子量肝素)、Innohep(肝素)或 Effient(普拉格雷),您必须遵循我们的护士提供的指示。• 糖尿病/减肥药物:请参阅以下指示。• 血管紧张素转换酶 (ACE) 抑制剂降压药:请勿在手术当天服用以“pril”结尾的药物。例如:赖诺普利、贝那普利、雷米普利、卡托普利、依那普利、喹那普利• ARB 降压药:请勿在手术当天服用以“沙坦”结尾的药物。例如:氯沙坦、厄贝沙坦、坎地沙坦、缬沙坦、替米沙坦、奥美沙坦 • 利尿剂:检查当天请勿服用“水”丸。例如:呋塞米 (Lasix)、布美他尼 (Bumex)、托拉塞米、氢氯噻嗪 (HCTZ)、螺内酯 (Aldactone)、吲达帕胺、氯噻嗪、氯噻酮、美托拉宗 • 所有其他药物:包括阿司匹林,应在检查当天用一小口水服用。减肥/糖尿病药物:
高级别胶质瘤的潜在新治疗方法
摘要:已证实重新利用的药物在体外可成功治疗高级别胶质瘤;然而,由于体外模型不能真实反映临床情况,因此其临床成功率有限。在本研究中,我们使用了两种不同的患者来源的肿瘤碎片(肿瘤核心 (TC) 和肿瘤边缘 (TM))来生成异质性、临床相关的体外模型,以评估重新利用的药物(伊立替康、匹伐他汀、双硫仑、葡萄糖酸铜、卡托普利、塞来昔布、伊曲康唑和噻氯匹定)组合是否可以成功治疗高级别胶质瘤,每种药物都针对不同的生长促进途径。为了确保我们数据的临床相关性,我们使用了来自 11 位不同患者的 TC 和 TM 样本。我们的数据表明,在 100 µ m 或更低的浓度下,所有药物组合的 LogIC 50 值均低于替莫唑胺,其中一种组合在治疗 6 天后使 5 个 TM 样本的细胞存活率降至 4% 以下,几乎根除了癌症。替莫唑胺在 14 天的测定中无法阻止肿瘤生长,而组合 1 可以阻止肿瘤生长,组合 2、3 和 4 在较高剂量下减缓了肿瘤生长。为了验证细胞毒性数据,我们使用了两种不同的测定方法,终点 MTT 和实时 IncuCyte 寿命分析,以评估组合对患者 3 的 TC 片段的细胞毒性,两种测定中的细胞存活率相当。局部施用针对高级别胶质瘤不同生长促进途径的再利用药物组合,有可能转化为临床治疗高级别胶质瘤的新型治疗策略。
通过基因表达数据的综合分析识别胶质母细胞瘤的潜在治疗靶点和生物标志物 Angélica Bautis
通过基因表达数据综合分析鉴定胶质母细胞瘤的潜在治疗靶点和生物标志物 Angélica Bautista 1 , Ricardo Romero 2 1,2 Departamento de Ciencias Naturales, UAM Unidad Cuajimalpa, Avenida Vasco de Quiroga 4871, Col. Santa Fe Cuajimalpa。Alcaldía Cuajimalpa de Morelos,C.P.05348,墨西哥城。摘要背景:在本研究中,我们对 GSE15824 和 GSE4290 研究中的差异基因表达数据进行了全面分析,以确定具有作为胶质母细胞瘤治疗靶点潜力的上调中心基因。结果:鉴定出 10 个上调的枢纽基因,即 TYROBP、C1QA、C1QB、TLR2、C1QC、CD163、VSIG4、ITGB2、VEGFA 和 CD14。其中,VEGFA 被选为虚拟筛选,发现了 6 个显著的匹配项。3 个匹配项来自 ChemDiv 激酶抑制剂库(D491-4259、J094-0246、D491-4785),3 个来自 ZINC20 数据库(ZINC57658、ZINC57652、ZINC57679),显示出药物发现的良好特性。此外,还鉴定出两种可重新利用的药物,即舒尼替尼和盐酸噻氯匹定。所有命中药物的表现均优于对照药物伊立替康、卡铂和氟尿嘧啶。此外,我们还确定了下调的枢纽基因 VAMP2 和 ANK3 是胶质母细胞瘤的潜在生物标志物。富集分析进一步深入了解了所涉及的分子通路,为治疗胶质母细胞瘤的潜在治疗策略提供了启示。结论:这项计算研究揭示了胶质母细胞瘤治疗的潜在候选药物,并对该疾病的分子机制提供了宝贵的见解,为改进治疗策略铺平了道路。关键词:胶质母细胞瘤、VEGFA 抑制剂、虚拟筛选、生物标志物。简介 中枢神经系统 (CNS) 的恶性肿瘤具有侵袭性和不良预后的特点。在这些肿瘤中,神经胶质瘤是最常见的原发性中枢神经系统肿瘤,具有分化成各种细胞类型的能力,例如神经干细胞、星形胶质细胞或少突胶质祖细胞 [1]。胶质母细胞瘤被世界卫生组织 (WHO) 归类为 IV 级神经胶质瘤,是最具侵袭性的亚型,占恶性神经胶质瘤的 60-70% [2,3]。它们可进一步分为三种亚型:前神经型、经典型和间质型 [4]。神经胶质瘤的发病率随着年龄的增长而增加,尤其是在 75 岁以上的人群中,年龄也与存活率呈负相关 [5]。虽然导致胶质母细胞瘤发展的确切风险因素尚不清楚,但据观察,男性患胶质母细胞瘤的几率高于女性 [6,7]。