XiaoMi-AI文件搜索系统
World File Search System免疫检查点程序性细胞死亡蛋白 1 的缺失与活动性 ANCA 相关性肾血管炎之间的关联
摘要:免疫检查点抑制剂 (ICI) 对某些癌症患者的生存做出了重要贡献。ICI 阻断由程序性细胞死亡蛋白 1 (PD-1)、程序性细胞死亡蛋白配体 1 (PD-L1) 和细胞毒性 T 淋巴细胞相关抗原 (CTLA-4) 介导的共抑制信号通路,从而通过刺激免疫系统消除癌细胞。然而,也有报道描述了与免疫相关的不良事件,并将其归因于增强的免疫系统激活。最近的观察表明,活动性抗中性粒细胞胞浆抗体 (ANCA) 相关性血管炎 (AAV) 中免疫检查点的调节异常。我们在此通过免疫染色分析了总共 15 例 ANCA 相关性肾血管炎肾活检中的肾内 PD-1 和 PD-L1 与肾小球和小管间质病变的关系。为了进行独立验证,我们分析了公开可用的数据集中的 PD-1 表达(由 PDCD1 编码)。我们在此观察到 PD-1 主要表达于肾小管间质,而在 ANCA 相关性肾血管炎中表达降低。此外,肾小管间质 PD-1 的丧失与活动性 ANCA 相关性肾血管炎相关。与观察到的活动性肾小球和肾小管间质病变的关联一致,我们发现间质 PD-1 与肾小管和/或肾小球 PD-L1 阳性相关。最后,PD-1 与补体因子 B 的局部合成减少有关。有趣的是,我们没有观察到 PD-1 与补体 C5 或其 C5a 受体之间的相关性。结合我们的观察,这可能表明 PD-1/PD-L1 信号传导受损、补体因子 B 和活动性 ANCA 相关肾血管炎之间存在联系。这些发现可能具有相关性,因为实验数据已经描述了 PD-1 激动剂可用于治疗以减轻多种疾病模型中的自身免疫。此外,针对补体 C5/C5a 受体和因子 B 的靶向治疗均已可用,并且目前正在开发用于治疗 AAV。因此,这项先导研究扩展了我们目前的知识,并描述了活动性 ANCA 相关肾血管炎中免疫检查点和替代补体途径之间的潜在相互作用。
脂质管理
AAA,腹主动脉瘤; ACR,白蛋白肌酐比率; ASCVD,动脉粥样硬化心血管疾病; CABG,冠状动脉旁路移植物; CKD,慢性肾脏疾病; DM,糖尿病; EGFR,估计的肾小球过滤率; FH,家族性高胆固醇血症; HIV,人类免疫缺陷病毒; IHD,缺血性心脏病; LDL-C,低密度脂蛋白胆固醇; Mi,心肌梗塞;垫,周围动脉疾病; PCI,经皮冠状动脉干预; PCSK9,普罗蛋白转化酶枯草蛋白/KEXIN类型9; SG-FRS,新加坡改装的Framingham风险评分; SLE,全身性红斑狼疮; TIA,短暂缺血性攻击AAA,腹主动脉瘤; ACR,白蛋白肌酐比率; ASCVD,动脉粥样硬化心血管疾病; CABG,冠状动脉旁路移植物; CKD,慢性肾脏疾病; DM,糖尿病; EGFR,估计的肾小球过滤率; FH,家族性高胆固醇血症; HIV,人类免疫缺陷病毒; IHD,缺血性心脏病; LDL-C,低密度脂蛋白胆固醇; Mi,心肌梗塞;垫,周围动脉疾病; PCI,经皮冠状动脉干预; PCSK9,普罗蛋白转化酶枯草蛋白/KEXIN类型9; SG-FRS,新加坡改装的Framingham风险评分; SLE,全身性红斑狼疮; TIA,短暂缺血性攻击
引用efe o,al jurdi A,Eiting MM,Marks CR,Cote MA,Wojciechowski D,Safa K,Gilligan H,Azzi J,Goyal J,Goyal N,Raynaud M,Loupy A,Loupy A,Weins A和Riella A和Riella A and Riella
蛋白尿与肾移植受者(KTRS)中同种异体移植和患者存活率的减少有关(1,2)。在钙调神经磷酸酶抑制剂上的KTR中,优化阻断肾素 - 血管紧张素 - 醛固酮系统(RAAS)的药物通常受到不良反应(例如高钾血症)的限制(3,4)。此外,没有随机对照试验研究了KTR中SGLT-2抑制剂的抗蛋白尿作用。因此,需要其他策略来减少蛋白尿中的蛋白尿和延长同种异体移植的存活。在患有足细胞病的患者和肾小球肾炎的患者中,钙调神经蛋白抑制剂(CNIS)通过免疫和非免疫作用降低蛋白尿,例如血管收缩和足细胞稳定作用(5)。另一方面,它们还可以通过多种机制引起蛋白尿,包括管状损伤,血栓性微血管病和肾小球硬化症(6-9)。- CNIS还可以通过氧化应激和血管收缩损害内皮功能,进一步导致肾小球损伤和蛋白尿。相比之下,Belatacept不具有这些血管活性特性,可能支持更健康的内皮和降低的蛋白尿。一些临床前研究假定了共刺激阻塞的抗蛋白尿作用(10,11)。在蛋白尿KTR的回顾性队列中,CNIS的BELATACEPT转化或雷帕霉素(MTOR)抑制剂的哺乳动物靶标与转化后12个月的蛋白尿降低有关(7)。但是,这没有
通过病毒模拟纳米粒子将可溶性鸟苷酸环化酶 (sGC) 激活剂西那西呱靶向递送至肾系膜细胞,通过 cGMP 介导的 TGF 通路抑制增强抗纤维化作用
摘要:糖尿病肾病 (DN) 是糖尿病最严重的长期影响之一,影响超过 30% 的患者。在患病肾脏中,肾小球内系膜细胞在促进细胞外基质成分的促纤维化周转和促进肾小球增生方面起着关键作用。这些病理影响部分是由可溶性鸟苷酸环化酶 (sGC) 功能受损以及抗纤维化信使 3′,5′-环鸟苷酸单磷酸 (cGMP) 合成减少引起的。Bay 58-2667 (cinaciguat) 能够重新激活有缺陷的 sGC;然而,该药物的生物利用度较差,全身给药与严重低血压等不良事件有关,这可能会妨碍治疗效果。因此,在本研究中,西那西呱被有效地封装到病毒模拟纳米颗粒 (NP) 中,这种纳米颗粒能够特异性地靶向肾系膜细胞,从而增加细胞内药物的积累。因此,NP 辅助药物输送使西那西呱诱导的 sGC 稳定和活化以及相关的下游信号在体外的效力提高了 4 到 5 倍。此外,载药 NP 的给药显著抑制了非典型转化生长因子 β (TGF- β ) 信号通路,并抑制了由此产生的 50-100% 的促纤维化重塑,使该系统成为一种有前途的工具,可用于更精细地治疗 DN 和其他相关的肾脏病变。
转化研究的急性肾损伤实验模型
急性肾脏损伤(AKI)使10-15%的住院治疗复杂化,并且与死亡率增加1。AKI目前是使用2012年肾脏疾病改善全球结果(KDIGO)标准定义的,因为血清肌酐的增加≥0.3mg/dl(26.5 µmol/L)在48 h或在血清肌酐内增加到≥1.5倍的基线在7天内或在7天内或URINE体积<0.5 mL/kg/k/kg/kg/k时,均增加到≥1.5倍。幸存的患者通常延迟肾功能恢复,分类为急性肾脏疾病(肾小球过滤率(GFR)<60 mL/min/min/1.73 m 2或GFR降低GFR≥35%≥35%,或者在基线或base蛋白疾病中均降低了血清肌酐的增加,或者在<3个月中均降低了50%,或者是<3个月的均未得到<3个月的培训,或者均未<3个月份的率(Chrondecompen); 60 ml/min/1.73 m 2或肾脏损伤标记> 3个月)3。AKI是关于病因(例如,败血症,阻塞或肾毒素),病理生理学和肾脏结局(例如,肾小球疾病,间质疾病或管状损伤)的高度异质疾病。对AKI的标准化定义的发展和采用有助于为临床试验中使用的纳入标准提供统一性。但是,kdigo定义的主要限制
钠-葡萄糖协同转运蛋白 2 抑制剂的利用和...
钠-葡萄糖协同转运蛋白 2 (SGLT2) 抑制剂是一种具有保护心脏和肾脏功能的抗糖尿病药物。此外,它还能防止肾小管部分的钠吸收并降低肾脏的肾小球内压力。最近,无论慢性肾病患者是否患有糖尿病,SGLT 抑制剂的使用都在增加。然而,有关 SGLT2 抑制剂使用的全球数据仍然有限。我们对肾脏病诊所使用 SGLT2 抑制剂的慢性肾病患者进行了一项描述性研究。 2017 年至 2022 年期间,共有 156 名患者被处方 SGLT2 抑制剂。其中,58.3% 为男性,平均年龄为 61 ± 13 岁,86.5% 患有糖尿病,平均估计肾小球滤过率 (eGFR) 为 46.41 ± 21.14 ml/min/1.73m 2,蛋白尿为 2.22 ± 2.62 g/天。总共有 85.9% 的患者同时使用肾素血管紧张素系统 (RAS) 阻滞剂,而大多数未使用 RAS 阻滞剂的患者为 4 期慢性肾脏病患者。在非糖尿病患者中,81% 患有肾小球肾炎,其中一半为 IgA 肾病,42.9% 的患者正在使用免疫抑制剂。使用 SGLT2 抑制剂 6 个月内 eGFR 下降速度显著降低,从 -3.46 + 6.56 ml/min/1.73m 2 降至 -0.77 + 7.97 ml/min/1.73m 2 (p=0.001)。此外,eGFR下降速度的显著抑制也体现在
慢性肾脏疾病和相关危险因素...
目的:确定2型糖尿病患者的慢性肾脏疾病及其相关危险因素的频率。研究设计:横断面研究。研究地点和持续时间:2019年1月至6月,卡拉奇的军事医院马里尔·坎特(Malir Cantt)合并。方法论:在对纳入/排除标准的合理性同意后,总共包括203例2型糖尿病患者。使用基于肌酐的慢性肾脏病流行病学合作(CKD-EPI)方程计算了每位患者的估计肾小球过滤率。慢性肾脏疾病定义为肾小球滤过率降低了1.73m2的60 ml/min。此外,临床确定了患有慢性肾脏疾病(包括体重指数和血压)的危险因素。结果:在203例2型糖尿病患者中,有65例(32%)患有慢性肾脏病。其中大多数为34(52.30%),处于慢性肾脏病阶段3,而21(32.30%)处于第4阶段和第10阶段(15.40%)处于第5阶段。增加年龄,吸烟,女性和更高的体重指数与糖尿病患者的慢性肾脏疾病的发展呈正相关。结论:慢性肾脏疾病是糖尿病患者经常观察到的并发症。早期检测和适当的治疗可以帮助延迟到慢性肾脏疾病的晚期阶段。因此,建议对糖尿病患者定期筛查慢性肾脏疾病和相关危险因素。
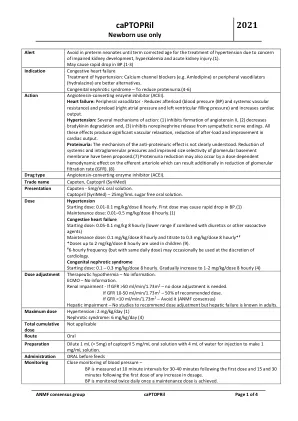
卡托普利2021
警报避免在早产新生儿中,直到因担心肾脏发育,高钾血症和急性肾脏损伤而导致的高血压治疗年龄。(1)。可能导致BP迅速下降。(1-3)高血压的充血性心力衰竭治疗:钙通道阻滞剂(例如氨氯地平)或外周血管扩张剂(氢嗪)是更好的替代方法。先天性肾病综合征 - 减少蛋白尿。(4-6)作用血管紧张素转化酶抑制剂(ACEI)。心力衰竭:周围血管扩张器 - 减少后负荷(血压(BP)和全身性血管抗性)和预紧力(右心房压力和左心室填充压力),并增加心输出量。高血压:几种作用机理:(1)抑制血管紧张素II的形成,(2)降低了缓激肽降解,(3)抑制了脱甲肾上腺素从交感神经末端释放。所有这些作用都会产生明显的血管松弛,减少后负载和心脏输出的改善。蛋白尿:抗蛋白尿作用的机制尚未清楚地理解。已经提出了肾小球基底膜的全身性和倾斜度压力的降低以及提高的尺寸选择性。(7)蛋白尿还原性也可能通过剂量依赖性血流动力学对传出动脉的作用而发生,这可能导致肾小球滤过率(GFR)的降低。(8)药物类型商品名Capoten,Captopril(Syrimed)呈现Capoten -5mg/ml口服溶液。卡托普利(Syrimed) - 25mg/5ml无糖的口服溶液。剂量高血压
尿线粒体DNA 与原发性膜性肾病患者 ...
原发性膜性肾病 ( primary membranous nephro- pathy , PMN ) 是全球成人肾病综合征常见的病因 , 也是中国原发性肾小球疾病中发病率第二 、 增长 最快的疾病 [ 1 ] 。大多数 PMN 患者有典型的临床表 现 , 包括大量蛋白尿 、 低蛋白血症 、 水肿和高脂血 症等。近 30% 的 PMN 患者能够获得自发缓解 , 但 中危和高危患者 , 即大量蛋白尿 、 肾功能不稳定的 患者 , 缓解的可能性较低 [ 2 ] 。 既往研究表明 , 线粒体功能障碍在急性肾损伤 ( acute kidney injury , AKI ) 和慢性肾脏病 ( chronic kidney diseases , CKD ) 的发病机制和肾脏修复中发 挥关键作用 [ 3 - 4 ] 。线粒体功能与线粒体 DNA ( mito- chondrial DNA , mtDNA ) 的完整性密切相关 , 当线 粒体受损时 , mtDNA 会从线粒体基质释放到细胞 质或细胞外 , 进而激活氧化应激反应 , 并作为炎症 介质激活自然免疫炎症反应 [ 5 ] 。目前多项研究表 明 , 尿 mtDNA 是各种肾脏疾病中线粒体损伤的替 代标志物 [ 6 ] 。我们之前的研究表明 , mtDNA 在尿液 和肾脏组织中容易被检测到 , 其拷贝数与糖尿病肾 脏疾病的肾功能下降和肾脏病理结构改变有关 [ 7 ] 。 另一项研究指出 , 尿液中 mtDNA 与肾功能下降速 度有关 , 并能预测非糖尿病肾脏疾病患者血肌酐翻 倍或需要进行透析治疗的风险 [ 8 ] 。然而 , 尿 mtD- NA 在 PMN 患者中的改变及其对预后的预测作用 仍不明确。本研究旨在探讨尿 mtDNA 与 PMN 患
无心脏淀粉样变性 - Repisalud
AF = 心房颤动;ATTR = 转甲状腺素蛋白淀粉样变性;ATTR-v = 变异型转甲状腺素蛋白淀粉样变性;ATTR-wt = 野生型转甲状腺素蛋白淀粉样变性;ECG = 心电图;eGFR = 估计肾小球滤过率;EMB = 心内膜心肌活检;LBBB = 左束支传导阻滞;LVH = 左心室肥大;NT-proBNP = N 端脑钠肽前体;RBBB = 右束支传导阻滞;TTR = 转甲状腺素蛋白。