XiaoMi-AI文件搜索系统
World File Search System白蛋白尿与白质的关联...
方法与结果:2012 年,1,214 名日本社区居民(年龄 ≥ 65 岁)接受了脑磁共振成像 (MRI) 扫描和全面健康检查。本研究调查了尿白蛋白:肌酐比 (UACR) 和估计肾小球滤过率 (eGFR) 与 WMH 体积与颅内容积 (WMHV : ICV) 比的关联,以及 UACR 和 WMHV : ICV 比的组合与认知能力下降和死亡风险的关联。整个研究人群的 WMHV : ICV 比的几何平均值为 0.223%,在调整潜在混杂因素后,随着 UACR 水平的提高而显著增加(正常白蛋白尿为 0.213%,微量白蛋白尿为 0.248%,大量白蛋白尿为 0.332%;P 趋势 =0.01)。相反,eGFR 与 WMHV : ICV 比值之间无明显关联。与白蛋白尿正常且 WMHV : ICV 比值较小(<0.257% [中位数])的受试者相比,白蛋白尿且 WMHV : ICV 比值较大(≥0.257%)的受试者在基线时认知能力下降的概率和随访期间全因死亡的概率更高。
iptacopan治疗阵发性夜间血红蛋白尿
Pegcetacoplan与NICE的PEGCETACOPLAN技术评估指南(TA778)一致。pegcetacoplan是每周两次通过皮下输注给药的C3抑制剂。临床专家指出,切换到Pegcetacoplan时通常会有良好的反应,但是有些残留贫血的人可能无法切换,因为这是一种自我管理的治疗方法。iptacopan是一种可以控制血管内和血管外抽血的近端补体抑制剂,是每天两次口服治疗。该公司将IPTACOPAN定位为血液溶质性贫血成人PNH的一线治疗选择,并将其作为C5抑制剂治疗后患有残留贫血的成年人的PNH的二线治疗选择。委员会同意临床专家认为Ravulizumab是首选的C5抑制剂。因此,它得出的结论是,拉库鲁津单抗和佩格曲霉是最相关的比较器。
如何治疗与 VEGF 抑制剂相关的高血压和蛋白尿
一些数据表明,蛋白尿与总体反应相关,但与生存率无关。总体而言,高血压和蛋白尿似乎与贝伐单抗治疗的持续时间有关,并不是独立的预后因素 (3)。在大多数涉及非肾病范围蛋白尿和高血压的病例中,可以继续治疗。通常,可以使用 ACEI 或 ARB 积极控制蛋白尿(图 1)。从癌症的角度来看,关于高血压的发展及其与生存率提高的关联的数据仍然存在矛盾,只有一些研究表明总体生存率提高 (4,5)。如果在常规随访期间发现血压为 140/90 毫米汞柱,则应开始治疗。一线药物通常包括 ACEI 或 ARB,它们具有降低蛋白尿的附加益处,而蛋白尿通常见于 VEGF 抑制剂。在没有蛋白尿的情况下,也可以使用二氢吡啶类钙通道阻滞剂(例如氨氯地平和硝苯地平),因为它们能松弛平滑肌,是强效的血管扩张剂。应避免同时使用非二氢吡啶类钙通道阻滞剂和酪氨酸激酶抑制剂,因为它们会抑制细胞色素 P450 通路;这会抑制酪氨酸激酶抑制剂的代谢,导致其水平升高并加剧高血压。二线药物包括β 受体阻滞剂。非选择性β 受体阻滞剂,如奈必洛尔和卡维地洛,具有抗血管生成作用,可能提供额外的抗肿瘤益处 (6)。虽然也可以使用利尿剂,但建议谨慎使用,因为癌症患者通常会因化疗而出现食欲不振、恶心、呕吐和腹泻,并且仍然面临发生容量不足和肾前性 AKI 的高风险。
iptacopan治疗阵发性夜间血红蛋白尿
EAG: ~35-40% have complement-inhibitor across UK in National PNH Service, most have ravulizumab initially • Eculizumab considered useful particularly in emergency to avoid thrombosis in newly diagnosed people • Renal failure or pregnancy – typically continue eculizumab (limited safety data for ravulizumab/pegcetacoplan) • ~15% remaining anaemic after C5 inhibitor switch to pegcetacoplan(比例正在增加)
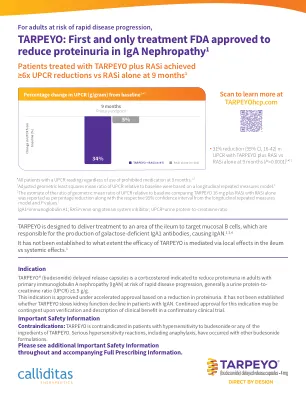
FDA 批准的第一个也是唯一一个可减少蛋白尿的治疗方法......
TARPEYO®(布地奈德)缓释胶囊是一种皮质类固醇,用于降低患有原发性免疫球蛋白 A 肾病 (IgAN) 且有快速病情进展风险的成人患者的蛋白尿,通常尿蛋白与肌酐比 (UPCR) ≥1.5 g/g。该适应症根据蛋白尿减少而获得加速批准。尚未确定 TARPEYO 是否能减缓 IgAN 患者的肾功能衰退。该适应症的继续批准可能取决于确认性临床试验中临床益处的验证和描述。重要安全信息禁忌症:对布地奈德或 TARPEYO 的任何成分过敏的患者禁用 TARPEYO。使用其他布地奈德制剂时曾发生过严重的过敏反应,包括过敏反应。请参阅整个说明书和随附的完整处方信息中的其他重要安全信息。
评估2型糖尿病患者血清尿酸水平与蛋白尿之间的关系
材料和方法:在这项描述性分析和横断面研究中,在2015年至2018年间,在Gorgan的2型糖尿病患者中进行了数据收集。数据收集工具是两部分问卷,包括人口统计学和人体测量特征以及有关该疾病的信息。血清尿酸,血尿素氮(BUN),肌酐(CR),肌酐(CR),空腹血糖(FBS)和血红蛋白A1C(HBA1C)的水平。针对蛋白尿,蛋白尿,尿量和CR体积进行了24小时的尿液收集。患者的GFR。在初次评估后1年对患者进行了重新评估,并评估了血清尿酸与蛋白尿,蛋白尿,肾功能和其他血清因子之间的关系。
引用efe o,al jurdi A,Eiting MM,Marks CR,Cote MA,Wojciechowski D,Safa K,Gilligan H,Azzi J,Goyal J,Goyal N,Raynaud M,Loupy A,Loupy A,Weins A和Riella A和Riella A and Riella
蛋白尿与肾移植受者(KTRS)中同种异体移植和患者存活率的减少有关(1,2)。在钙调神经磷酸酶抑制剂上的KTR中,优化阻断肾素 - 血管紧张素 - 醛固酮系统(RAAS)的药物通常受到不良反应(例如高钾血症)的限制(3,4)。此外,没有随机对照试验研究了KTR中SGLT-2抑制剂的抗蛋白尿作用。因此,需要其他策略来减少蛋白尿中的蛋白尿和延长同种异体移植的存活。在患有足细胞病的患者和肾小球肾炎的患者中,钙调神经蛋白抑制剂(CNIS)通过免疫和非免疫作用降低蛋白尿,例如血管收缩和足细胞稳定作用(5)。另一方面,它们还可以通过多种机制引起蛋白尿,包括管状损伤,血栓性微血管病和肾小球硬化症(6-9)。- CNIS还可以通过氧化应激和血管收缩损害内皮功能,进一步导致肾小球损伤和蛋白尿。相比之下,Belatacept不具有这些血管活性特性,可能支持更健康的内皮和降低的蛋白尿。一些临床前研究假定了共刺激阻塞的抗蛋白尿作用(10,11)。在蛋白尿KTR的回顾性队列中,CNIS的BELATACEPT转化或雷帕霉素(MTOR)抑制剂的哺乳动物靶标与转化后12个月的蛋白尿降低有关(7)。但是,这没有
MACB CKD工作队更新了针对成人报告估计的肾小球过滤率和蛋白尿的建议
慢性肾脏疾病(CKD)是一种常见的临床状况,对患者的健康风险很大,被广泛认为是主要的公共卫生问题。实验室医学在诊断和管理CKD中起着至关重要的作用,因为诊断和分期依赖于估计的肾小球滤过率(GFR)和评估蛋白尿(或蛋白尿)。很明显,马来西亚CKD的实验室评估不是标准化的。鉴于此,马来西亚临床生物化学协会CKD(MACB-CKD)于2019年发布了针对CKD实验室诊断的国家建议。最近,肾脏疾病:改善全球结果(KDIGO)更新了有关CKD的诊断,评估,管理和治疗的建议。这些准则纳入了最新的基于证据的实践,以支持实验室专业人员为CKD患者提供最佳护理,重点关注关键领域,例如估计的GFR(EGFR),蛋白尿评估和风险分层。CKD的最新国家健康与护理卓越研究所(NICE)指南还将肾脏衰竭风险方程式(KFRE)纳入了预测CKD患者中末期肾脏疾病(ESKD)的可能性的工具。因此,MACB-CKD工作组已审查并更新了其针对EGFR和尿白蛋白实验室报告的建议,并与最新指南保持一致。