XiaoMi-AI文件搜索系统
World File Search System产前使用类固醇期间的高血糖管理
摘要 本文总结了英国糖尿病联合协会住院护理指南,该指南针对产科病房和分娩室的糖尿病孕妇的血糖管理,该指南由英国糖尿病联合协会 (JBDS) 住院护理组、ABCD(糖尿病护理)有限公司制定。更新后的指南提供了两种方法 - 传统方法,严格控制血糖目标(4.0– 7.0 mmol/L)和更新的实用方法(5.0–8.0 mmol/L),以降低孕妇低血糖风险,同时保持安全的血糖水平。这对于 1 型糖尿病女性尤其重要,因为她们在怀孕期间越来越多地使用连续血糖监测 (CGM) 和连续皮下胰岛素输注 (CSII)。所有糖尿病女性都应在产前门诊预约期间商定一份记录在案的分娩计划。类固醇治疗后出现的高血糖症可以通过增加基础和餐时胰岛素剂量(通常增加 50% 至 80%)或添加
糖尿病性酮症酸中毒和高血糖高质量状态
注意:GCS由三个参数组成,评分在3到15之间; 3是最糟糕的,最好的15。81 GCS的组成部分之一是最好的口头反应,无法在非言语幼儿中评估。对GCS的修改是为年轻而无法说话的儿童创建的。一个不适当的词,随机或引人注目的言语,但没有持续的对话交流。b可以关注;患者对问题有一致的回答,但存在一些迷失方向和困惑。
高血糖危机:临床评估和当前的治疗策略
电子邮件:gabrielacalixtoobsf@gmail.com摘要报告扩展项目的经验,该项目旨在证明牙制治疗的重要性以及社会和口头状况对大流行期间老年人的影响,以及如何通过经验报告将项目改编而成。扩展项目是在大流行期间,牙科学生创建的,并且在限制实际活动的情况下,该项目开始在社交网络上传播有关牙齿牙龈病的信息。随后,在放松社会疏远时,可以在老年家庭中进行一项实际活动,随着延期协调的教师的随访,学生在其中开放了医疗记录,额外的和口腔内临床检查,并评估了大流行对这一组的精神和口腔健康的影响,以便对他们的治疗及其治疗的治疗方法以及他们的治疗方法,并与他们的疗法有关,并与他们的大学治疗相关,并与他们的大学治疗相关,并与他们的大学治疗有关,并将其与您的大学治疗有关有他们的治疗,并计划和实现他们的治疗。从这一经验以及巴西的老年人数量越来越多,牙科治疗在改善老年人生活质量和办公室的更好管理方面的重要性是显着的。关键字:牙科病理学,大流行,Covid-19,牙科。
压力水平,高血糖和长期患有糖尿病的痛苦
糖尿病经常会导致患者死亡,预防和治疗对于解决其各种慢性问题是必要的。这项研究检查了应力水平,高血糖和患有糖尿病神经病疼痛的糖尿病的长期痛苦之间的关系。它使用2023年8月至2024年8月之间进行的横截面设计进行了相关分析。人口是北甘隆斯托利卫生卫生中心的UPTD地区的所有糖尿病患者,其样本是通过比例分层的随机抽样选择的103个个体。研究工具是涵盖每个独立和因变量的问卷:应力水平(15个项目),高血糖(15个项目),长期糖尿病(10个项目)和神经病疼痛(10个项目)。数据收集包括受访者和Gunungsitoli City办公室的主要数据和辅助数据。使用单变量,双变量和多变量测试对数据进行了分析,并使用Spearman等级相关性进行双变量分析,并使用Logistic回归进行了多变量分析。结果表明独立变量与因变量之间存在正相关的关系,其应力水平(P = 0.000),高血糖(P = 0.003)和糖尿病患者长(P = 0.002)。因此,可以得出结论,糖尿病患者的知识和意识对于他们从事健康的体育锻炼,调节饮食,始终服用药物和管理血糖水平的能力至关重要。
糖尿病患者的高血糖管理建议,根据脆弱程度
由Redgdps专家的报告进行审查:AnaCebriánCuenca,Ane Urbina法官,Ángeles的ÁlvarezHermida,BelénBenitobenito badorrey,CarlosGómezRuiz,Carloshernánánánánánándeeminigno Enrique Carreter FranciscoCarramiñanaBarrera,FranciscoBartoloméResano,Francisco JavierOrtegaRíos,Igotz Aranbarri Osoro,JoséjoséjavierJavier Mediavilla勇敢M.ªDelRosarioSerranoMartín,Margarita AlonsoFernández,MateuSeguíDíaz,JorgeNavarroPérez,Noelia Sanz Vela,Nuria Casado Pradas,OlgaGómezRamón,PedroMuñozCacho,Perrias rourio slier x ettudurí。 div>
回顾高血糖对大肠癌的发生和预后的文章影响
摘要:高血糖状态与结直肠癌(CRC)的发展和预后有关,尽管确切的机制尚未完全了解。高血糖可以通过影响细胞增殖和凋亡,炎症反应,氧化应激,免疫调节,血管生成和其他途径来促进CRC的发展。在预后方面,高血糖可能影响CRC患者的生存和复发以及耐化学疗法,但相关研究的结果不一致。 降血糖治疗可能会对CRC患者的预后产生积极影响,但其具体影响需要进一步搜索。 因此,本文系统地探讨了高血糖和CRC之间的关系,分析了高血糖对CRC发生和预后的影响,并讨论了管理CRC中高血糖的作用。在预后方面,高血糖可能影响CRC患者的生存和复发以及耐化学疗法,但相关研究的结果不一致。降血糖治疗可能会对CRC患者的预后产生积极影响,但其具体影响需要进一步搜索。因此,本文系统地探讨了高血糖和CRC之间的关系,分析了高血糖对CRC发生和预后的影响,并讨论了管理CRC中高血糖的作用。
胰高血糖素样肽-1受体激动剂...
摘要:当代抗逆转录病毒疗法(ART)的艾滋病毒(PWH)体重增加可以超越最初的重返健康现象,并在头1到2年内导致超重/肥胖,从而增强了心脏代谢风险。可能导致体重增加的因素包括特定的艺术方案(那些启动DoluteGravir和Tenofovir alaf-enamide或撤回Tenofovir disoproxil和Efavirenz的tenofovir Alaf-Enamide),HIV女性以及某些病毒学因素,包括较低的基线CD4 CD4 CD4计数和较高的HIV病毒载荷。体重减轻体重的体重减轻赋予代谢保护,例如改善高血压和血糖症。已经显示出更大的代谢影响,体重降低了15%的体重,这一点可以通过心脏血管疾病死亡率降低来证明。有效的体重操作对于降低心脏代谢风险至关重要,可能仅通过生活方式改变就无法实现,并且需要其他治疗策略。胰高血糖素样肽-1受体激动剂(GLP-1 RAS)众所周知,可以减轻超重/肥胖者的体重减轻;此外,研究表明,患有心血管疾病的人的心血管益处。最近的研究使我们能够开始了解GLP-1 RAS在PWH和超重/肥胖中的潜在作用。此重新介绍了PWH的体重增加,并讨论了PWH中GLP-1 RA使用的当前证据和关键的临床考虑。
减肥胰高血糖素样肽-1(GLP1)激动剂
政策声明 本政策涉及 Saxenda 和 Wegovy 的使用。值得注意的是,本政策不针对其他未获得 FDA 批准的减肥适应症的胰高血糖素样肽-1 激动剂。建议事先授权 Saxenda 的药房福利覆盖范围。建议对符合所提供诊断的标准和初始/延长批准中的覆盖条件的人进行批准。不建议批准的条件列于推荐的授权标准之后。本政策中未列出的用途的请求将根据具体情况进行有效性证据和医疗必要性的审查。所有初始治疗的批准均在下面所述的初始批准期限内提供;如果允许重新授权,则需要对治疗做出反应才能继续治疗,除非下文另有说明。自动化:无。推荐授权标准 I. 建议对符合以下标准的人进行 Saxenda 覆盖范围:FDA 批准的适应症
胰高血糖素样肽-1(GLP-1)受体激动剂
RA、Einhorn D、Galindo RJ、Gardner TW、Garg R、Garvey WT、Hirsch IB、Hurley DL、Izuora K、Kosiborod M、Olson D、Patel SB、Pop-Busui R、Sadhu AR、Samson SL、Stec C、Tamborlane WV Jr、Tuttle KR、Twining C、Vella A、Vellanki P、Weber SL。美国临床内分泌学会临床实践指南:制定糖尿病综合护理计划 - 2022 年更新。Endocr Pract。2022 年 10 月;28(10):923-1049。doi:10.1016/j.eprac.2022.08.002。
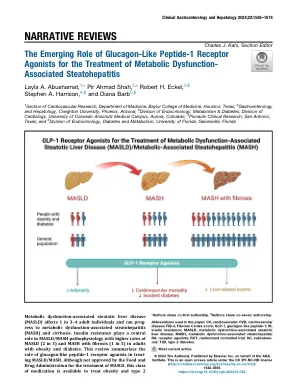
胰高血糖素样肽 1 受体的新兴作用......
代谢功能障碍相关肝病 (MASLD),以前称为非酒精性脂肪肝病,1 是一种多系统疾病,其定义是 5% 的肝细胞存在肝脂肪变性,此外还存在 5 种心脏代谢危险因素中的至少 1 种(超重/肥胖、高血压、高血糖、伴有低血浆高密度脂蛋白胆固醇或高甘油三酯的血脂异常,或针对这些情况的治疗),并且没有其他导致脂肪变性的原因(药物、过量饮酒、病毒性肝炎或其他肝病)。2、3 一个新的类别“代谢性和酒精相关性肝病”用于描述饮酒量较多的 MASLD 患者(女性和男性分别为 140 – 350 克/周和 210 – 420 克/周)。 1 MASLD 涵盖一系列慢性肝病,从单纯性肝脂肪变性到代谢功能障碍相关脂肪性肝炎(MASH;以炎症和细胞损伤 [气球样变性] 为特征),伴有或不伴有肝纤维化,后者可导致肝硬化和/或肝细胞癌。4