XiaoMi-AI文件搜索系统
World File Search System过继性 T 细胞疗法治疗实体肿瘤的前景与挑战
癌症是全球范围内的头号死因,尽管出现了新的靶向疗法和免疫疗法,但许多晚期或高危癌症患者仍然死于转移性疾病。过继性 T 细胞疗法涉及自体或同种异体移植肿瘤内滤过淋巴细胞或表达新型 T 细胞受体或嵌合抗原受体的基因改造 T 细胞,在癌症患者的治疗中已显示出良好的前景,可产生持久的反应,在某些情况下甚至可治愈。基因组学、计算生物学、免疫学和细胞制造技术的进步使癌症患者个性化治疗的愿望更接近现实。这个基于细胞的个性化治疗的新时代挑战了传统的治疗干预标准,并为癌症治疗方法的范式转变提供了机会。 2020 年研讨会的特邀发言人讨论了三个领域——癌症基因组学、癌症免疫学和细胞疗法制造——这些领域对于 T 细胞疗法在实体恶性肿瘤治疗中的有效转化至关重要。在理解肿瘤内遗传异质性方面取得了重大进展,并且正在开发准确识别新抗原、克服 T 细胞衰竭和避免细胞疗法输注后肿瘤免疫抑制的策略。细胞制造方法正在取得进展,有可能将细胞疗法确立为可靠的治疗选择。T 细胞疗法面临许多挑战,但在改善实体瘤患者的临床结果方面大有希望。
载脑源性神经营养因子的低温敏感脂质体作为修复足细胞损伤的药物输送系统
足细胞是肾小球滤过屏障的细胞,在肾脏疾病中起着至关重要的作用,并作为新疗法的潜在靶点而受到关注。脑源性神经营养因子 (BDNF) 在修复足细胞损伤方面表现出良好的效果,但其通过肠外给药的疗效受到半衰期较短的限制。低温敏感脂质体 (LTSL) 是一种有前途的靶向 BDNF 递送工具,可在封装后保留其活性。本研究旨在改进 LTSL 设计,以便有效地封装 BDNF 并靶向释放到足细胞,同时保持稳定性和生物活性,并利用靶向肽的结合。虽然环状 RGD (cRGD) 用于体外靶向内皮细胞,但归巢肽 (HITSLLS) 被结合以供体内肾小球内皮细胞更特异性地摄取。载有 BDNF 的 LTSL 成功修复了足细胞中的细胞骨架损伤,并降低了肾小球共培养模型中的白蛋白通透性。cRGD 结合增强了内皮细胞的靶向性和摄取,突出了当 BDNF 释放由热响应性脂质体降解诱导时治疗效果的改善。在体内,靶向 LTSL 显示出在肾脏中积聚的证据,而它们的 BDNF 递送减少了蛋白尿并改善了肾脏组织学。这些发现突出了 BDNF-LTSL 制剂在恢复足细胞功能和治疗肾小球疾病方面的潜力。
使用分裂K-MER分析对爆发基因组数据进行无缝,快速和准确的分析
在病原体种群中观察到的序列变化可用于重要的公共卫生和进化性大量分析,尤其是爆发分析和传播重建。识别这种变异通常是通过对齐序列读取到参考基因组而实现的,但是这种方法易于参考偏见,并且需要仔细滤过所谓的基因型。需要工具可以处理越来越多的细菌基因组数据,从而取得了快速的结果,但这仍然很简单,因此可以在没有训练有素的生物信息学者,昂贵的数据分析以及大型文件的长期存储和处理的情况下使用它们。在这里,我们描述了拆分k-mer分析(SKA2),该方法支持了无参考和基于参考的映射,以快速,准确地绘制了细菌的测序读取或基因组组件的基因型群体。ska2对于紧密相关的样品非常准确,在爆发模拟中,与基于参考的方法相比,我们显示出优异的变体回忆,没有误报。SKA2还可以准确地将变体映射到参考,并与重组检测方法一起使用以快速重建垂直进化史。ska2比可比方法快很多倍,可用于将新基因组添加到一个外呼叫集中,从而允许连续使用而无需重新分析整个集合。由于固有缺乏参考偏差,高精度和强大的实现,SKA2具有成为基因分型细胞体首选工具的潜力。SKA2在Rust中实现,可以作为开源软件免费提供。
miR-155和CTBP1-AS2的循环水平是一种有前途的生物标志物,用于早期检测糖尿病性肾病
最受欢迎的传统临床生物标志物评估肾脏功能和糖尿病肾脏疾病(DKD)的鉴定,包括血清肌酐(SCR),肾小球滤过率(EGFR),尿白蛋白肌酐比率(UACR)和白蛋白尿尿症检测[7,8]。即使存在这些传统标记,及时,精确的DN诊断也存在重大障碍。最近的研究表明,大约30%的DN患者没有蛋白尿[9]。此外,在DN患者中,特别是在T2D中,在没有蛋白尿的情况下,GFR的降低。相反,这些患者以严重降低的GFR降低了慢性肾脏疾病(CKD),而没有从微藻尿症过渡到明显的蛋白尿[10]。并非特定于DKD的存在,也可能发生在其他疾病中[11]。由于DN的早期诊断对于防止该疾病的发展至关重要,因此近年来已经努力引入新的DN诊断标记。最近的研究表明,非编码RNA(NCRNA),尤其是microRNA(miRNA)和长期编码RNA(LNCRNA)参与DN的发作和进展[12-14]。LNCRNA和miRNA之间的相互作用,称为miRNA海绵或竞争性内源性RNA(CERNA),可以减少miRNA对mRNA的抑制作用,从而防止靶基因抑制[15]。此外,NCRNA可以作为一种新型敏感和无创的诊断生物标志物来预测DN进展,因为它们在体液,组织和组织和细胞特异性表达曲线上的稳定性很高[16,17]。
现实世界中糖尿病肾脏疾病患者中SGLT2抑制剂的肾脏结局:日本慢性肾脏病数据库EX
摘要引言我们比较了年龄≥75岁的糖尿病肾脏疾病(DKD)的肾脏结局,启动了钠 - 葡萄糖共转移蛋白2(SGLT2)抑制剂与其他降低葡萄糖药物的肾脏结局,另外还出现或不带蛋白尿。使用日本慢性肾脏病数据库的研究设计和方法,我们开发了倾向得分,实施了1:1匹配方案。主要结果包括估计的肾小球滤过率(EGFR)的下降率,次要结局纳入了EGFR降低40%或发展为终阶段肾脏疾病的复合材料。基线结果,SGLT2抑制剂(n = 348)或其他降糖药物(n = 348)的平均年龄为77.7岁。平均EGFR为59.3 mL/ min/ 1.73m 2,蛋白尿为230(33.0%)。在整个随访期间,SGLT2抑制剂组中EGFR变化的平均年龄为-0.80 ml/min/min/1.73 m 2/年(95%CI -1.05至-0.54),-1.78 ml/1.73 m 2/1.73 m 2/年(95%CI-CI-2.2.08 to。 (两组之间EGFR下降速率的差异为0.99 ml/min/1.73 m 2/年(95%CI 0.5至1.38)),有利于SGLT2抑制剂(p <0.001)。复合肾脏结局,在其他葡萄糖降低药物组中观察到57个(HR 0.64,95%CI 0.42至0.97)。没有证据表明SGLT2抑制剂起始与蛋白尿之间存在相互作用。结论SGLT2抑制剂对肾脏结局的好处也适用于年龄≥75岁的DKD患者。
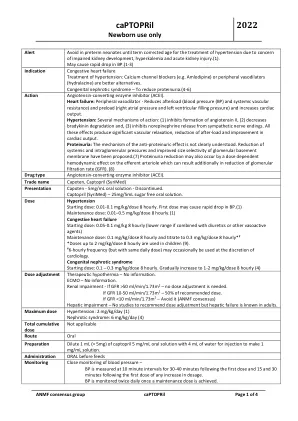
卡托普利2022
警报避免在早产新生儿中,直到因担心肾脏发育,高钾血症和急性肾脏损伤而导致的高血压治疗年龄。(1)。可能导致BP迅速下降。(1-3)高血压的充血性心力衰竭治疗:钙通道阻滞剂(例如氨氯地平)或外周血管扩张剂(氢嗪)是更好的替代方法。先天性肾病综合征 - 减少蛋白尿。(4-6)作用血管紧张素转化酶抑制剂(ACEI)。心力衰竭:周围血管扩张器 - 减少后负荷(血压(BP)和全身性血管抗性)和预紧力(右心房压力和左心室填充压力),并增加心输出量。高血压:几种作用机理:(1)抑制血管紧张素II的形成,(2)降低了缓激肽降解,(3)抑制了脱甲肾上腺素从交感神经末端释放。所有这些作用都会产生明显的血管松弛,减少后负载和心脏输出的改善。蛋白尿:抗蛋白尿作用的机制尚未清楚地理解。已经提出了肾小球基底膜的全身性和倾斜度压力的降低以及提高的尺寸选择性。(7)蛋白尿还原性也可能通过剂量依赖性血流动力学对传出动脉的作用而发生,这可能导致肾小球滤过率(GFR)的降低。(8)药物类型血管紧张素转化酶抑制剂(ACEI)。商品名Capoten,卡托普利(Syrimed)演示文稿Capoten -5mg/ml口服解决方案 - 停产。剂量高血压卡托普利(Syrimed) - 25mg/5ml无糖的口服溶液。
慢性肾衰竭的透析评论
观察血液透析和腹膜透析消除了代谢废物以及过量的体水以及重新平衡电解质以维持生命。没有建议估计的肾小球滤过率(EGFR)启动透析阈值,并且患者临床医生共同的决策应有助于确定何时启动透析。尿emia(例如恶心,疲劳)和体积超负荷(例如呼吸困难,周围水肿)的持续体征和症状,EGFR恶化,代谢性酸中毒和高度血症,告知治疗开始的时间。一项随机临床试验报告说,在较高的EGFR(10-14 ml/min/1.73 m 2)vs较低的EGFR(5-7 mL/min/min/1.73 m 2)水平上没有死亡率。观察数据表明,使用血液透析与腹膜透析没有5年死亡率差异。心血管(例如,心律不齐,心脏骤停)和与感染有关的维持透析并发症很常见。在美国,血液透析导管相关的血液感染的发生率为每1000个导管天线1.1至5.5次,并在导管放置后6个月内影响大约50%的患者。腹膜炎以每年0.26次发作的速度发生,在腹膜透析治疗的第一年中影响约30%的个体。慢性肾衰竭相关的系统并发症,例如贫血,高磷酸血症,低钙血症和高血压,通常需要药理治疗。透析期间的低血压,难治性症状(例如,肌肉痉挛,瘙痒)和透析通道故障可能会干扰透析的透析。
直接锂提取(DLE)方法及其在锂离子电池回收中的潜力
锂(Li)次要来源的供应(例如电池)将在减轻初级生产(盐水和矿物质)的需求方面发挥关键作用。要实现欧盟施加的电动汽车(EV)LIBINT电池(EV)LIBS LIBS(LIBS)的雄心勃勃的回收目标,必须以加速的速度开发创新的回收过程。已经开发了直接锂提取(DLE)方法来从盐水中产生LI。在此,我们评估了各种DLE技术的应用,从回收电动汽车流中提取LI。已经映射了几种DLE方法的技术方面和合适的初始溶质浓度范围,即绘制了溶剂提取,离子交换树脂,吸附剂,膜和电化学离子泵送。之后,通过估计LI回收率和损失,通过干燥和湿碎碎屑的不同组合选择了EV LIB回收过程的最佳预处理途径,然后是阳极分离的泡沫浮选。焦化整个细胞/模块,然后发现干燥和浮选是最理想的过程,可以最大程度地减少在预处理期间LI损失。此外,为下游水膜铝过程的浓度,组成和流量的估计估计是为了识别可以使用DLE的含Li的流,并且适当的技术已经被高照明。DLE的掺入有可能在回收过程中最大程度地减少LI损失。然而,可能需要各种DLE方法以不同的步骤恢复LI,并具有纳米滤过和反渗透,选择性离子 - 交换树脂和溶剂提取是最有希望的选择。
慢性肾衰竭的透析评论
观察血液透析和腹膜透析消除了代谢废物以及过量的体水以及重新平衡电解质以维持生命。没有建议估计的肾小球滤过率(EGFR)启动透析阈值,并且患者临床医生共同的决策应有助于确定何时启动透析。尿emia(例如恶心,疲劳)和体积超负荷(例如呼吸困难,周围水肿)的持续体征和症状,EGFR恶化,代谢性酸中毒和高度血症,告知治疗开始的时间。一项随机临床试验报告说,在较高的EGFR(10-14 ml/min/1.73 m 2)vs较低的EGFR(5-7 mL/min/min/1.73 m 2)水平上没有死亡率。观察数据表明,使用血液透析与腹膜透析没有5年死亡率差异。心血管(例如,心律不齐,心脏骤停)和与感染有关的维持透析并发症很常见。在美国,血液透析导管相关的血液感染的发生率为每1000个导管天线1.1至5.5次,并在导管放置后6个月内影响大约50%的患者。腹膜炎以每年0.26次发作的速度发生,在腹膜透析治疗的第一年中影响约30%的个体。慢性肾衰竭相关的系统并发症,例如贫血,高磷酸血症,低钙血症和高血压,通常需要药理治疗。透析期间的低血压,难治性症状(例如,肌肉痉挛,瘙痒)和透析通道故障可能会干扰透析的透析。
与药物处方相关的因素血管紧张素转换酶抑制剂或血管紧张素受体阻滞剂及其对延缓患者肾衰竭的影响
摘要 目的:探讨影响药物处方的相关因素。血管紧张素转换酶抑制剂(ACEI)或血管紧张素受体阻滞剂(ARB)对Photharam医院慢性肾病患者延缓肾衰竭的效果。研究方法:回顾性研究。通过收集2018年10月1日至2020年9月30日期间HOSxP计划中慢性肾病患者的数据,根据慢性肾病的分期、年龄、糖尿病、高血压等对患者进行分组。尿液蛋白质含量接受服务的诊所然后使用多元逻辑回归分析来分析与 ACEI 或 ARB 处方相关的比率和因素。并比较肾滤过率接受药物治疗和未接受药物治疗的组在研究结束时,为了显示延迟肾衰竭的效果,结果如下:共纳入 3,994 名患者,其中 1,560 名(39%)接受了 ACEI 或 ARB 治疗。按慢性肾病 1、2、3a、3b 和 4 期分层时,接受药物治疗的百分比分别为 48.5、58.9、40.5、32.4 和 15.9。与处方 ACEI 或 ARB 相关的因素包括:慢性肾病 2 期,比值比为 1.39(95% 置信区间 (CI) 1.02–1.91,p = .04),慢性肾病 4 期 0.43(95% CI 0.23–0.80,p = .01),糖尿病 2.92(95% CI 1.72–4.94,p < .001),高血压 5.66(95% CI 3.23–9.92,p < .001)糖尿病。