XiaoMi-AI文件搜索系统
World File Search System亚洲海鲈中的自毒性益生菌(lates calcarifer ...
水产养殖代表了全球一个关键的经济部门,满足了不断扩大的全球人口的粮食需求不断提高。因此,这项研究旨在评估亚洲鲈鱼(Lates Calcarifer)的脂肪肝发病率,并接受富含乳酸细菌的饮食,并评估其针对链球菌感染的生存率。本研究检查了240个海鲈(平均体重109±10.5 g),它们被随机分为四种,三个重复(每次处理25个样本)60天。包括以下处理的治疗方法:第一种治疗:鱼被商业饲料喂食。第二次治疗:将鱼提供含有109 cfu/g乳酸乳杆菌植物细菌的饲料。第三种治疗方法:将含有109 cfu/g乳酸乳杆菌细菌的饲料喂食。第四种治疗方法:为鱼提供了109 cfu/g五肠细菌的饲料,并以相等比例的比例结合plantarum乳杆菌。在实验结束时,评估了针对致病细菌的生长性能,生长率和脂肪肝脏的量。这些发现在最初30天内披露了第二次处理(应变140)中增长的增长指标。此外,在随后的30天期间的第三次处理(2p)(2p)中,在第三次治疗(2p)中注意到了统计学上的显着差异(p <0.05)。肝脏病理学检查表明,大多数治疗导致脂肪肝的发展。因此,建议将这些益生菌作为亚洲鲈鱼的饮食补充剂。然而,当内源性益生菌纳入饮食中时,第三种治疗方法(五肠杆菌)表现出最低的脂肪肝发病率。促进后与S. iniae,益生菌治疗的死亡率L. pentosus(P2)和Plantarum L. plantarum(140)显着超过对照组的死亡率(P <0.05)。发现在第60天,两种实验性益生菌之间没有协同相互作用的发现,与各个组相比,组合组显示出生长绩效的下降。已证明使用植物乳杆菌和五肠细菌,尤其是后者,可显着改善几种生长指标以及食物转化率。
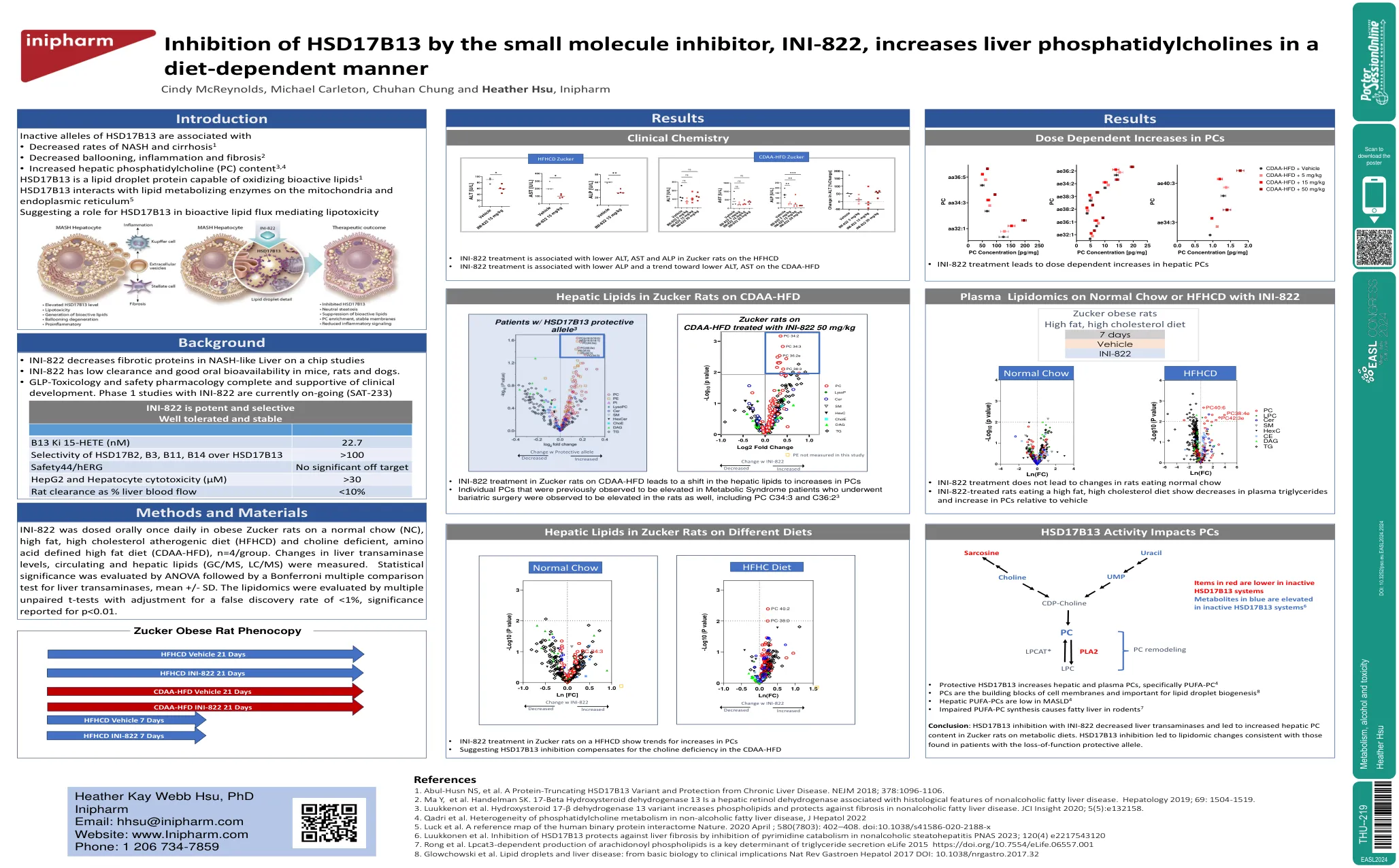
小分子抑制剂对HSD17B13的抑制作用,Ini- ... 617。急性髓细胞性白血病 tamponade我的胸腺瘤 CD19特异性CAR-T细胞的长期疗效和安全性...
1。Abul-Husn NS等。 一种蛋白质截短的HSD17B13变体和免受慢性肝病的保护。 NEJM 2018; 378:1096-1106。 2。 ma y等。 Handelman SK。 17-羟基类固醇脱氢酶13是一种肝视黄醇脱氢酶,与非酒精性脂肪肝病的组织学特征相关。 Hepatology 2019; 69:1504-1519。 3。 Luukkenon等。 羟基固醇17-β脱氢酶13变体增加磷脂,并预防非酒精性脂肪肝病中的纤维化。 JCI Insight 2020; 5(5):E132158。 4。 Qadri等。 磷脂酰胆碱代谢在非酒精性脂肪肝病中的异质性,J乙醇2022 5。 Luck等。 人类二元蛋白相互作用的参考图。 2020年4月; 580(7803):402–408。 doi:10.1038/s41586-020-2188-x 6。 Luukkonen等。 抑制HSD17B13通过抑制非酒精性脂肪性肝炎PNAS 2023中的嘧啶分解代谢来预防肝纤维化; 120(4)E2217543120 7。 Rong等。 lpCAT3依赖性产生的蛛网膜磷脂是甘油三酸酯分泌的关键决定因素,Elife 2015 https://doi.org/10.7554/elife.06557.001 8。 Glowchowski等。 脂质液滴和肝病:从基本生物学到临床意义,NAT Rev胃胃肝hepatol 2017 doi:10.1038/nrgastro.2017.32Abul-Husn NS等。一种蛋白质截短的HSD17B13变体和免受慢性肝病的保护。NEJM 2018; 378:1096-1106。 2。 ma y等。 Handelman SK。 17-羟基类固醇脱氢酶13是一种肝视黄醇脱氢酶,与非酒精性脂肪肝病的组织学特征相关。 Hepatology 2019; 69:1504-1519。 3。 Luukkenon等。 羟基固醇17-β脱氢酶13变体增加磷脂,并预防非酒精性脂肪肝病中的纤维化。 JCI Insight 2020; 5(5):E132158。 4。 Qadri等。 磷脂酰胆碱代谢在非酒精性脂肪肝病中的异质性,J乙醇2022 5。 Luck等。 人类二元蛋白相互作用的参考图。 2020年4月; 580(7803):402–408。 doi:10.1038/s41586-020-2188-x 6。 Luukkonen等。 抑制HSD17B13通过抑制非酒精性脂肪性肝炎PNAS 2023中的嘧啶分解代谢来预防肝纤维化; 120(4)E2217543120 7。 Rong等。 lpCAT3依赖性产生的蛛网膜磷脂是甘油三酸酯分泌的关键决定因素,Elife 2015 https://doi.org/10.7554/elife.06557.001 8。 Glowchowski等。 脂质液滴和肝病:从基本生物学到临床意义,NAT Rev胃胃肝hepatol 2017 doi:10.1038/nrgastro.2017.32NEJM 2018; 378:1096-1106。2。ma y等。Handelman SK。17-羟基类固醇脱氢酶13是一种肝视黄醇脱氢酶,与非酒精性脂肪肝病的组织学特征相关。Hepatology 2019; 69:1504-1519。3。Luukkenon等。羟基固醇17-β脱氢酶13变体增加磷脂,并预防非酒精性脂肪肝病中的纤维化。JCI Insight 2020; 5(5):E132158。4。Qadri等。 磷脂酰胆碱代谢在非酒精性脂肪肝病中的异质性,J乙醇2022 5。 Luck等。 人类二元蛋白相互作用的参考图。 2020年4月; 580(7803):402–408。 doi:10.1038/s41586-020-2188-x 6。 Luukkonen等。 抑制HSD17B13通过抑制非酒精性脂肪性肝炎PNAS 2023中的嘧啶分解代谢来预防肝纤维化; 120(4)E2217543120 7。 Rong等。 lpCAT3依赖性产生的蛛网膜磷脂是甘油三酸酯分泌的关键决定因素,Elife 2015 https://doi.org/10.7554/elife.06557.001 8。 Glowchowski等。 脂质液滴和肝病:从基本生物学到临床意义,NAT Rev胃胃肝hepatol 2017 doi:10.1038/nrgastro.2017.32Qadri等。磷脂酰胆碱代谢在非酒精性脂肪肝病中的异质性,J乙醇2022 5。Luck等。 人类二元蛋白相互作用的参考图。 2020年4月; 580(7803):402–408。 doi:10.1038/s41586-020-2188-x 6。 Luukkonen等。 抑制HSD17B13通过抑制非酒精性脂肪性肝炎PNAS 2023中的嘧啶分解代谢来预防肝纤维化; 120(4)E2217543120 7。 Rong等。 lpCAT3依赖性产生的蛛网膜磷脂是甘油三酸酯分泌的关键决定因素,Elife 2015 https://doi.org/10.7554/elife.06557.001 8。 Glowchowski等。 脂质液滴和肝病:从基本生物学到临床意义,NAT Rev胃胃肝hepatol 2017 doi:10.1038/nrgastro.2017.32Luck等。人类二元蛋白相互作用的参考图。2020年4月; 580(7803):402–408。doi:10.1038/s41586-020-2188-x 6。Luukkonen等。抑制HSD17B13通过抑制非酒精性脂肪性肝炎PNAS 2023中的嘧啶分解代谢来预防肝纤维化; 120(4)E2217543120 7。 Rong等。 lpCAT3依赖性产生的蛛网膜磷脂是甘油三酸酯分泌的关键决定因素,Elife 2015 https://doi.org/10.7554/elife.06557.001 8。 Glowchowski等。 脂质液滴和肝病:从基本生物学到临床意义,NAT Rev胃胃肝hepatol 2017 doi:10.1038/nrgastro.2017.32抑制HSD17B13通过抑制非酒精性脂肪性肝炎PNAS 2023中的嘧啶分解代谢来预防肝纤维化; 120(4)E2217543120 7。Rong等。 lpCAT3依赖性产生的蛛网膜磷脂是甘油三酸酯分泌的关键决定因素,Elife 2015 https://doi.org/10.7554/elife.06557.001 8。Rong等。lpCAT3依赖性产生的蛛网膜磷脂是甘油三酸酯分泌的关键决定因素,Elife 2015 https://doi.org/10.7554/elife.06557.001 8。Glowchowski等。脂质液滴和肝病:从基本生物学到临床意义,NAT Rev胃胃肝hepatol 2017 doi:10.1038/nrgastro.2017.32
高钙化低碳水化合物高脂饮食可预防肥胖小鼠中非酒精性脂肪肝疾病的发展,与等量水平的西方饮食相比。
在过去的几十年中,肥胖症的患病率大大增加,达到法国成年人口的17%,在美国达到42.4%(1,2)。如果几个因素归因于肥胖率的提高,则主要因素是饮食组成,尤其是西方饮食(WD)(3)。WD的特征是过度过滤,富含饱和脂肪,精制碳水化合物以及添加的糖和盐(4)。WD的消费增加了肥胖和代谢合并症的风险,例如2型糖尿病和非酒精性脂肪肝病(NAFLD)(5,6)。目前,2型糖尿病会影响约4.63亿成年人,而NAFLD的患病率估计在世界人口中为25%至30%(7,8)。NAFLD患病率的增加是21世纪的主要挑战,因为NAFLD是肝脏死亡率和发病率最快的贡献者(9)。
妊娠期糖尿病:改善母婴健康的机会
女性并发症 后代并发症 高血压 8 儿童肥胖症 10,25 2 型糖尿病 8,24,25 腹部脂肪过多 32 血管功能障碍 33 代谢综合征 34,35 非酒精性脂肪肝 36,37 高胰岛素血症 38 血脂异常 8,24,25 青少年血糖调节紊乱 26 慢性炎症 33,39 高血压 40,41 慢性肾病 42,43 可能早发心血管疾病 44 缺血性心脏病 8,9 可能患有注意力缺陷多动障碍 (ADHD) 和自闭症谱系障碍 41,45,46
肝脏脂肪变性作为成人入射糖尿病的预测因子
越来越多的流行病学证据表明,双向关系是补间非酒精性脂肪肝疾病(NAFLD)和2型糖尿病,并且NAFLD可能先于和/或促进糖尿病的发展。这项研究旨在研究肝脏脂肪变性是否与巴西成人健康纵向研究(Elsa-Brasil)中的糖尿病有关。Elsa-Brasil是一项在巴西六个首都城市的活跃或退休公务员的职业队列研究,现年35-74岁。我们在基线时排除了患有糖尿病的参与者,报告的饮酒过量或缺少有关相关协变量的信息,以及那些自我引用的肝炎或肝硬化的参与者。总共有8,166个个人,平均随访时间为3。8年。使用COX的优势回归模型来估计关联的调整后危害比(HR)。腹部超声检查用于检测肝脏Steatosis。在随访期间,整个样本中糖尿病的累积发生率为5.25%,在有或没有He patic Steatosis的组中,糖尿病的发生率分别为7.83%和3.88%(p <0.001)。与没有脂肪变性的人相比,肝脂肪变性的个体在调整了潜在的混杂因素后,患有糖尿病的风险增加(HR = 1.31; 95%CI:1.09-1.56),在浮标体重指数(BMI)中。肝脂肪变性是Elsa-Brasil队列研究中入射糖尿病的独立预性。医生应勇于改变脂肪肝患者的生活方式和糖尿病筛查。
CMH-2023-0277.pdf
现有的术语非酒精性脂肪肝疾病(NAFLD)由于其固有的缺点而引起了实质性的关注,因为它使用了排除诊断标准和“脂肪”一词。三个泛国肝关联开始探索一种新的命名法,以取代NAFLD及其建议的替代性,代谢(功能障碍)相关的脂肪肝病(MAFLD)。他们调查了命名法和/或定义的变化是否受到青睐,哪些命名法最能传达疾病特征并提高意识。已经选择了代替NAFLD/MAFLD,已选择了代谢功能障碍相关的脂肪性肝病(MASLD),并且已经提出了包括肝病的全部谱系的伞状术语,脂肪变性肝病(SLD)。有人建议在对SLD患者分类时应考虑心脏代谢危险因素。此外,这是一个新的子类别,即饮酒量增加(Metald)的MASLD,对一组中等或更多的酒精消耗的患者蒙上了光芒。在这个新的命名法中承认了代谢功能障碍的重要性,但是代谢功能障碍和饮酒对SLD的发展和进展的确切贡献尚不清楚。在此,我们审查了肝病学家和内分泌学家对新命名法的观点,以及它对临床实践的可能影响。尽管预测新命名法的结算还为时过早,但本次审查可能有助于为将来的柔软着陆提供更多证据。(Clin Mol Hepatol 2023; 29:831-843)关键词:代谢相关的脂肪肝病;代谢功能障碍相关的脂肪分裂肝病;术语;非酒精性脂肪肝疾病;肉毒肝病
肝脏脂肪变性作为成人入射糖尿病的预测因子
越来越多的流行病学证据表明,双向关系是补间非酒精性脂肪肝疾病(NAFLD)和2型糖尿病,并且NAFLD可能先于和/或促进糖尿病的发展。这项研究旨在研究肝脏脂肪变性是否与巴西成人健康纵向研究(Elsa-Brasil)中的糖尿病有关。Elsa-Brasil是一项在巴西六个首都城市的活跃或退休公务员的职业队列研究,现年35-74岁。我们在基线时排除了患有糖尿病的参与者,报告的饮酒过量或缺少有关相关协变量的信息,以及那些自我引用的肝炎或肝硬化的参与者。总共有8,166个个人,平均随访时间为3。8年。使用COX的优势回归模型来估计关联的调整后危害比(HR)。腹部超声检查用于检测肝脏Steatosis。在随访期间,整个样本中糖尿病的累积发生率为5.25%,在有或没有He patic Steatosis的组中,糖尿病的发生率分别为7.83%和3.88%(p <0.001)。与没有脂肪变性的人相比,肝脂肪变性的个体在调整了潜在的混杂因素后,患有糖尿病的风险增加(HR = 1.31; 95%CI:1.09-1.56),在浮标体重指数(BMI)中。肝脂肪变性是ELSA-BRASIL队列研究中入射糖尿病的独立预性。医生应勇于改变脂肪肝患者的生活方式和糖尿病筛查。
γ-谷氨酰转移酶和2型糖尿病的风险:评论
摘要使用可用证据的叙述性综述评估了2型糖尿病(T2DM)(T2DM)(T2DM)(T2DM)(T2DM)(T2DM)(T2DM)的风险因素之间的关系。GGT循环水平较高与2型糖尿病的风险增加有关,这表明GGT是T2DM的风险预测因子。2型糖尿病的发生率及其与GGT升高的关联可以通过细胞中的氧化应激,然后是亚临床炎症和脂肪肝的氧化应激,从而导致胰岛素分泌和胰岛素抵抗受损。BMI和GGT之间很明显,其中肝脂肪变性和胰岛素抵抗被认为是中间连接特征。关键字:γ-谷氨酰转移酶,2型糖尿病,体重指数