XiaoMi-AI文件搜索系统
World File Search System接受生物疗法治疗哮喘的患者对 COVID-19 疫苗的反应降低
1. Papoutsi E、Giannakoulis VG、Xourgia E、Routsi C、Kotanidou A、Siempos II。插管时机对 COVID-19 危重患者临床结果的影响:非随机队列研究的系统评价和荟萃分析。Crit Care 2021;25:121。2. Ehrmann S、Li J、Ibarra-Estrada M、Perez Y、Pavlov I、McNicholas B 等人;清醒俯卧位治疗 COVID-19 急性缺氧性呼吸衰竭:一项随机、对照、多国、开放标签荟萃试验。 Lancet Respir Med 2021;9:1387 – 1395。3. Crimi C、Pierucci P、Renda T、Pisani L、Carlucci A。高流量鼻导管和 COVID-19:临床综述。Respir Care 2022;67:227 – 240。4. Ospina-Tasc on GA、Calder on-Tapia LE、Garc ı a AF、Zarama V、G omez-Alvarez F、Alvarez-Saa T 等;HiFLo-Covid Investigators。高流量氧疗与传统氧疗对重症 COVID-19 患者有创机械通气和临床康复的影响:一项随机临床试验。 JAMA 2021;326:2161 – 2171。5. Rice TW、Wheeler AP、Bernard GR、Hayden DL、Schoenfeld DA、Ware LB;美国国立卫生研究院、美国国家心肺血液研究所 ARDS 网络。急性肺损伤或 ARDS 患者的 SpO2/FIO2 比率与 PaO2/FIO2 比率比较。Chest 2007;132:410 – 417。
本月的案例-Ceconnection
抽象背景:Filamin A(FLNA)是一种细胞内肌动蛋白结合蛋白,由FLNA基因编码,具有广泛的组织表达。它参与了几种细胞功能和细胞外基质结构。flNA基因改变导致具有广泛表型谱的疾病,例如脑脑室周结节杂核(PVNH),心血管异常,骨骼发育异常和肺部受累。临床发现:我们介绍了一个在出生主动脉瓣狭窄和PVNH时出现的雌性婴儿的情况,并随后患上了具有严重肺动脉高压的间质肺疾病。主要诊断:主动脉瓣发育不良,左心室流出阻塞,持续的专利DUC TUS ARTERIOSUS和脑异位灰质的关联表明可能会改变FLNA基因。检测到FlNA基因(NM_001110556.1),c.4304-1g> a的一种新型杂合内含子变体。干预措施:考虑到瓣膜形态和狭窄的严重程度,新生儿计划用于跨导管主动脉瓣膜成形术。生命的3个月后,她出现了低氧呼吸衰竭,并有严重的肺动脉高压证据。开始连续输注时吸入的一氧化氮(INO)和Milrinone。由于对INO的部分反应,引入了静脉内连续输注西地那非。结局:考虑到严重的临床病程和致命结果,我们患者中描述的新的FLNA基因突变似乎与FLNA功能的丧失有关。实践建议:与左心室流出阻塞和持续的动脉导管通畅相关的肺和大脑的参与应被认为是女性新生儿的FLNA基因改变。
和高血压诱导的心力衰竭
摘要:肌肉营养不良(MDS)是肌病的异质群,其特征是进行性肌肉无力导致心脏或呼吸衰竭导致死亡。MD是由参与肌肉纤维发育和组织的基因突变引起的。到目前为止,已经开发了几种具有MD相关基因突变的亚型模型。与啮齿动物一起,斑马鱼是用于重现MD的最流行的动物模型之一,因为与人类基因组具有高序列同源性及其遗传性可操作性。本综述描述了MD的最重要的斑马鱼突变体模型以及用于生成和表征所有这些有价值的转基因线的最先进的工具。通过将突变引入具有不同遗传技术的肌肉特异性基因,例如(i)N-乙基n-硝基库(ENU)治疗,(ii)注入了基于(III)TOL2 TOL2 TOR2 TORMES,(III)TALENEN,(IV)TALEN,(IV)TALEN,(IV)TALEN,(IV)TALEN,(IIV)。所有这些模型都被广泛用于研究肌肉发育和功能或了解MDS的致病机制。还开发了几种工具来通过检查(i)运动行为,(ii)肌肉结构,(iii)氧化应激以及(iv)线粒体功能和动力学来表征这些斑马鱼模型。此外,基于在肌肉特异性启动子或响应元素控制下荧光报告蛋白表达的活物生物传感器模型已被发现是在单个肌肉纤维水平上遵循分子动力学的强大工具。因此,MD的斑马鱼模型也可以成为寻找能够阻止或减慢疾病进展的新药或基因疗法的强大工具。
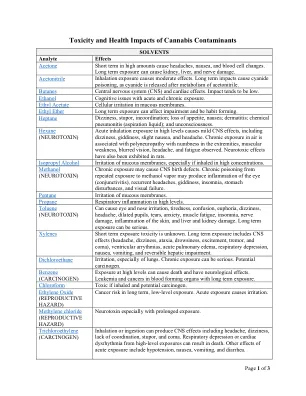
大麻污染物的毒性和健康影响
农药该清单包括在成人使用计划中检测到的农药,或者在医疗审计测试中可能最初出现恶心,呕吐,唾液,腹泻和头晕。更严重的表现可能包括抽吸肺炎,呼吸衰竭,低血压和昏迷。双歧甲酸刺激眼睛和皮肤,呼吸道。可能会引起过敏性皮肤反应。双叶蛋白有害,如果吸入会引起急性吸入毒性。可能会引起过敏性皮肤反应。cypermethrin禁止使用农药。怀疑有害生育能力。二氯沃斯禁止农药。通过眼睛或皮肤吸收,被摄入或吸入,可能是致命的。可能会产生急性胆碱酯酶抑郁症,其症状包括头痛,恶心,呕吐,腹泻,腹部痉挛,出汗过多,流汗,唾液和撕裂,狭窄的瞳孔,视力模糊,胸部无力,软弱,肌肉,肌肉抽搐和困惑;在极端情况下,可能会发生无意识,抽搐,严重的呼吸抑郁和死亡。可能的致癌物。乙恶唑的眼睛和皮肤刺激性。最少有毒。高剂量会导致嗜睡,呕吐,呼吸率降低,食物消耗降低。Fludioxonil可能会引起过敏性皮肤反应。imazalil有害,如果被吸入,有毒如果吞咽。会导致严重的眼睛损害,并怀疑引起癌症。伊吡氏菌有毒如果吞咽。马拉硫磷急性口腔毒性,皮肤敏化剂(导致过敏性接触性皮炎)。金属酰胺急性口服毒性,皮肤敏化剂(导致过敏性接触性皮炎)。
先前接触过非甾体抗炎药...
背景:最近有研究发现非甾体抗炎药 (NSAID) 与急性胰腺炎患者促炎细胞因子表达降低有关。由于尚不清楚这种影响是否会产生临床益处,因此本研究旨在确定之前使用 NSAID 是否会改善即时临床结果。方法:回顾性审查因急性胰腺炎入院的成年患者的医疗记录。病例是从国家退伍军人事务数据库中提取的,使用国际疾病分类第九版代码。之前的 NSAID 使用情况通过药房数据声明确定。使用单变量和多变量分析比较了之前使用 NSAID 的患者(AP+NSAID)和未使用 NSAID 的患者(AP NSAID)的急性肾损伤、呼吸衰竭、心血管衰竭和住院死亡率。结果:共确定了 31,340 名患者:28,364 名 AP+NSAID 患者和 2976 名 AP NSAID 患者。患者中位年龄为 60 岁,68% 为白人,平均住院时间为 4 天。约有 2% 的患者在住院期间死亡。调整人口统计学和其他协变量后,AP+NSAID 组患者的急性肾损伤 (P = .0002)、心血管衰竭 (P = .025)、任何器官衰竭 (P ≤ .0001) 和住院死亡率 (P < .0001) 发生率较低。结论:在急性胰腺炎成年患者中,先前使用 NSAID 与器官衰竭和住院死亡率较低有关。应在介入试验中评估 NSAID 作为此类疾病治疗剂的作用。 2021 Elsevier Inc. 保留所有权利。《美国医学杂志》(2022)135:471 − 477
世界卫生组织产品特性总结
N = 每组包括的受试者人数;n = 发生确诊事件的受试者人数;CI = 置信区间;NE = 不可评估。a RT-PCR 检测呈阳性,确诊为 SARS-CoV-2,且至少出现 A 类以下一种症状:胸部 X 光或 CT 扫描诊断为肺炎、室内空气中的氧饱和度≤94% 或需要新出现或增加补充氧气、出现新的或恶化的呼吸困难/呼吸急促;或出现 B 类中的两种或两种以上症状:发烧(定义为 >100°F (≥37.8°C) 或发烧)、出现新的或恶化的咳嗽、肌痛/肌肉疼痛、影响日常活动的疲劳、呕吐和/或腹泻、嗅觉丧失或味觉丧失。经裁决委员会确认。b 关键次要终点;重症 COVID-19 的定义基于实验室确诊的 COVID-19,加上以下任何一项:静息时临床症状表明严重全身性疾病(呼吸频率≥30 次/分钟、心率≥125 次/分钟、海平面室内空气中的氧饱和度≤93% 或氧分压与吸入氧分数之比<300 mmHg);或呼吸衰竭(定义为需要高流量氧气、无创通气、机械通气或体外膜氧合)、休克证据(收缩压<90 mmHg、舒张压<60 mmHg 或需要血管加压药);或严重的急性肾脏、肝脏或神经系统功能障碍;或进入重症监护病房,或死亡。c 97.5% CI。
呼吸系统疾病相关肺动脉高压患者的多机构前瞻性队列研究
收到日期:2020 年 9 月 8 日;修改稿收到日期:2020 年 11 月 24 日;接受日期:2020 年 11 月 26 日;J-STAGE 预发表于 2021 年 2 月 2 日在线发布 初审时间:38 天 千叶大学医学院呼吸内科,千叶(NT、SS、K. Tatsumi);西生会习志野医院肺动脉高压中心,习志野(NT);东京大学医学院医疗质量评估系,东京(H. Kumamaru);东京国际医疗福祉大学三田医院肺动脉高压中心(YT);濑户东正综合医院呼吸内科和过敏科(HT、TK、YK);神户药科大学临床药学系,神户(NE);日本铁路东京综合医院胸腔医学科,东京(YY、K. Tanaka);近畿大学医学院呼吸内科和过敏科,大阪(ON);北海道大学医院第一医学部,札幌(IT、HO、MN);长野红十字医院呼吸内科,长野(H. Kuraishi);神户大学医学院内科呼吸内科(Y. Nishimura);东京日本医学院医学院肺循环和呼吸衰竭高级医学科和呼吸内科,东京(H. Kimura);日本抗结核协会(JATA)福寿寺医院呼吸内科,东京(H. Kimura);(脚注续下页。)
Niemann – Pick疾病中的遗传基础,肺参与和治疗选择:全面的评论
摘要:Niemann – Pick疾病(NPD)是属于溶酶体储存障碍的罕见常染色体隐性疾病。已经描述了三种类型的NPD:NPD A型,B和C型A型A和B型是由编码鞘磷脂磷酸二酯酶1的基因SMPD1中的突变引起的,因此缺乏酸性鞘磷脂酶活性。这些疾病已被归类为酸鞘磷脂酶缺陷(ASMDS)。NPD C型是由于基因NPC1或NPC2的突变而导致的一种神经系统疾病,导致胆固醇运输和酯化的缺陷。尽管所有三种NPD都可以表现出肺部受累,但肺部疾病在NPD B型中更频繁地发生,通常患有间质肺部疾病,复发性肺部感染和呼吸衰竭。从这个意义上讲,带有支气管 - 肺泡灌洗或活检以及高分辨率计算机断层扫描的支气管镜检查是基本的诊断工具。迄今为止,已经做出了一些努力,为NPD找到有效的疗法,但只有有限的治疗选择。用olipudaseα的酶替代疗法是ASMD患者的第一个也是唯一批准的疾病改良疗法。文献中的ASMD还描述了肺移植和造血干细胞移植。NPD C型中唯一认可的疾病改良疗法是Miglustat,一种底物还原治疗。这篇综述的目的是在遗传基础和肺参与NPD的基础上描述一种最新的现状,重点关注疾病的临床表现,放射学和组织病理学特征,以及可用的治疗选择,并注视着未来治疗策略。
Nusinersen和Risdiplam
▪有症状的1、2或3 SMA的儿童; ▪有症状的1、2或3 SMA的成年人; ▪患有症状前SMA的儿童; ▪尽管接受了基因治疗,但SMA患者在发育状态下经历了消退。2.5。委员会听说1型SMA是这种情况的一种严重形式,症状出现在生命的前6个月内。基于自然历史,大多数受影响的个体无法控制自己的头部运动或无助。他们也可能有呼吸和吞咽困难。许多人由于呼吸衰竭而无法生存超过2岁。2.6。在2型SMA中,症状出现在6到18个月大的年龄之间。受影响的人可以坐下,但不能忍受或行走。他们可能还具有威胁生命的呼吸道肌肉无力。这些人的寿命各不相同,但许多人生活在20多岁或30多岁中。2.7。在3型SMA中,症状出现在1.5至18岁之间。大多数人都可以独立行走,但是随着运动功能随着时间的推移而下降,有些人可能需要轮椅援助。3型SMA的人通常具有正常的预期寿命。2.8。在本地,尽管有19岁以前出现了体征/症状,但有一些有SMA的成年人尚未开始接受批准的治疗。委员会指出,如果更多患者可以在儿童时期接受治疗,该人群将随着时间的流逝而减少。2.9。2.10。具有SMA遗传诊断但尚未显示症状/症状的个体被认为具有症状前SMA。根据临床专家的说法,与疾病更晚期的有症状性阶段的治疗阶段相比,在症状前阶段的儿童早期治疗可能会导致更好的临床结果。对于接受过SMA基因疗法的儿童,委员会认为
低成本呼吸机——呼吸变得轻松
1 Naveen Kumar H 教授、2 MD Fatima Zohara 女士、3 Thaisin Banu 女士、4 Lubna V 女士、5 Kanis Fathima K 女士 Proudhadevaraya 理工学院,卡纳塔克邦 583201 摘要 该项目旨在设计和测试一种低成本、易于构建且无创的机械呼吸机,以缓解 COVID 19 大流行期间呼吸机的短缺。它利用单臂杆机构压缩袋阀面罩,无需人工操作。它还包括一个传感器和警报系统来监测压力率并在出现故障时发出警报。 介绍 呼吸系统疾病和损伤引起的呼吸衰竭是发达国家和欠发达国家的主要公共卫生问题。一种低成本呼吸机的原型已经使用 AMBU(人工手动呼吸装置)袋压缩制成,这有可能解决这一问题。它可以选择调整患者的 BPM(每分钟呼吸次数)、吸气与呼气比率和呼气速率 原型制作价格低于同时代产品,这使得它有可能大大减轻世界各地医疗保健系统的压力 过去几年,无线通信技术呈指数级增长,对医疗保健行业产生了巨大影响 现代呼吸机价格昂贵,维护成本高,使其更像是死刑而不是救命稻草。呼吸机用于重症监护医学家庭护理、急诊医学和麻醉学 如果呼吸因感染而困难,它们用于泵送空气以便于呼吸 新冠肺炎疫情让呼吸机成为人们关注的焦点,但由于成本原因,呼吸机严重短缺。需要一种简单且廉价的替代方案来处理呼吸紧急情况。