XiaoMi-AI文件搜索系统
World File Search System患者对肢端肥大症疾病负担的看法
结果:疲劳/肌肉无力(92%)和关节痛/关节炎(90%)是会议参与者报告的两种最常见和最麻烦的症状。肢端肥大症对日常生活的各个方面产生负面影响:社交互动(49%);锻炼(42%);体育/娱乐活动(39%);家庭活动(38%);上学或工作(38%);家庭关系(33%);和行走(26%)。75% 的受访者患有焦虑/抑郁。83% 的患者接受了垂体手术,超过 71% 的患者需要药物治疗。患者希望未来药物的疗效、耐受性和给药方式得到改善;为自己和家人提供心理健康资源;以及其他多模式方法来解决他们的身体症状,特别是饥饿、体重增加、肌肉无力和关节疼痛。
可持续可负担保暖战略 2023-2030
前言 理事会认为其在什罗普郡发挥着领导作用,在气候变化和燃料和生活成本不断上涨的情况下,需要找到真正可持续的方式,让我们的人口生活在健康舒适的家中。虽然理事会的目标和意图很雄心勃勃,但我们认识到,对于我们的居民和理事会本身来说,我们必须在有限的资源下度过不确定的时期。因此,我们的目的是阐明我们的原则和方法,支持那些想要投资的人,并挑战我们自己和其他人在这一议程上更加雄心勃勃。在这样做的过程中,我们将保持灵活性,以便在有新资金来源时确定和获取资金,并与我们的居民、社会和私人房东、制造商和承包商合作,为什罗普郡实现最佳结果。
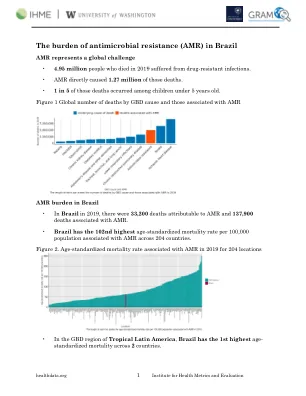
巴西抗菌耐药性(AMR)的负担
总共有4.71亿个单独的记录或覆盖7,585个研究年度的隔离物用作我们估算过程的输入数据,以开发迄今为止最全面的AMR估计集。与该国有关的数据子集如下所示,由于我们的分析取决于可靠的数据源,因此将来有必要改善这一点。展望未来,数据准备的新策略,实施更可用的数据以及包括新的系统文献综述将导致总体分析。将改善AMR监视和与阻力数据联系的特定政策将有助于我们改善这项研究的努力。如果我们扩大该国数据的数量和质量(但在全球范围内),我们相信这些估计值的未来迭代(以及其他研究小组的迭代)将能够更加精确地评估AMR的效果,并有助于量身定制最佳方法,从而对抗生素抵抗的不断增强。
印度糖尿病性肾病的负担
在全球范围内,慢性肾脏疾病和末期肾脏疾病(ESRD)是糖尿病患者的新兴健康问题。在2017年,全球有6.975亿例慢性肾脏病(CKD)病例;印度是第二受影响的国家,有1.151亿个病例[1]。印度的CKD的总幅度和模式已据报道。糖尿病性肾病(DN)是指糖尿病患者儿童NEYS的明确病理,功能和结构变化(1和2型)。在临床上,肾脏功能和持续的Albu minuria的持续下降是DN的特征[2]。糖尿病性肾脏缓解(DKD)是糖尿病和CKD患者的独特队列,可以通过肾小球滤过率下降/尿白蛋白排泄率升高或两者兼而有之。与DN不同,DKD没有明确的病原体,并且可能有其他各种原因。大约30%至40%的1型或2型糖尿病患者MEL Litus(DM)发展为DKD [3]。
湿疹负担 - 国家战略的证据
本文由湿疹支持澳大利亚支持澳大利亚的专家咨询小组,包括澳大利亚研究人员和对湿疹特别感兴趣的卫生专业人员,以及成人和儿科皮肤病学,心理学,一般实践和护理的领域。本文的目的是对2023年澳大利亚湿疹的总体财务和人文主义负担进行评估,以及未知的内容,确定湿疹护理中存在的当前挑战,并呼吁采取行动解决这些挑战最紧迫的挑战。这包括有关主要利益相关者和政策制定者如何支持湿疹管理的改善以改善更好的疾病控制的建议,从而减少对个人,社会和澳大利亚经济的负担。
哥伦比亚特区糖尿病的负担(DC)
糖尿病是美国的流行病。根据疾病控制与预防中心(CDC)的说法,超过3800万美国人患有糖尿病,并面临其毁灭性后果。 在爱达荷州,全国范围内的真实情况也是如此。 肥胖与每年2型糖尿病的新病例中最多有53%有关。 治疗肥胖的慢性疾病可以帮助预防,延迟甚至导致糖尿病缓解。根据疾病控制与预防中心(CDC)的说法,超过3800万美国人患有糖尿病,并面临其毁灭性后果。在爱达荷州,全国范围内的真实情况也是如此。肥胖与每年2型糖尿病的新病例中最多有53%有关。治疗肥胖的慢性疾病可以帮助预防,延迟甚至导致糖尿病缓解。
对医疗保健的零信任?是的。和修剪供应商的负担
医疗设备中挽救生命的创新对于当今的医疗保健至关重要,但它们通常是互联网和攻击者开放的。拥有22,000个IOMT设备和18,000个终点,圣卢克大学健康网络一直在不经常更新的电子表格上跟踪网络资产和设备。另外,供应商将无需任何授权即可将新设备插入网络。他们需要一种准确,可验证的方法来了解其网络上的任何设备在何处,何时何地。输入跨越平台。与Microsoft的安全解决方案套件(包括端点检测和保护技术)无缝和广泛集成。结果?全面的安全套件正在获得获得Hitrust认证的道路,并且是避免违规的Hitrust认证环境中99.4%的一部分。
可负担社区可再生能源 (ACRE) 计划
• 全州计划 – DU 集团 • “社区规模” 1-5MW 项目 • 参与的 DU 支付资金以支持计划发展 • ARPA 资金购买 PPA • 受影响社区的利益 – 会员资格 = 有形
探索处方药可负担性审查委员会 (...)
2020 年,37 个州的工人将其收入的 10% 或更多用于支付健康保险费和免赔额。与此同时,医疗成本继续快速上涨。推动医疗成本上涨的因素有很多,例如人口老龄化加剧、医疗技术的高成本开发以及生活方式的改变。目前,处方药成本是推高医疗成本的主要变量。制药商每年都会提高药品价格,2024 年 1 月,超过 700 种药品价格上涨了 4.5%。这导致许多有保险的人群,特别是没有保险的人群,承担更多的自付费用 (OOP),或者更糟的是,由于费用上涨而无法寻求他们需要的护理。根据凯撒家庭基金会 (Kaiser Family Foundation) 的一项调查,五分之一的美国成年人由于费用高昂而不开处方,其他人则经常选择非处方药。在另一项研究中,美国疾病控制与预防中心发现,920 万美国人为了省钱没有按医嘱服药。患者因高昂费用而无力购买处方药,这可能导致他们的健康状况进一步恶化。更高的处方药费用也给州预算带来压力。各州将其收入的很大一部分用于支付员工健康福利以及公共健康计划,例如医疗补助和医疗保险。处方药费用上涨导致医疗保健支出增加,从而将资金从各州正在解决的其他紧迫问题中转移出去。
处方药可负担委员会 (PDAB) 立法......
• 委员会提议更新 ORS 689.522,以包括生物仿制药产品和可互换的生物仿制药语言,使用与联邦药品管理局 42 USC 262(i)(2) 一致的定义。生物仿制药与 FDA 批准的参考产品相当,可提供更多治疗选择,并具有与参考产品相同的安全性和有效性。