XiaoMi-AI文件搜索系统
World File Search System非酒精性脂肪肝
摘要:非酒精性脂肪性肝病 (NAFLD) 是一系列因没有过量饮酒或其他肝病原因而导致肝脏脂肪堆积而引起的病症。其并发症包括肝硬化和肝功能衰竭、肝细胞癌和最终死亡。NAFLD 是全球最常见的肝病原因,估计影响了近三分之一的美国人。尽管人们知道 NAFLD 的发病率和患病率正在增加,但对该病的病理生理学及其进展为肝硬化的机制仍了解不足。NAFLD 的分子发病机制涉及胰岛素抵抗、炎症、氧化应激和内质网应激。更好地了解这些分子途径将有助于开发针对 NAFLD 特定阶段的疗法。临床前动物模型有助于定义这些机制,并已成为筛选和测试潜在治疗方法的平台。在这篇综述中,我们将讨论导致 NAFLD 的细胞和分子机制,重点关注动物模型在阐明这些机制和开发治疗方法中的作用。
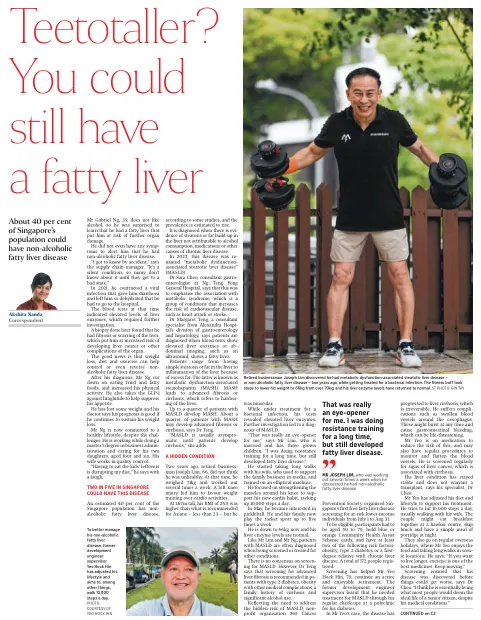
戒酒者?你仍可能患上脂肪肝
39 岁的 Gabriel Ng 先生不喜欢喝酒,因此当他得知自己患有脂肪肝,并面临进一步器官损害的风险时,他感到很惊讶。他甚至没有任何症状提醒他患有非酒精性脂肪肝。这位供应链经理说:“我是偶然得知的。这是一种无声的疾病,很多人直到病情恶化才知道。” 2021 年,他感染了病毒,导致腹泻和脱水,不得不去医院。当时的血液检查表明肝酶水平升高,需要进一步检查。后来进行的活检发现,他的肝脏有纤维化或瘢痕,这使他患肝癌或其他器官并发症的风险增加。好消息是,减肥、节食和运动可以帮助控制甚至逆转非酒精性脂肪肝。确诊后,Ng 先生减少了吃油炸和油腻食物,并增加了身体活动。他还服用 GLP-1 激动剂利拉鲁肽来抑制食欲。他已经减掉了一些体重,医生说如果他继续保持减肥效果,他的预后会很好。尽管面临挑战,但 Ng 先生现在致力于健康的生活方式。他一边工作,一边攻读工商管理硕士学位,并照顾他的两个女儿,一个 4 岁,一个 6 岁。他的妻子从事质量控制工作。“吃孩子们的剩菜打乱了我的饮食习惯,”他笑着说。
代谢功能障碍相关脂肪肝...
ADA 2025- 糖尿病护理 2025;48(补充_1):S59–S85。代谢功能障碍生活方式管理指南叙述性回顾……肝病学。2024 年 8 月 15 日。共同管理的跨学科视角……柳叶刀胃肠肝病学。2025 年 1 月;10(1):82-94。
2型糖尿病和非酒精性脂肪肝dis
目的:本研究旨在研究2型糖尿病(T2DM)和非酒精性脂肪肝病(NAFLD)的非肥胖患者的心血管危险因素,并确定是否可以使用它们有效地预测高危人群。患者和方法:这项横断面研究包括245例T2DM的非肥胖患者,他们在附属的Changzhou No.2年1月至2022年12月2日南京医科大学人民医院。所有个人均被分为NAFLD和非NAFLD群体。NAFLD患者通过UAP三位脉(T1,T2和T3)进一步分组。我们基于BAPWV,Carotid Ultrasound和尿液微量阿尔蛋白肌酐比率(UA/CR)创建了心血管分数(总尺度:0-5点;≥3点被定义为高风险个体),以评估非肥胖T2DM患者的心血管疾病风险。风险因素。根据接收器操作特征(ROC)曲线下的面积比较危险因素的性能。结果:与非NAFLD组相比,NAFLD组的血浆(AIP),动脉粥样硬化指数(AI),高血压,体重指数(BMI)的患病率,体重指数(BMI)和稳态模型评估评估较高。在T3组中,AIP,AI,BMI和HOMA-IR高于T1组的Div>。 年龄,收缩压,LDL-C和AIP的ROC曲线下的面积分别为0.705、0.688、0.738和0.642。 将ROC曲线下方的面积合并为0.895。在T3组中,AIP,AI,BMI和HOMA-IR高于T1组的Div>。年龄,收缩压,LDL-C和AIP的ROC曲线下的面积分别为0.705、0.688、0.738和0.642。将ROC曲线下方的面积合并为0.895。多元逻辑回归表明,非肥胖症患者的年龄,收缩压,低密度脂蛋白 - 胆固醇(LDL-C)和AIP是心血管疾病的危险因素。结论:年龄,收缩压,AIP和LDL-C都是非肥胖患者中T2DM和NAFLD中心血管疾病的独立危险因素,可以将其组合起来以识别高风险人群并进行干预。关键字:T2DM,非肥胖,NAFLD,心血管疾病
173。肠肝轴和非酒精性脂肪肝病的补充MASP-3林业
1 carpine G,来自Ben M,Passory D,Carenal R,Barata F,Overi D等。令人难以置信的肝肝潜水>
非酒精性脂肪肝疾病:原因,后果和解决方案
早期诊断和生活方式修改对于管理NAFLD至关重要。对处于高风险的个体(例如肥胖,糖尿病或代谢综合征)的定期筛查有助于在早期阶段识别该疾病,从而及时进行干预措施。此外,研究表明,生活方式的变化,包括体重减轻,均衡饮食和增加的体育锻炼,可以显着扭转NAFLD造成的损害,并防止其发展为更严重的形式,例如肝硬化。研究表明,即使减肥5%-10%也会导致肝脏脂肪和炎症减少,从而为受疾病影响的人提供了希望。
达格列净治疗可减轻患者的脂肪肝......
摘要 非酒精性脂肪性肝病(NAFLD)是2型糖尿病(T2DM)患者的常见病。本研究评估了达格列净对T2DM和NAFLD患者肝脏脂肪含量的影响。分析了生化数据和代谢参数的变化。回顾性收集2022年6月至2022年12月接受达格列净治疗的T2DM和NAFLD患者的临床资料。最终分析共纳入35例患者,平均年龄45.8±2.2岁,其中男性患者占60.0%。达格列净治疗20周后,患者糖尿病参数改善,血糖和糖化血红蛋白A1C水平显著下降(P<0.01),胰岛素抵抗改善。定量计算机断层扫描评估肝脏脂肪含量的变化,结果显示治疗后从 16.1±2.2% 下降至 11.2±1.3%(P<0.01)。肝功能(丙氨酸氨基转移酶、天冬氨酸氨基转移酶和 γ -谷氨酰转移酶水平)也有所改善。治疗后内脏脂肪面积和皮下脂肪面积明显减少,内脏脂肪面积减少更为明显。通过 Pearson 相关性和回归分析确定与肝脏脂肪含量相关的因素。Pearson 相关性分析表明,治疗后肝脏脂肪含量的下降与体重变化(r=0.642,P=0.033)、稳态指数
胆汁淤积和脂肪肝疾病的新治疗靶点
摘要 胆汁淤积性和非酒精性脂肪性肝病 (NAFLD) 具有几种共同的关键病理生理机制,这些机制可通过目前针对这两个领域开发的新型治疗概念进行靶向治疗。核受体 (NR) 是配体激活的关键代谢过程的转录调节剂,包括肝脏脂质和葡萄糖代谢、能量消耗和胆汁酸 (BA) 稳态,以及炎症、纤维化和细胞增殖。这些过程的失调会导致胆汁淤积性和脂肪性肝病的发病和进展,使 NR 成为新型治疗方法的前沿。这包括 BA 和脂肪酸激活的 NR,例如法呢醇-X 受体 (FXR) 和过氧化物酶体增殖激活受体,针对这些受体,已经开发出针对特定或多种亚型的高亲和力治疗配体。此外,针对甲状腺激素受体 β 1 的新型肝脏特异性配体完善了目前可用的 NR 靶向药物谱。除了 FXR 配体外,BA 信号传导还可以通过 FXR 激活的成纤维细胞生长因子 19 的模拟物、通过肝细胞和肠细胞中的摄取抑制剂调节其肠肝循环以及进行胆肝分流(而不是肠肝循环)的新型 BA 衍生物来靶向。其他治疗方法更直接地将炎症和/或纤维化作为疾病进展的关键事件。协同针对代谢紊乱、炎症和纤维化的组合策略可能最终是成功治疗这些复杂且多因素疾病所必需的。
胆汁淤积和脂肪肝疾病的新治疗靶点
摘要 胆汁淤积性和非酒精性脂肪性肝病 (NAFLD) 具有几种共同的关键病理生理机制,这些机制可通过目前针对这两个领域开发的新型治疗概念进行靶向治疗。核受体 (NR) 是配体激活的关键代谢过程的转录调节剂,包括肝脏脂质和葡萄糖代谢、能量消耗和胆汁酸 (BA) 稳态,以及炎症、纤维化和细胞增殖。这些过程的失调会导致胆汁淤积性和脂肪性肝病的发病和进展,使 NR 成为新型治疗方法的前沿。这包括 BA 和脂肪酸激活的 NR,例如法呢醇-X 受体 (FXR) 和过氧化物酶体增殖激活受体,针对这些受体,已经开发出针对特定或多种亚型的高亲和力治疗配体。此外,针对甲状腺激素受体 β 1 的新型肝脏特异性配体完善了目前可用的 NR 靶向药物谱。除了 FXR 配体外,BA 信号传导还可以通过 FXR 激活的成纤维细胞生长因子 19 的模拟物、通过肝细胞和肠细胞中的摄取抑制剂调节其肠肝循环以及进行胆肝分流(而不是肠肝循环)的新型 BA 衍生物来靶向。其他治疗方法更直接地将炎症和/或纤维化作为疾病进展的关键事件。协同针对代谢紊乱、炎症和纤维化的组合策略可能最终是成功治疗这些复杂且多因素疾病所必需的。
非酒精性脂肪肝或 2 型糖尿病——先有鸡还是先有蛋的难题
摘要:在临床实践中,我们经常处理患有非酒精性脂肪性肝病 (NAFLD) 和 2 型糖尿病 (T2DM) 的患者。NAFLD 的病因主要与胰岛素抵抗 (IR) 和肥胖有关。同样,后者患者正在发展为 T2DM。然而,NAFLD 和 T2DM 共存的机制尚未完全阐明。考虑到这两种疾病及其并发症都具有流行病的规模,并显著影响寿命和生活质量,我们旨在回答哪种疾病首先出现,从而强调对它们的诊断和治疗的必要性。为了解决这个问题,我们介绍并讨论了这两种共存代谢疾病的流行病学数据、诊断、并发症和发病机制。由于缺乏统一的 NAFLD 诊断程序,并且这两种疾病都是无症状的,尤其是在其早期阶段,这个问题很难回答。总而言之,大多数研究人员认为 NAFLD 是第一种疾病,并开启了一系列最终导致 2 型糖尿病发展的情况。然而,也有数据表明 2 型糖尿病是在 NAFLD 之前发展的。尽管我们无法明确回答这个问题,但让临床医生和研究人员注意 NAFLD 和 2 型糖尿病的共存非常重要,以防止其后果。