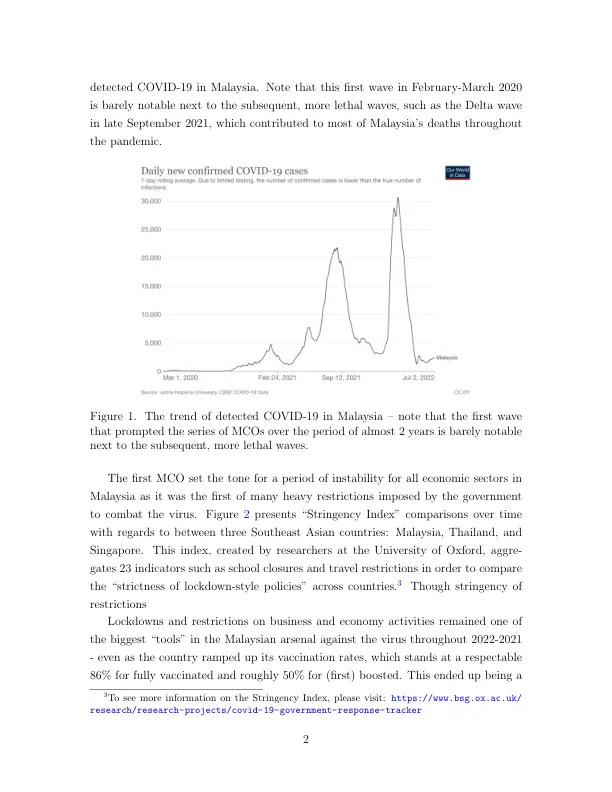
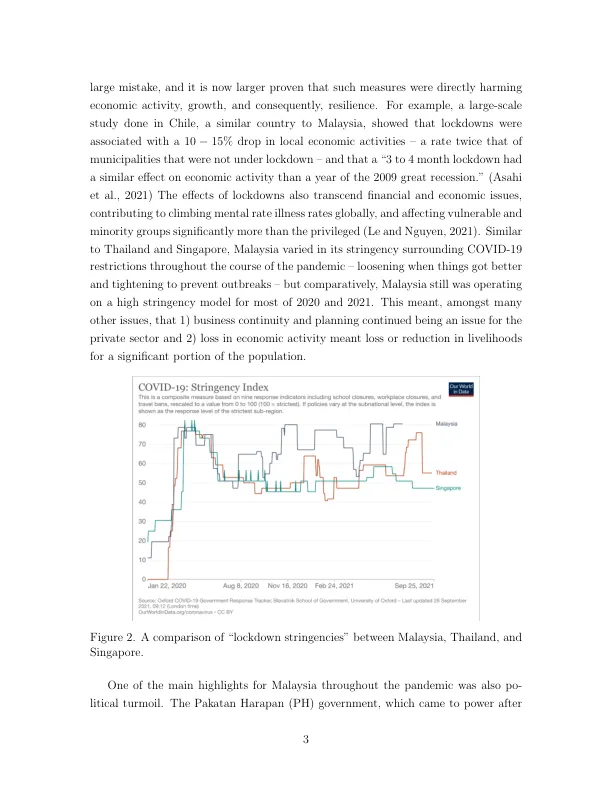
与许多其他热带国家一样,马来西亚在 COVID-19 疫情开始之前就已经拥有丰富的应对传染病经验,包括应对登革热、尼帕病毒、肺结核和钩端螺旋体病等病毒和疾病,有时甚至被称为“新发和再发传染病的中心”(Kit,2002 年)。为了应对这一问题,多年来,马来西亚设计了其公共卫生和公立医院基础设施,以便能够应对和服务大众。例如,尽管不同密度的社区之间存在很大差异,城乡之间的服务提供也存在很大差距,但公民通常能够通过遍布全国的政府运营的诊所获得初级卫生保健(Hazrin 等人,2013 年)。话虽如此,马来西亚的医疗支出仅为 3%。 2019 年,马来西亚的疫情占国内生产总值 (GDP) 的比重为 9.8%,远低于世界平均水平的 9.83%,但与其地区邻国相似,例如新加坡(4%)和泰国(3.8%)。1。因此,该国在进入大流行时,已经具备应对过去传染病的知识,但公共医疗系统负担过重(尽管功能正常)——面对 SARS-CoV-2 病毒,这两种特点可能会改变该国的命运。2020 年 1 月 25 日,一名中国旅客从新加坡抵达马来西亚半岛最南端的柔佛州,导致马来西亚出现首例 COVID-19 病例。2在发现首例病例几周后,迅速控制住了由这例病例引发的疫情。然而,2020 年 2 月中下旬,大量海外旅行者参加了一场伊斯兰宗教“传教”活动,导致 2 月 26 日爆发了更大规模、更难追踪的聚集性疫情(Hashim 等人,2021 年)。2020 年 3 月 18 日起,马来西亚实施了严格的全国封锁——行动控制令 (MCO),以帮助减少疾病的传播。这与该地区和世界制定的类似政策一致。在马来西亚,MCO 意味着所有学校、工作场所和非必要经济部门都完全关闭。公共交通和社会生活停止,所有家庭外的聚会都被禁止,居民被要求待在家里以防止传播。图 1 显示了
马来西亚新冠肺炎疫情经济刺激计划
主要关键词