XiaoMi-AI文件搜索系统
World File Search System神经科学和生物行为评论
摘要简介:抗生素通常是在重症监护中处方的,鉴于这些患者的药代动力学(PK)参数的差异很大,药物PK在治疗过程中经常有所不同,患有治疗衰竭或毒性的风险。因此,重症患者的足够抗生素给药非常重要。涵盖的区域:本综述概述了PK的基本原理和抗生素的药效学以及可能影响抗生素剂量的主要患者和病原体特征以及调整剂量的不同方法。专家意见:根据每日药物浓度监测,应针对氨基糖苷和糖肽进行剂量调整。对于糖肽,特别是万古霉素,应每天评估残留的浓度(CRE)。对于β-内酰胺抗生素,应进行负载剂量,然后进行三种不同的方法,因为在大多数中心很少使用TDM:1)应根据肾功能和其他危险因素对抗生素方案进行调整; 2)列表或软件可用于计算每日剂量; 3)TDM应在治疗开始后24–48 h进行;但是,需要在24小时内进行适当调整剂量方案的结果。根据TDM结果,应降低或增加药物给药。
儿童达到目标药物暴露量
儿童的成熟生理反映在更复杂的给药方案中,以在儿科一生中达到目标暴露[1]。对于多种药物,如果满足以下要求,治疗药物监测(TDM)可能支持药物治疗的优化:(1)治疗范围较窄,(2)变异性大,(3)已知的浓度-效应关系,(4)没有可测量的效果。模型信息精准给药(MIPD)是TDM的下一步,最近受到了更多的关注,因为它可以作为帮助个体化给药的有力工具[2]。特别是,儿科药物治疗可能会受益于这种临床决策支持(CDS)的发展,并超越复杂的给药方案,实现更加个性化的给药。在本期期刊中,Hartman 等人[ 3 ] 评估根据基于模型的剂量指南对危重新生儿和儿童给药的万古霉素、庆大霉素和妥布霉素在 TDM 期间的目标达成情况。尽管如此,作者仍然观察到这三种药物的亚治疗浓度和超治疗浓度的比例很大。我们非常感谢他们在实施更简化的剂量指南后评估目标达成情况的主动性
儿童达到目标药物暴露量
儿童的成熟生理反映在更复杂的给药方案中,以在儿科一生中达到目标暴露[1]。对于多种药物,如果满足以下要求,治疗药物监测(TDM)可能支持药物治疗的优化:(1)治疗范围较窄,(2)变异性大,(3)已知的浓度-效应关系,(4)没有可测量的效果。模型信息精准给药(MIPD)是TDM的下一步,最近受到了更多的关注,因为它可以作为帮助个体化给药的有力工具[2]。特别是,儿科药物治疗可能会受益于这种临床决策支持(CDS)的发展,并超越复杂的给药方案,实现更加个性化的给药。在本期期刊中,Hartman 等人[ 3 ] 评估根据基于模型的剂量指南对危重新生儿和儿童给药的万古霉素、庆大霉素和妥布霉素在 TDM 期间的目标达成情况。尽管如此,作者仍然观察到这三种药物的亚治疗浓度和超治疗浓度的比例很大。我们非常感谢他们在实施更简化的剂量指南后评估目标达成情况的主动性
检测和鉴定医学重要性细菌
引言葡萄球菌是在环境中抵抗最大的非孢子细菌。在干燥的临床样品中可能存活数月,具有相对耐热性,可以耐受盐浓度升高。然而,尽管存在抗菌素,改善了卫生条件和医院感染控制措施,但这种微生物仍然是人类最重要的病原体之一。健康的个体通过金黄色葡萄球菌从母乳喂养中间歇性地殖民,并且可以在鼻咽中容纳微生物,偶尔在皮肤上,而在阴道中很少。在这些部位,金黄色葡萄球菌可能通过直接接触或气溶胶污染患者的皮肤和粘膜,无生命的物体或其他患者,从而导致致命的感染因毒力或对当前使用的抗菌药物的抗性而导致致命感染。葡萄球菌葡萄球菌引起的感染病例部分抗性抗生素,例如万古霉素,而阴性葡萄球菌凝结酶的报道必须发展出抗性。因此,需要快速有效地识别这些微生物出现的所有情况。链球菌是抗抗生素时代医院感染的最大原因,导致感染和产后妇女死亡。肠球菌的重要性越来越重要,因为由于传统上用于治疗这些感染的抗生素几乎完全抵抗力,引起了医院感染。尽管目前不是医院感染的重要原因,但是即使在免疫能力的患者中,它们也会引起非常严重且经常致命的疾病,并且该药物的快速诊断很重要。最常见的肠球菌是:粪肠球菌(占病例的90%)和肠球菌粪便,患者的殖民能力较大,医院使用的污染表面或设备。它们对称为糖肽的抗生素具有敏感性或可变性,例如万古霉素和二甲苯蛋白酶。目前有天然可抗性的共生菌株可以从住院的患者中隔离,但尚无法引起暴发,但应正确识别。初步鉴定链球菌和葡萄球菌的鉴定基于液体培养基中存在的形态。由于链球菌是通常的长链,葡萄球菌以椰子的形式证明了葡萄卷曲或分组。识别推定始于对RAM血板上的主要接种,该接种应在5%CO²中孵育(蜡烛方法或煤炭2)。葡萄球菌菌落通常更大,凸面,着色范围从白色到黄色,并且可能有溶血。应注意的是,金黄色葡萄球菌中淡黄色的发育仅在室温下长时间孵育(72 h)后才发生。链球菌菌落倾向于较小(untiforms),并且总溶血卤素(β和α溶血)。p riva da c atalase带有细菌环或牙签将可疑菌落的中心收集,并摩擦到玻璃刀片中。将3%过氧化氢下降到此涂片上,并观察到气泡的形成。对于家族微核心素(葡萄球菌),证明通常为正,而对于链球菌家族(链球菌)为阴性。
商业益生菌对结肠癌细胞培养中肠球菌生物学特性的影响
背景:肠道菌群的营养不良与结直肠癌的发展之间的相互作用是众所周知的。我们研究了从药房购买的三种不同商业益生菌对肠球菌(可万古霉素耐药的“ VRE”和Vancomycin-易感“ VSE”)的几种生物学特性的影响。方法:无细胞的上清液(CFSS)是在分离益生菌菌株(乳酸菌,糖果疗法,糖疗法和clausii)后制备的。三,六个小时和24小时后,分光光度法检测到细菌生长。的粘附和入侵测定。使用微量滴定板测定法进行生物膜形成。GraphPad Prism软件(版本5)用于分析。结果:在培养基中24小时孵育后,所有三种益生菌都会增加(p <0.001)VRE和VSE的生长。在益生菌存在下,细胞培养中的细菌生长也增加(p <0.001)。所有益生菌都降低了两个肠球菌的粘附(p <0.001)。根据菌株和益生菌测试,侵袭和生物膜形成变化。结论:益生菌的作用可能会根据所使用的特定菌株而有所不同。此外,在益生菌使用期间,应考虑在某些情况下的潜在致病性风险,尤其是在免疫抑制中。
代谢塑造对金黄色葡萄球菌的免疫反应。
摘要背景:金黄色葡萄球菌(金黄色葡萄球菌)是医院和社区获得感染的常见原因,可能导致各种临床表现,从轻度到重度疾病。细菌利用毒力因子和生物膜形成的不同组合来建立成功的感染,以及甲氧基蛋白和万古霉素抗菌株的出现引入了感染和治疗的其他挑战。摘要:免疫细胞的代谢编程调节分解能量需求的平衡,并决定了抗渗透功能。最近对白细胞和金黄色葡萄球菌在感染过程中的代谢适应的研究表明,代谢串扰在发病机理中起着至关重要的作用。此外,金黄色葡萄球菌可以将其代谢性修改以适应一系列的壁ni,以进行共生或侵入性生长。关键信息:在这里,我们重点介绍了金黄色葡萄球菌感染期间对不明代谢的当前理解,并探讨了宿主和金黄色葡萄球菌影响疾病疾病结果之间的代谢串扰。我们还讨论当无法获得金黄色葡萄球菌的信息时,关键的代谢途径如何影响白细胞对其他细菌病原体的反应。更好地了解S. Aureus和
英格兰河流集水区抗菌抗性的试点监视
•可行真菌(酵母和霉菌)和细菌指示剂的枚举,包括对选定抗菌抗性(Escherichia coli(E. coli)(大肠杆菌)耐药性的变体)和推定的扩展谱β-内乳酰胺酶(ESBL)产生E. coli和E. coli和E. coli和entoccus spp。和万古霉素抗性肠球菌属。(vre))。选择指标生物是基于对环境AMR监视的测试方法的先前综述。•培养的细菌和真菌分离株的抗菌易感性测试(AST),以鉴定指标物种中较宽的抗菌耐药性。•培养的细菌分离株的整个基因组测序(WGS),以鉴定抗菌抗性基因和抗性分离株的基因型。•短读和长读shot弹枪宏基因组测序和16S rRNA metabarcoding分别确定抗菌抗性基因和微生物群落组成的存在。•高通量芯片阵列QPCR(HT-QPCR)确定靶向组的相对丰度最多384个抗菌抗性基因。•对41种抗生素物质进行化学分析,包括抗生素,抗真菌剂和杀菌剂以及其他水质和环境相关的参数,以评估其在所研究的水体中的存在并确定潜在的AMR选择压力。
Microman Final.pdf
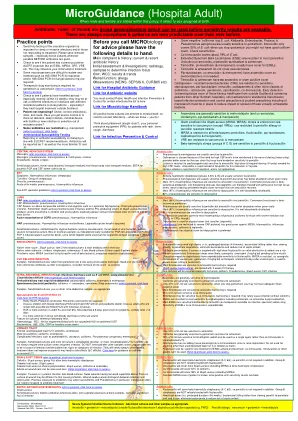
实践点•致病生物的敏感性测试对于深层或侵入性感染和/或对治疗反应的人很重要。请发送相关样本 - 尤其是在提供抗生素之前可能的血液培养物。•检查患者是否具有以前的阳性警报有机体,例如ESBL,MRSA,CPE,VRE等。这可能会影响您最初的经验治疗。•一些微生物很难分离,可能需要16S rDNA PCR(用于细菌)和/或18S rDNA PCR(用于真菌种类)。•庆大霉素和万古霉素需要治疗药物监测(请参阅方案,单击此处访问)•检查患者是否已经出国旅行 - 特别是最近(在12周内):他们可能有不同的感染或感染不同的感染,具有不同抵抗模式的局部模式,尤其是在苏格兰以外的医院治疗的情况下。•患者不改善?检查:纠正抗生素,剂量和路线。您是否获得了源控制,或者是否有脓肿,深层感染,具有生物膜或新感染的医疗装置或抗性菌株的选择?•一些抗生素受到限制,例如MeropeNem(请参阅协议,单击此处)•抗生素易感性报告的抗菌易感性测试正在按照eucast建议一致。抗生素将报道为“我”,以及更熟悉的“ s”和“ r”。
滑膜组织的靶向转录组分析
兽医考虑抗菌管理,以保持抗菌药物的有效性和可用性。3 抗菌耐药性的出现促使人们研究替代或辅助治疗策略以减少抗菌药物的使用,包括再生疗法,如基于间充质基质细胞 (MSC) 的治疗和血小板裂解物。4–8 MSCs 具有固有的抗菌和免疫调节特性,通过抗菌肽和细胞因子分泌来招募单核细胞/巨噬细胞和中性粒细胞。9 –23 该研究小组和其他研究小组先前的研究表明,这些特性可以通过在体内给药之前用 Toll 样 (TLR) 和 Nod 样受体配体体外调节 MSCs 来增强,6、7、24、25 导致对细菌生长、中性粒细胞细菌吞噬作用和免疫调节细胞因子分泌的直接抑制增加,这在诱发啮齿动物金黄色葡萄球菌生物膜和犬类自然感染模型中均得到证实。8 这些发现鼓励进一步研究大型动物(马)耐甲氧西林金黄色葡萄球菌化脓性关节炎模型中的免疫调节细胞疗法。5 马自然发生的脓毒性关节炎的发展已得到充分证实,发生在穿透性创伤、滑膜内注射、关节镜检查或小马驹的血源性败血症之后。26–30 此外,马临床前模型对于患有关节感染的人类具有转化意义,因为与许多其他实验室物种相比,马在软骨厚度、关节负荷力和关节体积方面与人类更相似。31 我们之前证明,与仅用万古霉素 (VAN) 治疗关节相比,用 TLR-3 激动剂聚肌苷酸:聚胞苷酸 (pIC) 加万古霉素 (TLR-MSC-VAN) 激活的 MSCs 治疗脓毒症关节可显著降低滑液和滑膜中的细菌数量以及滑液中的促炎细胞因子 IL-18 和 IL-6。5 重要的是,在接受 TLR-MSC-VAN 治疗的马中,因疼痛和炎症而导致的跛行明显减少。重复 IA 注射在临床上耐受性良好,表明这种治疗方法可以在临床实践中安全实施。报告的结果表明,有必要进一步研究免疫调节细胞疗法,以改善抗菌素耐药性感染的治疗。询问然而,迄今为止,这项工作的一个局限性是,TLR-MSC 疗法在马关节体内发挥作用的作用机制尚未完全阐明,包括评估接受和未接受 MSC 疗法治疗的滑膜组织中与免疫细胞浸润相关的基因表达谱。因此,我们进行了额外的研究,利用最近推出的 Nanostring 基因表达技术,通过一个旨在评估马免疫和软骨反应的靶向面板,从机制上研究了之前报道的 TLR-MSC 疗法在马脓毒性关节炎模型中的临床效果。
花菌质量hominis颅内脓肿,该脓肿是通过扩展文化获得的特征菌落诊断的:病例报告和文献综述
植菌花(M. hominis)会引起泌尿生殖器感染和与妊娠有关的并发症。由于h. hominis感染引起的颅内脓肿的报道很少见。在这里,我们报告了一场交通事故后被送往我们医院的交通事故后(第0天)。患者,一个70年代的男人,进行了膀胱摄影,并插入了尿道导管。在第三天,患者进行了脑血肿疏散,在第七天,患者发烧后,服用了静脉炎头和万古霉素。在第10天,由于持续发烧,抗生素切换为MeropeNem和Vansomycin。在第17天,磁共振成像揭示了大脑和硬膜外脓肿,并进行了脓肿的排水。革兰氏染色显示出许多多形核白细胞,但没有可见的微生物。在接种培养的两天后,第19天,在血琼脂上观察到微小的精确菌落。从这些菌落中对16S rRNA基因的测序揭示了hominis的存在。在第27天,将治疗改为左氧氟沙星和克林霉素,以治疗由himinis造成的颅内脓肿。抗生素治疗持续52天,直到脓肿消失。未观察到复发。当怀疑细菌是颅内脓肿的原因时,患有himinis感染的风险,革兰氏染色并未显示出任何微生物,考虑到hominis M. hominis是一种病原体,进行扩展的培养很重要。