XiaoMi-AI文件搜索系统
World File Search System肾移植后UHL肾移植后的免疫抑制疗法
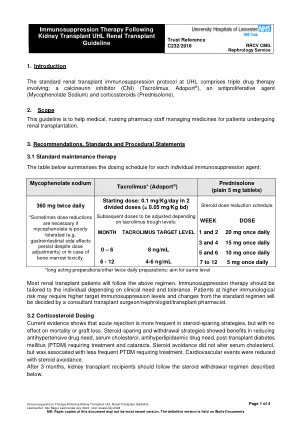
*谨慎 *寻求有关肾脏药房与免疫抑制药物相互作用的建议。西洛里木斯,克莫司和环孢菌素被肠壁和肝脏中的CYP3A4同工酶广泛代谢。CYP3A4的抑制剂(例如酮康唑,伏立康唑,Itraconazole或Clarithromycin)会降低其新陈代谢并增加他克莫司,西洛莫司和ciclosporin水平。 CYP3A4(例如利福平)的诱导剂会增加其新陈代谢并降低他克莫司,西洛里莫斯和ciclosporin水平。 不建议使用与CYP3A4的强抑制剂或CYP3A4诱导剂的强烈抑制剂共同给药。 这不是全面列表,有关互动的更多信息,请联系专业药剂师以寻求建议。CYP3A4的抑制剂(例如酮康唑,伏立康唑,Itraconazole或Clarithromycin)会降低其新陈代谢并增加他克莫司,西洛莫司和ciclosporin水平。CYP3A4(例如利福平)的诱导剂会增加其新陈代谢并降低他克莫司,西洛里莫斯和ciclosporin水平。 不建议使用与CYP3A4的强抑制剂或CYP3A4诱导剂的强烈抑制剂共同给药。 这不是全面列表,有关互动的更多信息,请联系专业药剂师以寻求建议。CYP3A4(例如利福平)的诱导剂会增加其新陈代谢并降低他克莫司,西洛里莫斯和ciclosporin水平。与CYP3A4的强抑制剂或CYP3A4诱导剂的强烈抑制剂共同给药。这不是全面列表,有关互动的更多信息,请联系专业药剂师以寻求建议。
180科学摘要
背景:MAS是风湿病的严重并发症,在SJIA患者中最常发生。来自动物模型的数据和患者的观察研究表明,干扰素伽马(IFNY)是MAS中观察到的高炎和高胞浆血症的驱动力。目标:在SJIA中,MAS患者的Emapalumab(一种完全人类抗IFNγ单克隆抗体)的静脉内(IV)输注(IV)输注的药代动力学,功效和安全性。方法:这种持续的,飞行员,开放标签,单臂研究(NCT03311854)包括MAS患者(2016 ACR/Eular标准),在稳固或高度推定SJIA的背景下以及对高剂量IV糖皮质激素的反应不足。emapalumab以6 mg/kg(1剂)的启动,每周两次以3 mg/kg的速度继续进行4周,或者在实现完全反应后的时间更少,或者更少。cr的定义为缺乏MAS临床症状以及白细胞和血小板计数高于正常,LDH,AST和ALT <1.5 x正常,纤维蛋白原> 100 mg/dL的下限,而铁蛋白降低≥80%或至<2,000 ng/ml。结果:我们报告了招募的前9例患者(中位年龄] 11.6 [2.1-25.3]年)的初步数据(欧洲7例,美国2例)。所有患者的高剂量甲基丙糖酮失败,在这些患者中,环孢菌素A(n = 4)和阿纳基纳拉(n = 4)的先前治疗失败。用emapalumab的治疗导致IFNγ中和的快速中和,如CXCL9水平的降低(图1)以及随后的T细胞停用,如SIL-2R水平的降低所示。CR。观察到了MAS的所有临床和实验室选项的逐步改善(表1和图2)。糖皮质激素在所有患者中均逐渐变细(中位数为-92%;在第8周,范围为-45%至-98%)。emapalumab的输注,均无中性。CMV重新激活,这是一种严重的事件,可能与挽留有关,并通过抗病毒治疗解决。
aplastic-anaemia.pdf
摘要简介:性障碍性贫血(AA)是一种罕见的骨髓衰竭疾病,其特征是骨髓性低细胞感与全年症。观察到亚洲AA的年发病率是欧洲和北美的两到三倍。自从引入免疫抑制治疗(IST)和同种异体干细胞移植(SCT)以来,严重AA的结果显着改善。我们对沙巴和砂拉越的成年AA人群进行了为期12年的多中心回顾性研究。材料和方法:从2006年1月至2017年1月至2017年12月,总共从相关地点的医院记录中确定了119名AA患者,从相关地点的医院记录,Sabah的女王伊丽莎白医院,沙拉瓦克综合医院,Sibu医院,Miri医院和砂拉越的Bintulu医院。结果:诊断时的中位年龄为46岁,来自卡达赞(Kadazan-Dusun)的沙巴(Sabah)的本地种族群体记录了41.2%的最高百分比,这可以通过HLA-DRB1*15:01的较高频率来解释,这是一个与AA的风险增加的艾勒尔(Alelle),在这个族裔中,这是一个与AA相关的Alelle。大多数患者(59.7%)接受环孢菌素(CSA)作为单一疗法或与其他非族人(例如Danazol)结合使用,Danazol(在48.7%的患者中提起),而其中三分之一(33.7%)接受了抗胸腺细胞(ATG)(ATG)(ATG)治疗或没有CSA和12.4%;所有AA患者的五年总生存期(OS)均为76.1%。老年患者> 60岁,患有严重疾病的患者的生存率较低。关键字:性贫血,流行病学,结果,沙巴和砂拉越结论:有必要进行一项前瞻性研究,以确定马来西亚AA患者的真实发生率,流行病学分布,治疗结果和总体存活。在东马来西亚建立同种异体SCT是必须使这种治疗疗法更容易被严重疾病患者使用并改善结果。
申请事先授权 JANUS 激酶 (JAK) 抑制剂
Janus 激酶 (JAK) 抑制剂需要事先授权。当满足以下条件时,将考虑为 FDA 批准或概要指示的诊断付款:1. 患者符合 FDA 批准的年龄;2. 患者未使用或计划将 JAK 抑制剂与其他 JAK 抑制剂、生物 DMARD 或强效免疫抑制剂(硫唑嘌呤或环孢菌素)联合使用;3. 在开始治疗前已接受潜伏性结核病检测,并将在治疗期间监测活动性结核病;4. 正在根据制造商标签对淋巴细胞、中性粒细胞、血红蛋白、肝酶和脂质进行建议的实验室监测;5. 患者没有恶性肿瘤病史,非黑色素瘤皮肤癌 (NMSC) 成功治疗的患者除外;6. 患者的胃肠道穿孔风险没有增加。7. 患者没有活动性严重感染,包括局部感染;和 8. 不会与活疫苗同时给药;和 9. 遵循 FDA 批准的适应症剂量;和 10. 患者有以下诊断:a. 中度至重度类风湿性关节炎,i. 有记录的试验记录并且对同时使用的两种首选口服抗风湿药物 (DMARD) 反应不足。组合必须包括甲氨蝶呤加另一种首选口服 DMARD(羟氯喹、柳氮磺吡啶或来氟米特);和 ii. 有记录的试验记录并且对两种首选生物 DMARD 反应不足;或 b. 银屑病关节炎,i. 有记录的试验记录并且对首选口服 DMARD 甲氨蝶呤(如果甲氨蝶呤禁忌,可以使用来氟米特或柳氮磺吡啶)治疗反应不足;和 ii. 有记录的试验记录并且使用两种用于治疗银屑病关节炎的首选生物制剂的治疗失败。c.中度至重度活动性溃疡性结肠炎,且 i. 已记录的试验结果和对两种首选常规疗法(包括氨基水杨酸盐和硫唑嘌呤/6-巯基嘌呤)的反应不足;和 ii. 已记录的试验结果和对首选生物 DMARD 的反应不足;和 iii. 如果托法替尼的请求剂量为每天两次 10 毫克,则将允许进行初始 16 周的治疗。继续请求,因为此剂量需要记录足够的治疗效果。
IBD的组合疗法的新领域
患者:研究纳入标准包括:18-65岁;筛查前3个月确认溃疡性结肠炎的诊断;基线蛋黄酱得分为6-12,其中包括内窥镜检查≥2;没有先前用抗TNF,抗Interleukin(IL)12/23或抗IL23药物治疗;以及不足或无法忍受“常规疗法”或皮质类固醇依赖性的反应不足。使用了多个排除十分之一,包括怀孕;仅溃疡性直肠炎;共同切除的历史;或可能在12周内导致结肠切除术的严重疾病。研究入学率要求为免疫调节剂(6-MP,硫唑嘌呤,甲氨蝶呤),直肠皮质类固醇,直肠5-氨基酸酸(ASA)化合物,总肠胃外或肠内营养和抗生素用于治疗胰岛结构(UC)(UC)(UC)(UC)(UC)(UC)(UC)(UC)(UC)(UC)(UC)。接受JAK抑制剂,环孢菌素或6-硫代氨酸治疗的患者必须有4周的冲洗期。不允许使用伴随的免疫剂。用吠陀珠单抗治疗的患者必须有18周的冲洗期。对于每天<20mg的5-ASA,Budesonide和泼尼松等效物,剂量必须在入学前至少稳定2周。bo管理部门以维护掩蔽。的结果:主要结果是在第12周的临床反应,定义为基线梅奥分数下降30%,包括最小降低≥3点,直肠出血得分≥1点或直肠出血得分降低或直肠出血评分为0或1。干预:将患者分配到3个干预臂中的1例:(a)组合治疗:Guselkumab 200mg IV在第0、4和8周,随后每8周100mg SC,直到第32周 + GOLIMEMAB 200mg SC在第0周,然后在第2、6和10周时GolimumAb 100mg SC; (b)Guselkumab单疗法:Guselkumab 200mg IV在第0、4和8周,随后每8周,直到第32周100mg SC;或,(c)Golimumab单一疗法:第0周的Golimumab 200mg SC,然后在第2周和每4周进行100mg,直到第34周。主要的次要结果是在第12周的临床缓解,定义为梅奥评分≤2,没有单个子评分> 1。包括第12周和第38周的其他次要终点包括:7天和60天无抗固醇的临床缓解;症状缓解:粪便频率
2022 年 ACC 专家共识决策路径:非他汀类药物治疗在降低 LDL 胆固醇方面在动脉粥样硬化性心血管疾病风险管理中的作用
依折麦布 34 n 作用机制:抑制 NPC1L1 蛋白,减少小肠对胆固醇的吸收。n FDA 批准适应症:作为饮食的辅助治疗:1)单独使用或与他汀类药物联合使用,用于原发性高脂血症患者的 TC、LDL-C、ApoB、非 HDL-C;2)与非诺贝特联合使用,用于混合性高脂血症患者的 TC、LDL-C、ApoB、非 HDL-C;3)与阿托伐他汀或辛伐他汀联合使用,用于 TC、伴有 HoFH 的 LDL-C;4)纯合谷甾醇血症(植物固醇血症)患者的谷甾醇和菜油固醇。n 剂量:每日口服 10 mg,可与食物同服或空腹服用。如果联合使用,则在 BAS 前 2 小时或后 4 小时服用 n LDL-C 平均降低百分比(每个 PI):单一疗法 — 18%;与他汀类药物联合治疗(增量降低)— 25% n 禁忌症:对此药物有过敏史。n 警告/注意事项:1.不建议中度/重度肝功能不全患者使用。2.同时进行他汀类药物治疗可能会导致肝转氨酶持续升高。根据他汀类药物治疗的监测建议,在治疗前和治疗期间监测肝转氨酶。3.单独使用或与他汀类药物联合使用依折麦布时,有报道出现肌病和横纹肌溶解症病例。n 不良反应:单一疗法 — 上呼吸道感染、腹泻、关节痛、鼻窦炎、四肢疼痛。与他汀类药物合用——鼻咽炎、肌痛、上呼吸道感染、关节痛、腹泻 n 妊娠/哺乳期使用:无人体安全性数据;避免使用 n 药物 - 药物相互作用:环孢菌素、β-布雷特、BAS n 心血管结果试验:IMPROVE-IT 8(对于近期 ACS 患者,在中等强度他汀类药物治疗中添加依折麦布,可逐步降低 LDL-C,并降低心血管死亡、非致死性心肌梗死、需再次住院治疗的 UA、冠状动脉血运重建 [随机分组后 30 天以上] 或非致死性中风的主要综合终点。中位随访期为 6 年); SHARP 35(在 CKD 患者中,与安慰剂相比,辛伐他汀加依折麦布降低了 LDL-C,并减少了首次重大 ASCVD 事件的主要终点 [非致命性 MI 或 CHD 死亡、非出血性卒中或任何动脉血运重建手术],平均随访期为 4.9 年)n 其他处方注意事项:一般耐受性良好。仿制药可用
在抗高剂量全身性皮质类固醇抗毒表皮坏死式中具有TNF-α抑制剂的阳性经验
史蒂文斯 - 约翰逊综合征(SJS)和有毒表皮坏死溶解(十)是罕见的,潜在的威胁生命的综合症,其特征是坏死性表皮和粘膜病变的发展。SJS/10的最常见病因原因是药物诱导的机制。具有高潜在风险的药物组包括磺酰胺,抗惊厥药,非甾体类抗炎性药物(NSAIDS),别嘌醇,苯巴比妥等。没有针对SJS/10的黄金标准处理算法。在医学实践中,全身性糖皮质激素(SGC),静脉免疫球蛋白(IVIG),血浆置换和环孢菌素在经验上和各种组合中使用。最近发表的研究表明,TNF-α抑制剂是SJS/10的一种有希望的方法,包括对高剂量SGC的抗性病例,依那诺普和二链昔单抗是最常用的药物。在张J等人的大型多中心研究中。 (xxxx),与对照组相比,用依那耐酸,SGCS或两者组合治疗的242例患者的死亡率较低。 与SGC单一疗法相比,皮肤愈合时间较短,从而降低了继发感染的风险。 已发布的数据显示,THF-α抑制剂阻滞具有很高的效率,但是由于缺乏可用信息,因此SJS/TEN患者中TNF-α抑制剂的安全性仍然值得怀疑。 由于应积累所有临床研究数据,以提供可靠的证据,即SJS/TEN的使用TNF-α抑制剂可能是有益的,因此我们报告了一个与Etoricoxib相关的SJS的案例,在50岁的女性中,该病例与十岁的女性相关,而这是50岁的女性,该女性是饮食来饮食高剂量SGCS治疗的案例。在张J等人的大型多中心研究中。(xxxx),与对照组相比,用依那耐酸,SGCS或两者组合治疗的242例患者的死亡率较低。与SGC单一疗法相比,皮肤愈合时间较短,从而降低了继发感染的风险。已发布的数据显示,THF-α抑制剂阻滞具有很高的效率,但是由于缺乏可用信息,因此SJS/TEN患者中TNF-α抑制剂的安全性仍然值得怀疑。由于应积累所有临床研究数据,以提供可靠的证据,即SJS/TEN的使用TNF-α抑制剂可能是有益的,因此我们报告了一个与Etoricoxib相关的SJS的案例,在50岁的女性中,该病例与十岁的女性相关,而这是50岁的女性,该女性是饮食来饮食高剂量SGCS治疗的案例。
新型的环磷脂抑制剂C105SR通过米洛保护
背景与目标:线粒体通透性过渡孔(MPTP)开口对于介导肝缺血期间细胞死亡至关重要 - 再灌注损伤(IRI)。通过抑制环磷脂D(CYPD)阻止MPTP开放是一种有希望的涉及IRI治疗方法的方法。在这里,我们表明,新型小分子环蛋白抑制剂(SMCYPIS)的非映异构体具有使它们具有吸引力的候选者,以开发针对肝脏IRI的治疗剂。方法:对父smcypi的衍生物进行合成并评估其抑制CYPD肽基 - 蛋白酶 - 透射异构酶(PPIASE)活性及其光疗特性的能力,通过测量线粒体肿胀和钙保留能力,以评估肝脏中肝脏肿胀和钙的能力。使用钙调蛋白/钴测定法评估了所选化合物抑制MPTP打开的能力。通过测量乳酸脱氢酶(LDH)释放,碘化丙肽染色和细胞活力,评估了患有低氧/再氧化的细胞中抑制细胞死亡的能力。在肝IRI的小鼠模型中选择了在体外表现最佳的化合物进行体内效率评估。结果:选择了两种表现出对CYPD PPIASE活性和MPTP开放C105和C110最强抑制作用的化合物。他们的SR非对映异构体具有外消旋混合物的活性,并表现出比已知的大环环蛋白抑制剂环孢菌素A和Alisporivir优于已知的隔离性特性。©2023作者。C105SR在抑制MPTP开放方面比C110SR更有效,并在低氧/二氧化模型中阻止了细胞死亡。最后,通过减少肝细胞坏死和细胞凋亡,C105SR在体内对肝IRI进行了保护。结论:我们在体外和体内鉴定了具有强烈保护特性的新型环磷脂抑制剂,它代表了肝IRI中细胞保护的有前途的候选者。影响和影响:肝缺血 - 再灌注损伤(IRI)是肝脏手术期间或之后发病率和死亡率的主要原因之一。但是,没有有效的疗法可预防或治疗这种毁灭性综合征。一种有吸引力的肝脏IRI旨在通过靶向线粒体渗透性过渡孔口来减少细胞死亡的有吸引力的策略,这是一种受环蛋白D调节的现象。在这里,我们确定了一种新的小分子环粒细胞抑制剂,并证明了增强的分解性和远处属性的物质,并证明了其范围内的特性。 ,使其成为随后临床开发的吸引人的铅化合物。由Elsevier B.V.代表欧洲肝脏研究协会(EASL)出版。这是CC下的开放访问文章(http://creativecommons.org/licenses/4.0/)。
医疗政策 - SKYRIZI IV (RISANKIZUMAB-RZAA)
- 2018 年美国胃肠病学会指南根据疾病部位、疾病严重程度、疾病相关并发症和未来疾病预后为克罗恩病 (CD) 患者制定了治疗建议。治疗方法根据症状反应和对医疗干预的耐受性而个性化。当前的治疗方法应被视为治疗急性疾病或诱导临床缓解然后维持反应/缓解的连续过程。一般而言,临床改善证据应在 2 – 4 周内显现,最大改善应在 12 – 16 周内出现。症状持续的患者应接受轻度至中度疾病的替代疗法治疗,调整药物剂量以尝试优化治疗,或根据临床状况推进中度至重度疾病的治疗。 - 皮质类固醇主要用于治疗 CD 发作。常规皮质类固醇可有效减轻中度至重度活动性 CD 患者的活动性 CD 的体征和症状并诱导缓解。口服皮质类固醇是有效的,可以短期使用以缓解中度至重度活动性疾病的体征和症状。指南建议每天服用 40 至 60 毫克的泼尼松等效剂量。这些剂量通常维持 1-2 周,然后每周减少 5 毫克,直至 20 毫克,然后每周减少 2.5-5 毫克。一旦开始,应注意确保成功停用皮质类固醇,并使用类固醇减量剂。- 对于中度至重度 CD 患者,如果尽管目前或之前接受过皮质类固醇治疗,但仍有症状,巯嘌呤、硫唑嘌呤和肌肉注射或皮下甲氨蝶呤是有效的类固醇减量剂,指南建议使用。这些药物的最大效果可以在治疗开始后 8 至 12 周内看到。还建议将甲氨蝶呤与类固醇联合使用,作为中度活动性类固醇依赖/耐药性 CD 的有效治疗方法。不建议使用环孢菌素、他克莫司和霉酚酸酯治疗 CD。- 建议使用 TNFi 等生物制剂治疗对皮质类固醇、硫嘌呤或甲氨蝶呤治疗有耐药性的 CD。指南还建议将生物制剂与免疫抑制剂联合使用,以帮助减少针对生物疗法的抗体的形成。没有强有力的已发表研究支持联合使用生物制剂 - 2021 年美国胃肠病学协会 (AGA) 指南对中度至重度 CD 的管理提出了与 2018 年 ACG 指南中引用的建议类似的建议。两项指南都建议使用皮质类固醇而不是不治疗来诱导缓解。此外,两项指南均推荐使用硫嘌呤类药物(如硫唑嘌呤或 6-巯基嘌呤)作为维持缓解的类固醇减量剂。AGA 指南还推荐使用 ACG 指南中引用的相同生物制剂治疗 CD,但 Tysabri®(那他珠单抗)除外,ACG 建议不要使用该药物,因为它存在进行性多灶性白质脑病 (PML) 的相关风险。
医疗政策 - MMM-pr.com
本文件介绍了 Orencia® (阿巴西普) 的使用,该药物经美国食品药品管理局 (FDA) 批准用于治疗类风湿性关节炎、银屑病关节炎、幼年特发性关节炎和急性移植物抗宿主病 (aGVHD)。该药物有静脉注射和皮下注射两种剂型。背景信息美国风湿病学会 (ACR) 指南建议将改善病情的抗风湿药 (DMARD) 单药疗法作为中度至高度疾病活动度 RA 患者的一线治疗。建议使用甲氨蝶呤 (MTX) 单药疗法,剂量至少为 15 毫克,优于羟氯喹、柳氮磺吡啶和来氟米特。还建议使用甲氨蝶呤单药疗法,优于生物制剂(肿瘤坏死因子抑制剂 [TNFi]、IL-6 抑制剂、阿巴西普)或 JAK 抑制剂单药疗法。对于服用最大耐受剂量 MTX 但未达到目标的患者,建议添加生物制剂或 JAK 抑制剂。对于心力衰竭患者,有条件推荐使用非 TNFi 生物制剂或 JAK 抑制剂,而不是 TNFi。美国风湿病学会 (ACR) 指南建议,对于活动性重度 PsA 或伴有银屑病的患者,初始治疗应包括 TNFi 生物制剂,而不是口服小分子(OSM;包括甲氨蝶呤、柳氮磺吡啶、环孢菌素、来氟米特和阿普斯特)。对于初始治疗,OSM 优于 IL-17 和乌司他单抗;对于无合并症的轻度至中度疾病或喜欢口服治疗的患者,OSM 可能优于 TNFi 生物制剂。将生物制剂作为一线治疗的建议是有条件的,并且基于低质量证据。引用的证据包括安慰剂对照试验的间接比较、开放标签设计的研究以及从斑块性银屑病研究中推断的结果。此外,大多数 TNFi 生物制剂的关键试验都包括接受过 DMARD 治疗的研究人群。总体而言,对于大多数银屑病关节炎患者的初始治疗,缺乏确凿的证据表明生物药物比传统疗法更安全、更有效。ACR 指南还包括针对尽管使用 OSM 治疗但疾病仍处于活动状态的患者的建议。在这里,TNFi 生物制剂优于其他疗法,包括 IL-17 抑制剂、乌司他单抗、托法替尼和阿巴西普。当不使用 TNFi 生物制剂时,IL-17 抑制剂优于乌司他单抗;这两种药物都优于托法替尼和阿巴西普。对于尽管使用 TNFi 单药治疗但疾病仍处于活动状态的患者,建议改用其他 TNFi 而不是其他疗法。美国风湿病学会 (ACR) 指南为青少年特发性关节炎提供了建议,包括系统性疾病 (SJIA) 和伴有多关节炎的 JIA (PJIA)。SJIA 是一种自身炎症性疾病