XiaoMi-AI文件搜索系统
World File Search System胰岛素泵治疗与多次注射
许多研究对各种临床结果进行了多次每日注射(MDI)和胰岛素泵治疗的比较,但结果仍然尚无定论。这项多中心回顾性队列研究包括175名患者,旨在评估不同的胰岛素治疗方法对各种临床结果的影响,包括血红蛋白A1C(HBA1C),每日胰岛素总剂量,体重指数,体重指数,肾小球过滤率,肾小球过滤率,对1型糖尿病患者的肾小球过滤率。在线性混合效应回归分析中,发现了HBA1C上时间和治疗类型之间具有统计学意义的相互作用。与胰岛素泵疗法相比,接受MDI的组的12个月访问和基线之间的HBA1C值的降低明显更高。使用MDI的患者观察到,相对于胰岛素泵治疗组,HBA1C水平的降低较高,每日胰岛素剂量较低。临床指标的其他变化对于一组患者而言相同。各种研究报告了这些处理对HBA1C值的长期影响的有争议的结果,需要在该领域进行大量基于人群的队列研究。
持续血糖监测和胰岛素泵
• mySentry TM 远程血糖监测仪(MiniMed 配件)不在承保范围内。 • 将数据下载到个人电脑、智能手机或平板电脑等设备以帮助自我管理糖尿病所需的软件或硬件被认为不是医疗必需品。 C. Priority Health 将为血糖不稳定的患者提供 72 小时连续血糖监测,并需要进行短期强化监测以改善血糖控制。 II. 医疗必要性审查 某些药物、设备、服务和程序可能需要或不需要事先授权。在需要事先授权的情况下,提供商将提交一份请求,证明药物、设备、服务或程序是医疗必需品。有关更多信息,请参阅 Priority Health 提供商手册。 注意:医疗必要性审查的需要因业务线(商业、医疗补助或医疗保险)和福利而异。有关更多详细信息,请参阅 Priority Health 提供商手册:连续血糖监测仪。 III. 产品应用
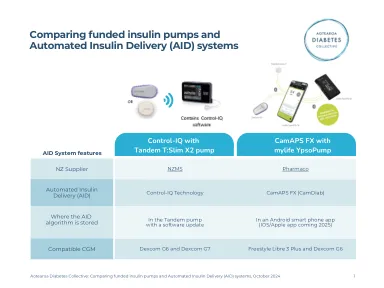
胰岛素泵 AID 比较表
注释 * 批准使用是指 FDA 批准,这些系统可以在专家团队的支持和建议下在批准使用参数之外使用。Pharmac 资助的胰岛素泵和 AID 适用于 1 型糖尿病、新生儿糖尿病、胰源性糖尿病和非典型遗传性糖尿病患者。Pharmac 资助与自动胰岛素输送系统一起使用的泵兼容 CGM。
入门: - 胰岛素泵治疗的管理(...
CDES在各种环境中进行实践,例如私人执业,通用实践,社区卫生中心,专业糖尿病中心以及公立和私立医院。糖尿病保健团队的成员以及适当的推荐途径的访问和良好的工作关系对于使用IPT和CGM等设备的最佳实践管理至关重要。这对于在不属于多学科团队的私人执业中独立工作的CD尤其重要。至关重要的是,私人从业人员必须建立良好的工作关系,并与糖尿病保健团队的其他成员紧密合作,以支持使用IPT和CGM患有糖尿病患者。
MM.01.004 胰岛素泵 外部 2024-1220
本医疗政策旨在提供保险指南。本医疗政策并非旨在规定医疗服务提供者如何行医。本医疗政策中的任何内容均无意阻止或禁止提供主治医生认为适当的其他医疗建议或治疗。福利确定受适用的会员合同语言约束。如果这些指导方针与合同语言之间存在任何冲突,则以合同语言为准。本医疗政策是在考虑夏威夷《患者权利和责任法案》(夏威夷修订法规 §432E-1.4)下的医疗必要性标准或 QUEST Integration 会员的夏威夷行政法规 (HAR 1700.1-42) 下的医疗必要性标准、普遍接受的医疗实践标准和医学文献审查以及政府批准状态后制定的。HMSA 已确定,在大多数情况下,根据夏威夷法律,本医疗政策未涵盖的服务在医疗上并非必要。如果主治医生不同意 HMSA 对特定案件的医疗必要性的认定,医生可以要求 HMSA 根据任何支持文件重新考虑医疗必要性标准对该案件的适用性。 VI. 参考文献
持续血糖监测系统或胰岛素泵
指导原则:• 本保单不保证福利或福利授权,福利或福利授权由每个个人保单持有人的条款、条件、除外责任和限制合同指定。本保单不构成有关承保范围或报销/付款的合同或担保。当团体补充计划文件或个人计划决定另有指示时,自保团体特定保单将取代本一般保单。• Paramount 通过编码逻辑软件对所有医疗索赔应用编码编辑,以评估准确性和是否符合公认的国家标准。• 本医疗保单仅用于指导医疗必要性并解释用于协助做出承保决定和管理福利的正确程序报告。• 耐用医疗设备 (DME) 频率限制是根据医疗保险和医疗补助服务中心 (CMS) 标准和指南、国家承保范围决定 (NCD) 和地方承保范围决定 (LCD) 规则和规定计算的。范围:X 专业 _ 设施 描述:持续血糖监测 (CGM) 系统 美国糖尿病协会 (ADA) 将持续血糖监测系统定义为“一种持续跟踪间质液中血糖水平的方法,以此作为改善代谢控制的基础。这包括通过降低高血糖和尽量减少低血糖值(包括有症状的低血糖)的发生来增加目标血糖范围内的时间。” CGM 系统每天 24 小时定期测量血糖,并将读数转换为可报告的数据,生成血糖方向和变化率。它们有助于主动管理血糖高低,并进一步了解膳食、运动和疾病可能对个人血糖水平产生的影响。这些系统可短期使用并由提供者评估以帮助确定药物需求,或由会员和提供者长期使用以改善血糖控制。获得的信息可以识别未被识别的血糖波动趋势和模式,可以通过改变饮食习惯、药物剂量和锻炼习惯来改善。
胰岛素泵管理 - 住院指南。 ...
使用糖尿病技术来管理T1D正在增加,但是非专业的卫生专业人员可能缺乏有关特定胰岛素泵的细节和功能的详细知识。许多当前的胰岛素泵与连续的葡萄糖监测系统(CGM)相互作用,形成混合闭环系统。混合闭环系统使用CGMS反馈来预测葡萄糖趋势并通过减少,悬浮或增加胰岛素输送来调整胰岛素的递送。在没有CGMS反馈的情况下,基础胰岛素以预先设定的速率传递,用户可以通过泵和/或电话应用程序手动提供用于碳水化合物(CHO)和葡萄糖校正的推注胰岛素。在没有链接的CGM的情况下,基底胰岛素以预先设定的速率传递,用户手动通过泵向碳水化合物和葡萄糖校正提供了推注胰岛素。
RFP用于CGM,胰岛素泵和消耗品
作为RFP的一部分,我们正在寻找有关CGM和胰岛素泵的供应商产品管道的信息,以了解可能可用于1型糖尿病患者使用的潜在产品升级。我们愿意考虑在双供应状态期间允许产品升级。但是,这将遵守供应商与药物之间的共同协议。任何替代产品都必须具有等效(或更好的)兼容性选项作为取代产品,并且可能需要根据产品升级的性质而需要临床评估。替换产品必须按与原始产品相同的商业条款列出。
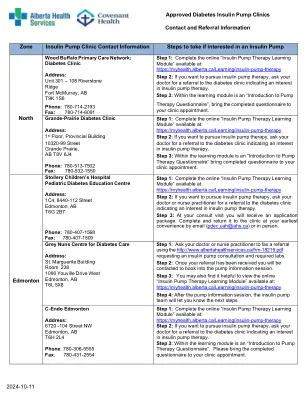
胰岛素泵诊所的联系和推荐信息
步骤1:完成在线“胰岛素泵治疗学习模块”,网址为:https://myhealth.alberta.ca/learning/learning/Insulin-pump-therapy步骤2:如果您想从事胰岛素泵治疗表明对胰岛素泵治疗的兴趣。步骤3:在学习模块中,是“泵治疗问卷的简介”,将完整的问卷带到您的诊所任命。Sage Fox医疗顾问地址:L100,8555 Scurfield Dr.
连续血糖监测仪和胰岛素泵...
1. 美国糖尿病协会。“血糖目标:糖尿病医疗护理标准——2022。”《糖尿病护理》45(增刊1)(2022年1月):S83-S96。https://doi.org/10.2337/dc22-S006。2. Chandran, Suresh Rama 等人。“超越糖化血红蛋白:比较血糖变异性和血糖指数在预测1型和2型糖尿病低血糖症中的作用。”《糖尿病技术与治疗学》20,第5期(2019年3月):353-362。https://doi.org/10.1089/dia.2017.0388。3. Battelino, Tadej 等人。 “连续血糖监测数据解读的临床目标:国际共识中关于时间范围内的建议。”《糖尿病护理》42,第8期(2019年8月):1593-1603。https://doi.org/10.2337/dci19-0028。4. Beck, Roy W.“平均值的谬误:仅使用 HbA1c 评估血糖控制可能产生误导。”《糖尿病护理》40,第8期(2017年8月):994-999。https://doi.org/10.2337/dc17-0636。