XiaoMi-AI文件搜索系统
World File Search System社论:共同19日大流行期间的母乳和被动免疫
新生儿天生具有未成熟的免疫系统,包括浆细胞缺乏IgG和分泌IgA(SIGA)。因此,新生儿依赖于通过胎盘(仅IgG)和母乳(80–90%Siga/IgA,5%IgG和10-15%IgM)的抗体被动转移,以保护它们免受严重的急性急性呼吸道综合征2(SARS-COV-2)(SARS-COV-2)感染。本社论介绍了10篇有关研究主题的文章,“在COVID-19大流行期间母乳和被动免疫”。首先,我们描述了mRNA Covid-19疫苗接种后从胎盘到胎儿的被动免疫。第二,我们评估了将SARS-COV-2传播到胎儿的风险。第三,我们阐明母乳不是可以感染母乳喂养婴儿的病毒SARS-COV-2载体。第四,我们讨论了两种mRNA Covid-19疫苗和增强剂剂量后,我们讨论了对SARS-COV-2的母体抗体反应。第五,我们报告了在母乳喂养期间拍摄的mRNA Covid-19疫苗和助推器的安全性。 最后,我们描述了泌乳母亲中母体应激与抗体反应之间的关系。第五,我们报告了在母乳喂养期间拍摄的mRNA Covid-19疫苗和助推器的安全性。最后,我们描述了泌乳母亲中母体应激与抗体反应之间的关系。
BV421大鼠抗小鼠CD43-562958
产品信息材料编号:562958替代名称:SPN;唾液磷脂; leukosialin; LY-48; ly48; galgp; LEUK大小:50 µg浓度:0.2 mg/ml克隆:S7免疫原:小鼠浆细胞瘤MOPC-315同种型:大鼠(DA X Lou)IgG2A,κQC测试:鼠标反应性:存储缓冲液:含有BSA和≤0.099%sodiuiuiuiuiuiuiuiuiuiuium a Zide a Zide sodiuiuiuium a Zide soperitive:Storage Reactivity:Storage Buffer:描述S7单克隆抗体特异性结合了CD43的115 kDa糖基化形式(LY-48,leukosialin)。CD43 is expressed on IL-7-responsive pro-B cells, plasma cells, peritoneal and splenic CD5+ B cells (B-1 cells), granulocytes, monocytes, macrophages, platelets, natural killer cells, thymocytes, peripheral T cytotoxic/suppressor cells, and most T helper cells, but not resting conventional peripheral B cells.CD43表达也已在骨髓中多能造血干细胞和髓样,淋巴样和NK细胞祖细胞上检测到。CD43缺陷小鼠的研究表明,CD43参与T细胞激活和粘附的负调控。
危重 COVID-19 肺炎的人类遗传和免疫决定因素
SARS-CoV-2 感染在大多数个体中是良性的,但在约 10% 的病例中,它会引发低氧血症性 COVID-19 肺炎,在约 3% 的病例中会发展为危重。从儿童期开始,随之而来的死亡风险(约 1%)每五年翻一番,男性比女性高约 1.5 倍。危重 COVID-19 肺炎的分子和细胞决定因素是什么?约 1-5% 的 60 岁以下危重肺炎患者存在先天性 I 型 IFN 缺陷,包括常染色体 TLR3 和 X 连锁 TLR7 缺陷,老年患者中的比例较低。约 15-20% 的 70 岁以上危重肺炎患者存在中和 IFN- α 、- β 和/或- ω 的自身抗体,这些抗体在男性中比女性更常见,年轻患者中的比例较低。因此,至少 15% 的严重 COVID-19 肺炎病例显然可以得到解释。呼吸道上皮细胞和浆细胞样树突状细胞分别产生 TLR3 和 TLR7 依赖的 I 型干扰素,这对于宿主防御 SARS-CoV-2 至关重要。感染最初几天呼吸道 I 型干扰素免疫力不足可能是病毒传播的原因,导致肺部和全身炎症,其方式可能取决于年龄和性别。
BNT162b2 辉瑞-BioNTech mRNA 疫苗对 B 细胞区的长期有效性:有效回忆 SARS-CoV-2 特异性记忆 B 细胞
摘要:目前,缺乏关于第三剂 mRNA 疫苗诱导的免疫反应的影响和长期持久性的临床证据。在本研究中,我们跟踪了一组免疫功能正常的个体在接种第三剂疫苗三个月和六个月后的 B 细胞区室行为。在此期间,一些受试者感染了病毒。在未感染的接种疫苗的受试者中,我们没有报告血清刺突特异性 IgG 水平的任何变化,IgA 显着降低。相反,从自然感染中恢复的受试者的特异性 IgG 和 IgA 均显着增加。此外,我们发现与康复的受试者相比,未感染者对所有令人关注的 SARS-CoV-2 变体 (VOC) 的 IgG 中和潜力随时间下降,而康复的受试者表现出增强的中和能力,尤其是对 omicron 变体。最后,我们强调了两组中均存在一组 SARS-CoV-2 特异性 B 细胞,这些细胞易于对再刺激作出反应,这体现在它们分化为浆细胞和产生抗 SARS-CoV-2 特异性免疫球蛋白的能力上。这些数据使我们确信 BNT162b2 疫苗在对抗严重病理形式和预防 COVID-19 相关住院治疗方面具有长期有效性。
个性化的新抗原疫苗作为未经治疗的淋巴浆淋巴瘤患者的早期干预:一项非随机1期试验
淋巴浆淋巴瘤(LPL)是一种无法治愈的低度淋巴瘤,没有标准治疗。用第一个人类,新抗原DNA疫苗治疗的九名无症状患者没有剂量限制毒性(Primary Endpoint,NCT01209871)。所有患者都达到稳定的疾病或更好的疾病,其中一个较小的反应,中位时间为72个月以上。疫苗后单细胞转录组学显示二分法抗肿瘤反应,肿瘤B细胞降低(由独特的B细胞受体跟踪)及其表面途径,但克隆等离子体细胞没有变化。通过后一种人类白细胞抗原(HLA)II类分子和胰岛素样生长因子(IGF)的矛盾上调的下调,这表明抗性机制。疫苗疗法激活并扩展骨髓T细胞插入型,功能性新抗原特异性反应(次要终点),但不能降低髓样细胞的原始信号传导,提出了有利的tumor tumor themor himeRune Microenvironment。未来的策略可能需要将疫苗与靶向浆细胞亚群或IGF-1 signaLing或髓样细胞检查点的阻滞剂组合。
嵌合抗原受体T细胞疗法和造血
摘要:嵌合抗原受体(CAR)T细胞疗法是患有B细胞和浆细胞衍生的血液学恶性肿瘤患者的有前途的治疗选择,并且正在适合治疗固体癌症。然而,CAR T与经常严重的毒性有关,例如细胞因子释放综合征(CRS),免疫效应细胞相关的神经毒性综合征(ICAN),巨噬细胞激活综合征(MAS)和延长的细胞质综合征 - 延长的细胞质 - 一种或多个层中的成熟血细胞数量减少。尽管我们了解这些毒性的一些驱动因素,但它们的机制仍在研究中。由于汽车T方案是一个复杂的多步骤过程,并且经常发生不良事件,因此需要改善利益风险比率的方法。在这篇综述中,我们讨论了正在研究的各种潜在解决方案,以解决CAR T的局限性。首先,我们讨论了与CAR T相关的胞质量的发生率和特征及其与降低的CAR T细胞效率的关联。我们审查了在汽车T方案期间管理或减轻细胞质的方法的方法 - 包括生长因子的使用,同种异体救援,自体造血干细胞输注和替代条件方案。最后,我们引入了新的方法来改善汽车T细胞输注产品以及CAR T和克隆造血的含义。
和 90Y 标记的 Pentixather 在晚期多发性骨髓瘤中的应用
多发性骨髓瘤是一种由克隆性扩增的浆细胞引起的癌症。尽管治疗方法取得了进展,例如单独使用蛋白酶体抑制剂和免疫调节药物或与干细胞移植 (SCT) 相结合使用,但多发性骨髓瘤总是会复发 ( 1 – 3 ),因此仍然无法治愈。当前治疗的反应率低在一定程度上是由于出现了多个克隆,导致肿瘤间和肿瘤内异质性明显以及耐药性的快速发展 ( 4,5 )。因此,迫切需要促进有效杀死骨髓瘤细胞的新策略。在癌症中,趋化因子受体 4 (CXCR4) 的过度表达及其通过基质细胞衍生因子 1 结合激活是肿瘤生长、进展、侵袭和转移的关键触发因素 ( 6 – 8 )。CXCR4 在多发性骨髓瘤细胞中过度表达 ( 9,10 )。 Wester 研究小组已成功开发出一种用于 PET 成像的放射性标记 CXCR4 配体 (68 Ga-pentixafor) (11,12)。最近,在淋巴瘤 (13) 和多发性骨髓瘤 (14) 患者中证明了 CXCR4 表达可视化的概念验证。为了将这种靶向载体转移到治疗方案中,已经开发出允许标记各种 a - 和 b2 - 发射体的化合物衍生物。在这里,我们报告了首次使用 CXCR4 靶向内放射治疗联合高剂量化疗和自体 SCT 治疗 3 名晚期且接受过大量治疗的多发性骨髓瘤患者的经验。
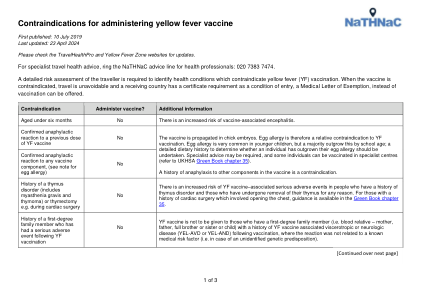
黄热病疫苗:禁忌症和注意事项
• 因急性和慢性白血病和淋巴瘤(包括霍奇金淋巴瘤)导致的免疫抑制。 • 因 HIV/AIDS 导致的严重免疫抑制(请参阅英国 HIV 协会和儿童 HIV 协会指南)。 • 细胞免疫缺陷(例如严重联合免疫缺陷、Wiskott-Aldrich 综合征、22q11 缺陷/DiGeorge 综合征)。 • 正在接受慢性淋巴增生性疾病的随访,包括血液系统恶性肿瘤,如惰性淋巴瘤、慢性淋巴细胞白血病、骨髓瘤和其他浆细胞病。 • 在过去 24 个月内接受过同种异体(来自供体的细胞)干细胞移植,并且没有持续的免疫抑制或移植物抗宿主病 (GVHD)。 • 在过去 24 个月内接受过自体(使用自己的干细胞)造血干细胞移植。 • 正在接受或在过去 6 个月内接受过针对恶性疾病或非恶性疾病的免疫抑制化疗或放疗的人。 • 正在接受或在过去 6 个月内接受过针对实体器官移植的免疫抑制治疗的人(根据移植类型和患者的免疫状态,有例外情况)。 • 正在接受或在过去 12 个月内接受过免疫抑制生物治疗的人(例如抗肿瘤坏死因子治疗,如阿仑单抗、奥法木单抗和利妥昔单抗),除非专科医生另有指示。 • 正在接受或在过去 3 个月内接受过免疫抑制治疗的人,包括:
ILC2 衍生的 LIF 促进从组织免疫到全身免疫的进展
免疫细胞的迁移和归巢对于免疫监视至关重要。运输由粘附和趋化因子受体的组合介导,它们响应趋化因子信号引导免疫细胞到达组织和淋巴系统内的特定位置,以支持组织局部免疫反应和全身免疫 1,2 。我们在这里表明,中断第 2 组先天淋巴细胞 (ILC2) 产生的白血病抑制因子 (LIF) 会阻止免疫细胞离开肺部迁移到淋巴结 (LN)。在没有 LIF 的情况下,病毒感染会导致浆细胞样树突状细胞 (pDC) 滞留在肺部,在那里它们会改善组织局部的抗病毒免疫力,而慢性肺部过敏原攻击会导致明显的免疫细胞积聚和肺部三级淋巴结构的形成。在这两种情况下,免疫细胞都无法迁移到淋巴系统,导致 LN 反应严重受损。从机制上讲,ILC2 衍生的 LIF 诱导肺淋巴管内壁淋巴管内皮细胞产生趋化因子 CCL21,从而允许 CCR7 + 免疫细胞(包括树突状细胞)归巢到淋巴结。因此,ILC2 衍生的 LIF 决定免疫细胞从肺部流出,以调节组织局部免疫与全身免疫以及肺部过敏原和病毒反应之间的平衡。
多发性骨髓瘤中的肿瘤相关巨噬细胞
摘要 多发性骨髓瘤 (MM) 是一种骨髓 (BM) 浆细胞癌,是全球第二大常见血液系统恶性肿瘤。BM 微环境内的 MM 肿瘤微环境 (TME) 由多种元素组成,这些元素在支持 MM 疾病进展、存活、增殖、血管生成以及耐药性方面发挥着重要作用。TME 共同形成了一种免疫抑制环境,其中免疫识别和反应受到抑制。巨噬细胞是免疫系统中具有多种功能的核心参与者,长期以来,人们已经确定巨噬细胞在诱导癌症的直接和间接免疫反应方面发挥着关键作用。肿瘤相关巨噬细胞 (TAM) 是肿瘤部位的主要细胞群。许多癌症中的 TAM 不仅不会促进针对肿瘤细胞的免疫反应,还被发现具有促肿瘤特性,包括支持化学耐药性、肿瘤增殖和存活、血管生成、免疫抑制和转移。靶向 TAM 代表了一种新的癌症免疫治疗策略,它有可能间接刺激细胞毒性 T 细胞活化和募集,并与检查点抑制剂和化疗产生协同作用。在这篇综述中,我们将提供最新且全面的概述,介绍目前关于 TAM 在 MM 中的作用的知识,以及正在探索的治疗靶点,如巨噬细胞靶向免疫疗法,这可能是未来治疗 MM 的关键。