XiaoMi-AI文件搜索系统
World File Search System成人高品质血症的管理 - 2023年10月
肾脏疾病响应麻疹病例的目前响应于2023年底以来麻疹病例的增加,英国卫生安全局(UKHSA)发布了有关保护脆弱患者群体的策略的高级指南。UKKA现在将此指南应用于肾脏疾病患者护理期间发生的特定情况。针对具有固体器官移植的人的应用指南和准备接收固体器官移植的人是由我们在此处复制的BTS编写的。针对其他团体的应用指南由UKKA编写。 该指南是由前UKKA COVID委员会*的一个子组创建的。 迫切需要生成和传播该指南,这排除了正式指南方法的使用。 UKKA承认该领域缺乏证据,并且肾脏疾病患者可能产生的结果持续不确定性。 因此,这是务实的指导,在与他们及其家人,照料者或监护人协商时,不覆盖临床医生有责任做出适合个人情况的决定。 诸如“推荐”,“建议”或“建议”之类的词不赋予有关支持证据实力的特殊含义。 随着证据的发展,本指南的进一步版本可能可以使用。 麻疹病毒具有很大的传染性。 麻疹的R-number(繁殖数)为15-20,这意味着在未接种人群中,每种情况中的15-20个次级(新)病例。 相比之下,非免疫种群中的SARS-COV-2的R-NUMBER约为3。 UKKA推荐针对其他团体的应用指南由UKKA编写。该指南是由前UKKA COVID委员会*的一个子组创建的。迫切需要生成和传播该指南,这排除了正式指南方法的使用。UKKA承认该领域缺乏证据,并且肾脏疾病患者可能产生的结果持续不确定性。因此,这是务实的指导,在与他们及其家人,照料者或监护人协商时,不覆盖临床医生有责任做出适合个人情况的决定。诸如“推荐”,“建议”或“建议”之类的词不赋予有关支持证据实力的特殊含义。随着证据的发展,本指南的进一步版本可能可以使用。麻疹病毒具有很大的传染性。麻疹的R-number(繁殖数)为15-20,这意味着在未接种人群中,每种情况中的15-20个次级(新)病例。相比之下,非免疫种群中的SARS-COV-2的R-NUMBER约为3。UKKA推荐因此,如果您的患者群体发生麻疹病例,尤其是在与肾脏服务接触时,我们鼓励肾脏临床医生与当地病毒学家完全互动(例如,在面对面的门诊诊所,透析中心或住院设置)。
蛋白酶抑制剂对各种粘液病毒复制的影响
我们研究了八种蛋白酶抑制剂对各种正粘液病毒和副粘液病毒多周期复制的影响。其中,广泛用于治疗胰腺炎的萘莫司他、甲磺酸卡莫司他、甲磺酸加贝酯和抑肽酶,在体外显著低于其细胞毒性阈值的浓度下,即可抑制甲型和乙型流感病毒的复制。在最高测试浓度下,所有蛋白酶抑制剂均未对呼吸道合胞病毒、麻疹病毒或3型副流感病毒产生活性。研究发现,甲磺酸卡莫司他具有最高的选择性抑制剂。其对甲型流感病毒复制的50%有效浓度为2.2 μg/ml,选择指数(以对宿主细胞增殖的50%抑制浓度与对甲型流感病毒复制的50%有效浓度之比计算)为680。用鸡胚进行卵内抗病毒活性测试时,10 μg/g剂量的甲磺酸卡莫司他可显著降低甲型和乙型流感病毒的血凝素滴度。
欧洲的预警和响应 - 欧洲监控
近年来,世界卫生组织欧洲区域在实现 2010 年麻疹和风疹消除目标方面取得了重大进展。这些 2010 年目标由世卫组织欧洲区域办事处于 2005 年根据 EUR/RC55/R7 号决议 [1,2] 制定。2005 年,世卫组织 52 个成员国中有 28 个 (54%) 报告麻疹发病率低于每百万人口 1 例(衡量麻疹消除状况的一项指标),到 2006 年,50 个 (96%) 已将风疹疫苗纳入其国家计划。2002 年,会员国开始按年龄和疫苗接种状况每月向 WHO 报告麻疹病例 [3],并于 2003 年实施了病例报告。从那时起,报告病例数据的国家数量从 2003 年的 1 个增加到 2006 年的 23 个。2006 年,各国被要求每月报告风疹病例(汇总或基于病例)。WHO 欧洲区域麻疹/风疹实验室网络也通过定期的实验室评估和能力测试以及召开次区域会议得到了加强。过去两年充满挑战,欧洲区域发生了几次大规模疫情。罗马尼亚和乌克兰 [4] 的疫情是爱沙尼亚、德国、立陶宛、葡萄牙、波兰和西班牙等多个欧盟国家麻疹疫情的源头。这些原发性和继发性疫情已在一些已经实现非常好的麻疹控制水平的国家中确定了易感人群。疫情还表明了当前地方一级的调查能力,包括收集实验室样本进行病毒分离/检测,以及麻疹/风疹实验室网络追踪特定麻疹病毒基因型和亚型的能力。本期《欧洲监测》[5] 的论文描述了拉里奥哈的麻疹疫情,指出了欧洲区域各国在走向消除麻疹的过程中面临的一些挑战。所有国家都需要建立强有力的流行病学监测,以迅速发现输入病例,并在疫情发生时迅速作出反应。从流行病学和病毒学角度将麻疹病例与来源联系起来的能力对于评估欧洲区域国家内部和国家之间地方性传播的中断至关重要。拉里奥哈疫情证明了医护人员对麻疹免疫的重要性。许多医护人员根据 N(核蛋白)基因 C 端的 450 个核苷酸序列(麻疹基因组中变化最大的部分),导致拉里奥哈疾病的 D6 麻疹病毒基因型与导致乌克兰疾病的毒株在基因上相同。
欧洲的预警和响应 - 欧洲监控
近年来,世界卫生组织欧洲区域在实现 2010 年麻疹和风疹消除目标方面取得了重大进展。这些 2010 年目标由世卫组织欧洲区域办事处于 2005 年根据 EUR/RC55/R7 号决议 [1,2] 制定。2005 年,世卫组织 52 个成员国中有 28 个 (54%) 报告麻疹发病率低于每百万人口 1 例(衡量麻疹消除状况的一项指标),到 2006 年,50 个 (96%) 已将风疹疫苗纳入其国家计划。 2002 年,会员国开始按年龄和疫苗接种状况每月向世卫组织报告麻疹病例 [3],2003 年开始实施病例报告制度。从那时起,报告病例数据的国家数量从 2003 年的 1 个增至 2006 年的 23 个。2006 年,各国被要求每月报告风疹病例(汇总或病例报告)。世卫组织欧洲区域麻疹/风疹实验室网络也通过定期实验室评估和能力测试以及召开分区域会议得到了加强。过去两年是充满挑战的两年,欧洲区域发生了数次大规模疫情。罗马尼亚和乌克兰的疫情 [4] 是爱沙尼亚、德国、立陶宛、葡萄牙、波兰和西班牙等多个欧盟国家麻疹疫情的源头。这些原发性和继发性疫情在一些已经实现非常好的麻疹控制水平的国家中发现了易感人群。疫情还表明了当前地方一级的调查能力,包括收集实验室样本进行病毒分离/检测,以及麻疹/风疹实验室网络追踪特定麻疹病毒基因型和亚型的能力。《欧洲监测》本期 [5] 刊登的一篇论文描述了拉里奥哈的麻疹疫情,指出了欧洲区域各国在走向消除麻疹的过程中面临的一些挑战。所有国家都需要建立强有力的流行病学监测,以迅速发现输入病例,并在疫情发生时迅速作出反应。从流行病学和病毒学角度将麻疹病例与来源联系起来的能力对于评估欧洲区域各国内部和国家之间地方性传播的阻断至关重要。根据 N(核蛋白)基因 C 端 450 个核苷酸的序列(麻疹基因组中变异最大的部分),导致拉里奥哈疾病的 D6 麻疹病毒基因型与导致乌克兰疾病的菌株在基因上相同。拉里奥哈疫情证明了医护人员对麻疹免疫的重要性。许多医护人员
感染保护与护理卫生
在麻疹病毒感染和感染转移麻疹中的释放中的管理是世界上最传染病的传染病之一。感染是由单弦RNA病毒帕托马病毒引起的。感染是空气传播的,小滴是通过眼睛吸入或伸手的小滴。麻疹病毒在体内迅速灭活,空气或表面上的生存时间最多为两个小时。孵化期通常从感染到发烧10-12天,但可能从7到18天不等。如果给出了预防免疫球蛋白以减轻疾病,则可以延长孵育期。当患者患有病毒,发烧和呼吸道症状增加时,传染性最多是在症状阶段的早期。感染可以从皮疹出现后4天的首次皮疹首次亮相前4天进行。这意味着一个孵化的人最早可以从暴露后的第5天开始传染。暴露后2-3天可能已经发生病毒血症。只有通过有效的疫苗接种计划才能防止感染的传播。在一个社会中,在一个社会中,疫苗接种的麻疹比例(或先前完成感染后的免疫力)太低而无法实现“群免疫”会增加感染传播的风险。对特殊患者类别的敏感性
人类和动物模型中疫苗相关的增强疾病:疫苗开发的经验教训和挑战
抗击传染病需要开发安全有效的疫苗,以产生持久的保护性免疫力。在少数情况下,疫苗介导的免疫反应可能导致随后感染疫苗所针对的病原体时病理加剧。针对呼吸道合胞病毒 (RSV)、麻疹病毒 (MV)、登革热病毒 (DENV)、HIV-1、猿猴免疫缺陷病毒 (SIV)、猫免疫缺陷病毒 (FIV)、严重急性呼吸综合征冠状病毒 1 (SARS-CoV-1) 和中东呼吸综合征冠状病毒 (MERS-CoV) 的候选疫苗,在动物模型中,以及在少数情况下在人类中,报告或至少怀疑存在这种疫苗相关增强性疾病 (VAED)。尽管临床和流行病学证据缓解了这种担忧,但最初也提出了一些关于针对严重急性呼吸综合征冠状病毒 2 (SARS-CoV-2) 的疫苗的短期和长期安全性的担忧,该病毒正在导致持续的 COVID-19 大流行。尽管导致这种现象的机制尚未完全了解,但抗体依赖性增强 (ADE)、补体依赖性增强和细胞依赖性增强的个体和/或集体作用已被强调。本文,我们回顾了可能与 VAED 风险相关的机制,这些机制在评估疫苗安全性以及寻找可以缓解此类担忧的模型和免疫策略定义方法时都很重要。
ESG报告 Zydus获得Zituvimettm的USFDA批准来治疗... Zydus Lifesciences宣布完成阶段的入学率 2。定性和定量组成,每剂0.5 ml包含:活衰减的麻疹病毒(Edmonston Zagreb菌株)(在人上传播 伤寒VI结合疫苗i.p.
采用自上而下的方法来可持续运营并促进积极影响,我们的企业社会责任(CSR)和环境,社会与治理委员会(ESG)委员会已被确定为推动可持续价值创造的节点权威。以详细的参考条款为指导,该委员会监督并监督我们所有的可持续性工作,并定期向董事会提供更新。该委员会还每两年审查我们的ESG绩效,从而持续改进和战略决策。我们的环境管理方法是全面的。我们采取针对性的能源和排放管理计划,以支持高效和负责任的运营。有效的水管理也是一个重点,以及严格的废物管理实践,使我们的环境足迹最小化。此外,我们积极促进生物多样性倡议和产品管理,制定了整体战略,不仅减轻了负面影响,还可以推动对当地社区的可持续增长。
麻疹移植社区的指导
该文件是为了指导移植提供商作为国际心脏协会与肺移植的传染病专业社区与移植学会的移植传染病部分之间的合作。请注意,麻疹流行病学继续发展,本文档中包含的建议可能会发生变化。概述,全球发生的麻疹病例数量增加,部分原因是由于1920年至2022年,由于1920年至2022年,由于1920年的大流行而推迟或错过了含麻疹的疫苗。1从1月1日至4月11日,2024年,在美国境内18个州总共报告了121例麻疹病例。2在2024年2月,29个国家向欧洲监视系统报告了麻疹数据,有623例21个国家报告。此外,欧洲疾病预防与控制中心已经确定了20个EU/EAA国家的4600例新麻疹病例,其中包括13例与麻疹有关的死亡。3的增加。1,4,5大多数麻疹病例在2024年报告的大多数麻疹病例是在尚未接受麻疹 - 少女糖(MMR)疫苗的12个月及以上的儿童中。 在欧洲,年龄特定的通知率随着年龄的增长而去世,儿童4岁,并且受到最常见的影响。 6许多在生命第一年重病的固体器官移植或儿童的儿科接受者将是未接种的,这使他们处于麻疹获得的最高风险。1,4,5大多数麻疹病例在2024年报告的大多数麻疹病例是在尚未接受麻疹 - 少女糖(MMR)疫苗的12个月及以上的儿童中。在欧洲,年龄特定的通知率随着年龄的增长而去世,儿童4岁,并且受到最常见的影响。6许多在生命第一年重病的固体器官移植或儿童的儿科接受者将是未接种的,这使他们处于麻疹获得的最高风险。传播麻疹是由单链,包裹的RNA病毒引起的高度传染性疾病。它被归类为Paramyxoviridae家族中菌群属的成员。人类是麻疹病毒的唯一天然宿主。麻疹是所有传染病中最具传染性的麻疹之一。当感染者呼吸,咳嗽或打喷嚏时,该病毒是通过与传染性液滴直接接触或空中传播传播的。麻疹病毒在感染者离开区域后最多可以在空气中保持传染性长达两个小时。临床发现的孵化期(从暴露到前序的时间)约为11-12天,从暴露到皮疹平均发作的时间为14天(范围为7-21天)。麻疹前驱物通常持续2-4天(范围为1-7天),其特征是发烧,不适,厌食症,coryza,coryza,咳嗽,以及Koplik斑点的发育或颊粘膜上的小蓝白色斑点。然后出现大绝发皮疹,持续约5-6天;这种皮疹通常从发际线开始,涉及脸部和上颈,然后进行
麻疹(风疹)
病原体:麻疹病毒 宿主/来源:人类/呼吸道分泌物和污染物。 症状:任何年龄的患者,如果发烧≥101华氏度,并且至少出现3个“C”(咳嗽、鼻炎或结膜炎)中的一个,并且面部开始出现皮疹,则考虑患有麻疹。皮疹通常在发病后4天内出现。非典型和改良的皮疹可能从手和脚开始。 并发症:腹泻、中耳炎、肺炎、脑炎、亚急性硬化性全脑炎、急性播散性脑脊髓炎、角膜炎、心肌炎、心包炎和死亡。鉴别诊断:川崎病、风疹、猩红热、肠道病毒和其他发热性皮疹 潜伏期:从接触到出疹,7-21 天,平均 14 天。 传染性和传播性:从出疹前 4 天到出疹后 4 天,通过直接接触传染性飞沫或通过空气传播。 推定免疫标准:见框 2。 样本采集/实验室检测:咽拭子或鼻咽 (NP) 拭子、尿液和血清。见框 2 具体治疗:仅支持性治疗;没有抗病毒药物。维生素 A 补充剂可能有助于降低麻疹的严重程度和并发症风险。暴露后预防:MMR 或免疫球蛋白。有关详细信息,请参阅“对麻疹病例无症状接触者的调查”。 ACIP 推荐疫苗:MMR 和 MMRV 可报告标准:怀疑感染麻疹后立即电话报告:888-397-3993(洛杉矶县)。不要等到实验室确认后再报告。
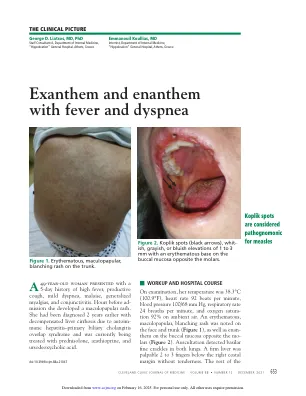
伴有发热和呼吸困难的皮疹和脓疱
体格检查未见异常。实验室检查发现白细胞减少、血小板减少,血清天冬氨酸氨基转移酶、乳酸脱氢酶、肌酸激酶、γ-谷氨酰转移酶和总胆红素水平升高。患者的呼吸困难在接下来的 2 天内显著恶化,伴有高烧,体温为 39.6°C 至 40.5°C (103.3°F 至 104.9°F)。听诊的初始发现恶化,包括弥漫性双侧湿啰音。动脉血气分析显示低氧血症 (Pao 2 59 mm Hg,Pco 2 27 mm Hg),而她通过鼻导管每分钟呼吸 3 L 氧气。肺部计算机断层扫描显示双侧肺上叶有浸润和毛玻璃影(图 3)。酶联免疫吸附试验血清学检测证实存在麻疹病毒免疫球蛋白 M 抗体阳性。患者接受面罩吸氧 40%、静脉注射左氧氟沙星和口服利巴韦林治疗。由于克氏斑(柯氏斑)导致患者无法摄入足够的液体和食物,因此患者接受了支持治疗,包括每日静脉输注 5% D/W。患者 1 周后出院,情况良好,出院后 1 个月的随访中未发现任何症状。