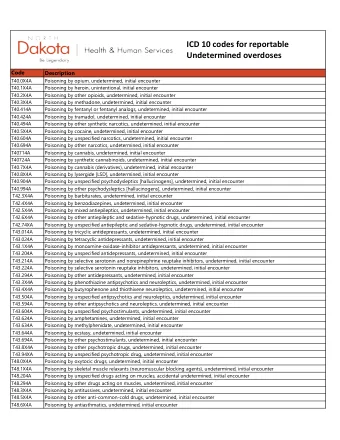
美国医学毒理学会的立场得到了美国临床毒理学会和重症监护医学会的认可,其立场如下:我们同意美国神经病学学会 (AAN) 的建议,即只有在没有药物中毒或药物中毒的情况下才应进行脑死亡的临床判定。但是,使用五个药物半衰期 (T1/2) 进行药物筛查和清除率计算不足以排除所有情况下的中毒。药物筛查不足以全面检测出可能导致精神状态抑郁的所有药物。即使定量识别出特定药物,使用动力学数据来确定临床效果也受到限制,因为药物在过量服用时通常会延长半衰期。对于某些药物和毒素,作用持续时间可能会超过它们在血管空间中检测到的存在时间。我们建议通过仔细的病史和有针对性的测试来识别药物或毒素。当有可能出现药物过量、药物吸收延迟、消除延迟或与其他药物相互作用时,观察期应超过五个半衰期。如果考虑脑死亡但中毒情况不明,建议咨询医学毒理学家或临床毒理学家,以指导有关临床测试时机或适当性的决策,因为只有排除中毒后才能进行临床脑死亡判定。虽然个别从业者可能有所不同,但这些是 ACMT、AACT 和 SCCM 在撰写本文时在审查问题和科学文献后所持的立场。美国神经病学学会 (AAN) 为脑死亡诊断提供指导。当确定脑损伤的不可逆和直接原因,并且临床评估显示没有脑功能时,即可临床诊断脑死亡 [1, 2]。临床测试实践参数的先决条件是不存在“药物中毒或中毒”。关于在中毒情况下确定脑死亡的唯一证据来自病例报告。为了确定这种情况下临床检测对脑死亡判定的不准确性,我们利用搜索词“脑死亡模拟”和“脑死亡药物过量”对 1960 年 1 月 1 日至 2015 年 6 月 10 日期间的 MEDLINE 和 SCOPUS 中的文献进行了审查。共审查了 1394 个与该主题相关的标题,仅发现 10 例脑死亡模拟病例报告(三例巴氯芬 [3, 4]、两例蛇咬伤 [5, 6]、丙戊酸 [7]、阿米替林 [8]、地西泮 + 乙二醇混合 [9]、安非他酮 [10] 和有机磷化合物甲拌磷 [11] 各一例)。“循证指南更新:《确定成人脑死亡》建议临床医生应通过“病史、药物筛查和使用五倍药物半衰期计算清除率”来排除中枢神经系统 (CNS) 抑制药物的作用。[2]
确定成人服药过量后是否脑死亡
主要关键词