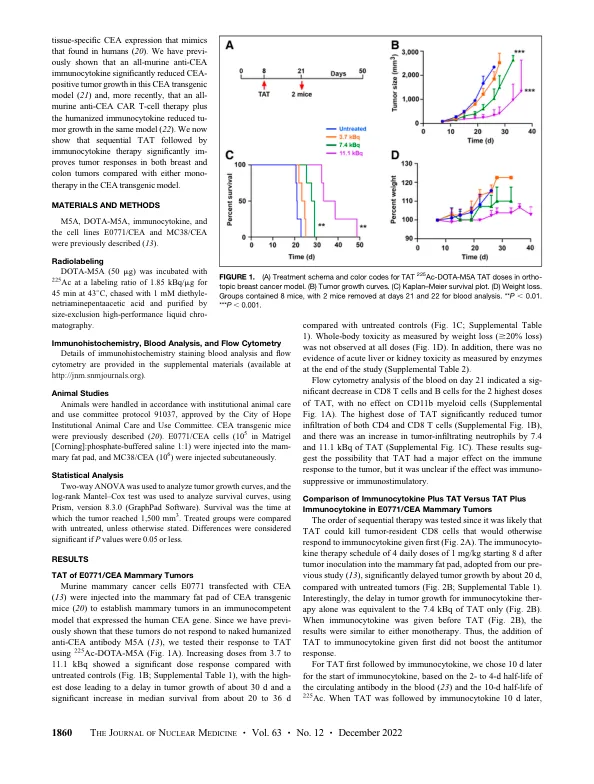
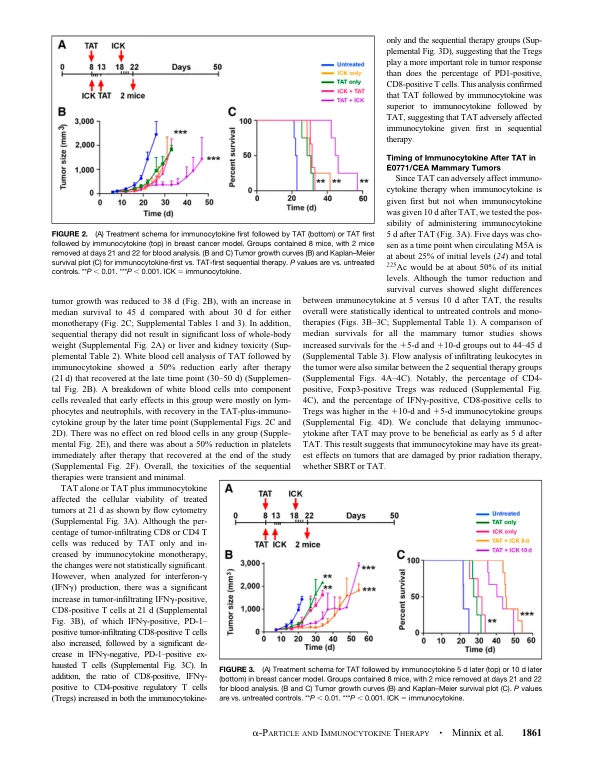
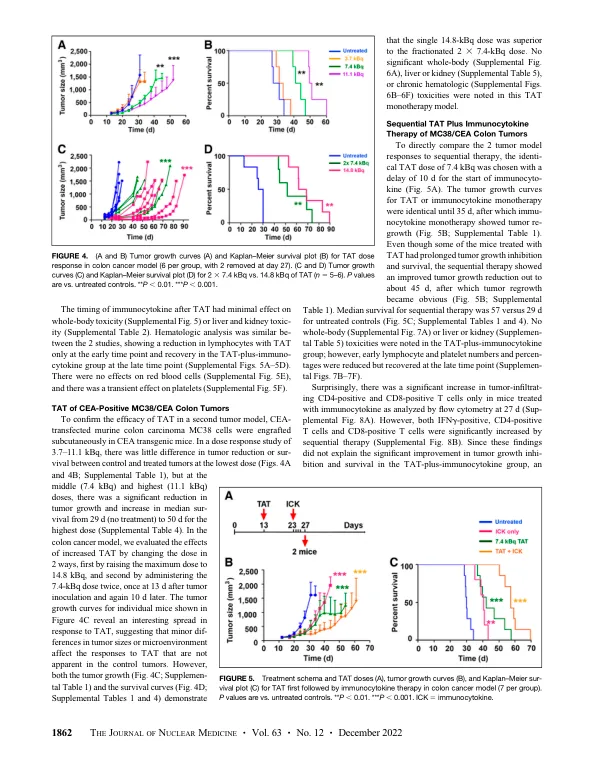
靶向 a 疗法 (TAT) 向肿瘤输送高线性转移能量 a 粒子,有可能产生肿瘤免疫反应,而抗原靶向免疫疗法可能会增强这种反应。方法:在携带 CEA 阳性乳腺或结肠肿瘤的免疫功能正常的癌胚抗原 (CEA) 转基因小鼠中评估了这一概念。用 225 Ac 标记的人源化抗 CEA 抗体 M5A 靶向肿瘤,该抗体 10 天半衰期和 4 a 粒子发射,以及用免疫细胞因子 M5A - 白细胞介素 2 靶向肿瘤。结果:仅对原位 CEA 阳性乳腺肿瘤观察到 TAT 的剂量反应(3.7、7.4 和 11.1 kBq),最高剂量下肿瘤生长延迟 30 天,中位生存期从 20 天增加到 36 天。免疫细胞因子(每日 4 次)单一疗法使肿瘤生长延迟 20 天,在开始使用免疫细胞因子 5 天后添加 7.4 kBq TAT 并没有改善这一情况。但是,TAT(7.4 kBq)和 10 天后使用免疫细胞因子使肿瘤生长延迟 38 天,中位生存期增加至 45 天。TAT 和 10 天后使用免疫细胞因子的结果相似。当对皮下植入 CEA 阳性 MC38 结肠肿瘤进行类似研究时,TAT(7.4 kBq)单一疗法使中位生存期从 29 天增加至 42 天。7.4 kBq TAT 后 10 天添加免疫细胞因子使中位生存期增加至 57 天。免疫表型分析显示,序贯疗法中肿瘤内滤过性干扰素 γ 阳性、CD8 阳性 T 细胞增加,且这些细胞与 Foxp3 阳性、CD4 阳性调节性 T 细胞的比例增加。免疫组织化学证实序贯疗法组中肿瘤内滤过性 CD8 阳性 T 细胞增加,强烈提示免疫细胞因子增强 TAT 可导致免疫反应,从而改善肿瘤治疗。结论:在乳腺癌和结肠癌肿瘤模型中,与单一疗法相比,低剂量(7.4 kBq)TAT,随后 5 天或 10 天后使用 4 剂量免疫细胞因子方案可获得更佳的肿瘤缩小率和生存曲线。在乳腺癌模型中,将治疗顺序反转为免疫细胞因子,随后 5 天后使用 TAT 相当于单一疗法。
通过连续靶向治疗改善肿瘤反应