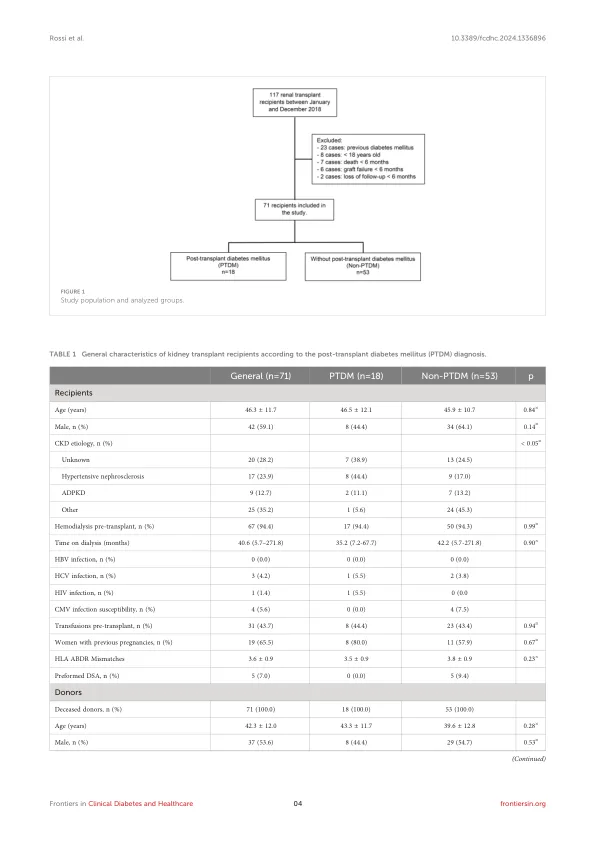
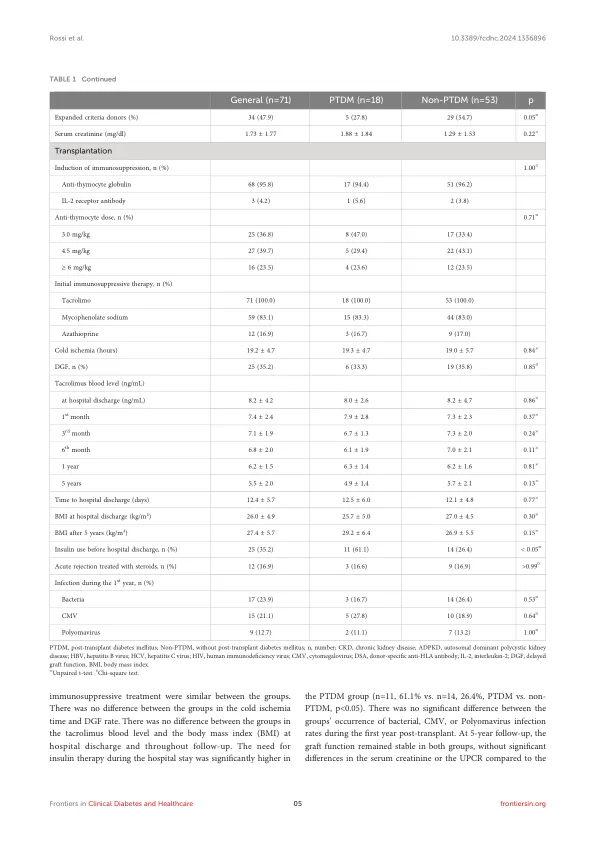
肾脏移植可改善慢性肾脏疾病患者的长期结局和存活(1)。然而,肾脏移植与移植后糖尿病(PTDM)的风险增加有关,这可能会影响患者和移植物存活率和医疗保健费用(2-5)。PTDM的特征是在稳定的维持免疫抑制治疗方案和缺乏急性感染的患者中,在器官移植后诊断出一种新的糖尿病(DM)(DM)(6)。PTDM发病率在第一年的15%至30%之间,根据研究设计,诊断标准,随访期,危险因素和免疫抑制治疗的变化(7)。之后,PTDM的年发病率每年约为6%,就像等待名单上的患者一样(8)。诊断标准基于世界卫生组织(WHO),该组织指定禁食血浆葡萄糖(FPG)≥126mg/dl(7 mmol/L),在75g口腔葡萄糖耐受性测试(OGTT)≥200mg/dl(11.1 mmol/l)的75g口服葡萄糖耐受性测试后的两个小时葡萄糖,或症状。 ≥200mg/dL(11,1 mmol/L)(9)。然而,由于肾脏移植后的第一个月,不建议在肾脏移植后的第一个月内诊断糖化血红蛋白测试(HBA1C),这是因为由于手术失血而导致贫血造成的虚假低水平的风险是由于手术失血而导致的,并且降低了继发于慢性肾脏疾病(CKD)(CKD)(9,10)的红细胞产生。根据美国糖尿病协会(ADA),如果患者的结果与两种不同的测试不一致,则必须重复出现异常的测试(11)。第一个峰可能是PTDM的病因是多因素的,包括一般的不可变化和可修改的风险因素,例如免疫能力人群以及与移植相关的某些特定条件。PTDM与2型糖尿病(T2DM)具有许多特征,例如胰岛素释放受损和胰血糖释放的抑制受损(12)。T2DM常见的PTDM因素易感性包括非高加索人种族,40岁以上,DM家族史和中央肥胖症(12)。这些条件也与促炎途径的上调有关,肿瘤坏死因子(TNF)表达较高,加剧了代谢功能障碍(12)。遗传PTDM易感性,在编码涉及B-细胞凋亡,ATP敏感钾通道,脂联素和瘦素的蛋白质的基因中,单核苷酸多态性(13)。也可能有关HLA A30,B27和B42等特异性人白细胞抗原(HLA)的存在(14)。在巴西肾脏移植受者中与PTDM相关的HLA抗原的数据很少,尽管以前在该人群中的研究已将HLADR13鉴定为PTDM风险因素(4)。中央肥胖与PTDM密切相关,并且在等待名单上以超重或肥胖为生的患者可能面临更高的PTDM风险。移植后由先前尿症状况的改善引起的体重增加也可能与PTDM发生有关(12)。PTDM的特定风险因素包括免疫抑制药物,急性排斥,巨细胞病毒(CMV)感染和丙型肝炎病毒(HCV)感染(3,7,14)。PTDM的发生率显示了双相曲线,在移植后的第一个月中,第一个峰出现在第一个峰,然后在移植后2 - 3年内占据了第二个峰(12)。
移植后糖尿病:5年随访的风险因素和结果
主要关键词