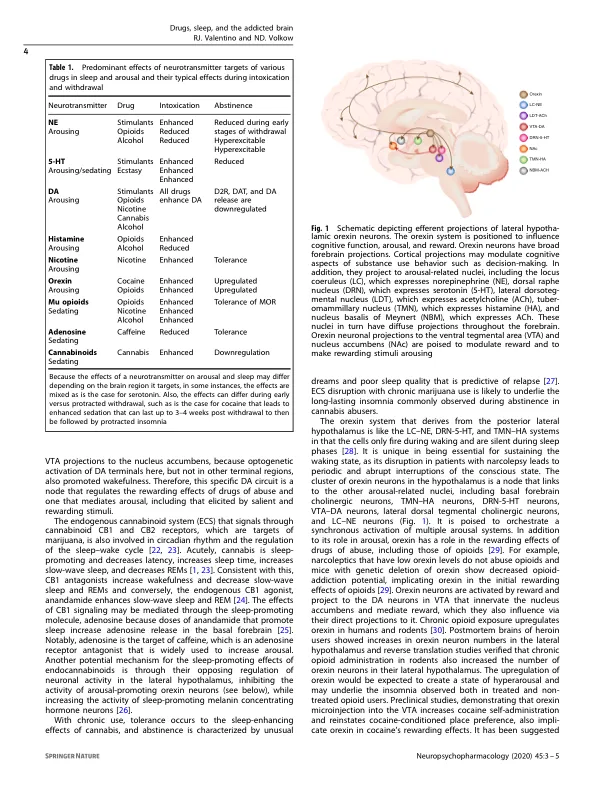
睡眠和药物滥用互连的神经生物学,使一个过程的改变对另一个过程产生了影响。急性暴露于虐待药物中,通过影响睡眠潜伏期,持续时间和质量来破坏睡眠[1]。随着长期给药的,睡眠破坏变得更加严重,在戒酒期间,失眠症患有负面影响,这会驱动药物渴望并有助于冲动和复发。与药物滥用相关的睡眠障碍也导致上瘾的个体的认知功能障碍。此外,由于睡眠在记忆巩固和灭绝过程中很重要,因此睡眠功能障碍可能会干扰恢复所需的非强化药物关联的学习。值得注意的是,阿片类药物,酒精或尼古丁成瘾的当前药物疗法不会逆转睡眠功能障碍,这可能是恢复的障碍[2,3]。虽然接触滥用药物是进一步促进长期使用的睡眠功能障碍的因果,而睡眠障碍反过来又是滥用药物的危险因素,其严重程度可以预测药物使用障碍的预后(SUD)[4]。睡眠中断导致促进药物滥用的危险因素的累积,包括增加对疼痛的敏感性,充当压力源以及对负面影响的偏见。识别和治疗睡眠障碍可能是针对未来药物滥用和SUD的重要预防措施。尽管有收敛的证据将睡眠和药物滥用联系起来,并且可以从阐明这种联系的生物学中带来的治疗潜力,但这是一个相对忽视的研究领域。促进该领域的第一个步骤是确定如何调节睡眠和唤醒的电路和底物与调解奖励的人以及如何被滥用药物瞄准的电路。基因座(LC) - 去甲肾上腺素(NE)系统是一种弥漫性前脑预测系统,涉及唤醒,也是滥用药物的主要目标,包括尼古丁,刺激剂,阿片类药物和大麻素。lc - NE神经元活性与唤醒状态呈正相关,而LC神经元在醒来时最活跃,并且在REM睡眠期间脱离[5]。选择性LC激活对引起皮质唤醒有足够的能力,相反,选择性LC抑制可阻止压力源的皮质激活,这表明该系统对于响应压力源和其他显着性刺激而调节皮质唤醒很重要[6,7]。与压力相关的神经肽,皮质激素释放因子(CRF),介导了应激诱导的LC兴奋和内一菌的阿片类药物,这些阿片类药物支配LC会产生相反的作用,可以抑制过度激活并促进压力终止后的恢复[8]。阿片类药物的耐受性有望增强这种唤醒系统的压力诱导的激活,并促进寻求降低过度反应的药物循环。LC神经元在阿片类药物提取过程中被强大激活,这意味着
药物,睡眠和上瘾的大脑
主要关键词